Priv.-Doz. Dr. Dieter Angersbach, Wolfratshausen
Ein wesentlicher pharmakologischer Mechanismus, der den meisten zugelassenen Antidepressiva zugrunde liegt, ist die Modulation des Neurotransmittersystems der Monoamine Noradrenalin, Dopamin oder Serotonin. Dies ist wahrscheinlich auch die Ursache für die vergleichbare Wirksamkeit und die ähnlich lange Behandlungsdauer von mehreren Wochen bis zum Eintreten einer Response. Die Einbeziehung neuer Wirkungsmechanismen in die Pharmakotherapie der Depression könnte zu einem deutlichen klinischen Fortschritt führen.
Aus Einzelfallberichten und kleinen klinischen Studien mit wenigen Patienten ist bekannt, dass die Behandlung mit Ketamin, einem NMDA-Rezeptorantagonisten, bei Patienten mit einer Major Depression (einschließlich therapieresistenter Depression), zu einer raschen Besserung führte. Die Besserung trat bereits wenige Stunden nach einer einzelnen intravenösen Infusion einer noch nicht anästhetisch wirkenden Dosis ein. Ziel der vorliegenden Studie war die Untersuchung der antidepressiven Wirksamkeit von Ketamin bei einer relativ großen Gruppe von Patienten mit einer therapieresistenten Depression. Als Plazebo-Kontrolle wurde Midazolam verwendet, um die Verblindung zu optimieren und den Einfluss unspezifischer Faktoren auf das Behandlungsergebnis zu minimieren. Midazolam wird als Sedativum und zur Narkoseeinleitung eingesetzt. Ketamin und Midazolam haben ähnlich lange Eliminations-Halbwertszeiten (etwa 1,5 bis 3 Stunden) und zum Teil dieselben unerwünschten Wirkungen (z.B. Schwindel, Übelkeit, Kopfschmerz, verminderte Konzentrationsfähigkeit) und ein schnelles Einsetzen der Wirkung (Sedierung). Die Untersuchung wurde zwischen November 2010 bis August 2012 von zwei Zentren in den USA durchgeführt.
Studiendesign
Eingeschlossen wurden Patienten im Alter von 21 bis 80 Jahren mit der Diagnose einer Major Depression nach DSM-IV und einer inadäquaten Response auf die Behandlung mit wenigstens drei Antidepressiva. Zusätzliches Einschlusskriterium war eine weitere depressive Episode in der Vorgeschichte oder das Vorliegen einer chronischen Episode mit einer Mindestdauer von zwei Jahren. Ausgeschlossen wurden unter anderen Patienten mit einer psychotischen oder bipolaren Erkrankung in der Vorgeschichte und mit erhöhter Suizidalität. Die gleichzeitige Einnahme von Antidepressiva war nicht erlaubt. Sie wurden eine Woche bzw. vier Wochen (Fluoxetin) vor der Infusion abgesetzt. Die Patienten wurden randomisiert im Verhältnis von 2:1 einer Behandlung mit einer intravenösen Infusion von Ketamin (0,5 mg/kg) oder Midazolam (0,045 mg/kg) über 40 Minuten zugeteilt. Nach der Aufnahme verbrachten die Patienten eine Nacht in der Klinik. Am nächsten Morgen wurde ein intravenöser Katheter gelegt und es wurden Puls, Blutdruck, Sauerstoffsättigung des Blutes und EKG kontrolliert. Nach der Beurteilung der Wirksamkeit 24 Stunden nach der Infusion wurden die Patienten entlassen und als ambulante Patienten nach 48 Stunden, 72 Stunden und sieben Tagen erneut beurteilt.
Primärer Wirksamkeitsparameter war die Änderung des MADRS-Scores vom Einschluss bis 24 Stunden nach der Infusion. Sekundäre Parameter waren unter anderen die Responserate (Response: ≥50% Reduktion des MADRS-Scores), die Änderung der Scores im klinischen Gesamteindruck (CGI, Teile Schweregrad der Erkrankung und Zustandsänderung) sowie die Dauer der antidepressiven Wirksamkeit bis zu sieben Tagen nach der Infusion.
Ergebnisse
Von 116 untersuchten Patienten erfüllten 73 die Eignungskriterien und wurden randomisiert. Bis auf einen Patienten der Ketamin-Gruppe erhielten alle die Infusion und wurden nach 24 Stunden beurteilt. Am Tag 7 erschienen noch 67 Patienten zur Visite.
Primärer Zielparameter
Die Ketamin-Gruppe zeigte nach 24 Stunden signifikant größere Verbesserungen als die Midazolam-Patienten. Nach Anpassung des Basis-Scores lag ihr mittlerer MADRS-Score 7,95 Punkte unter dem der Midazolam-Gruppe (p ≤0,001; Abb. 1).
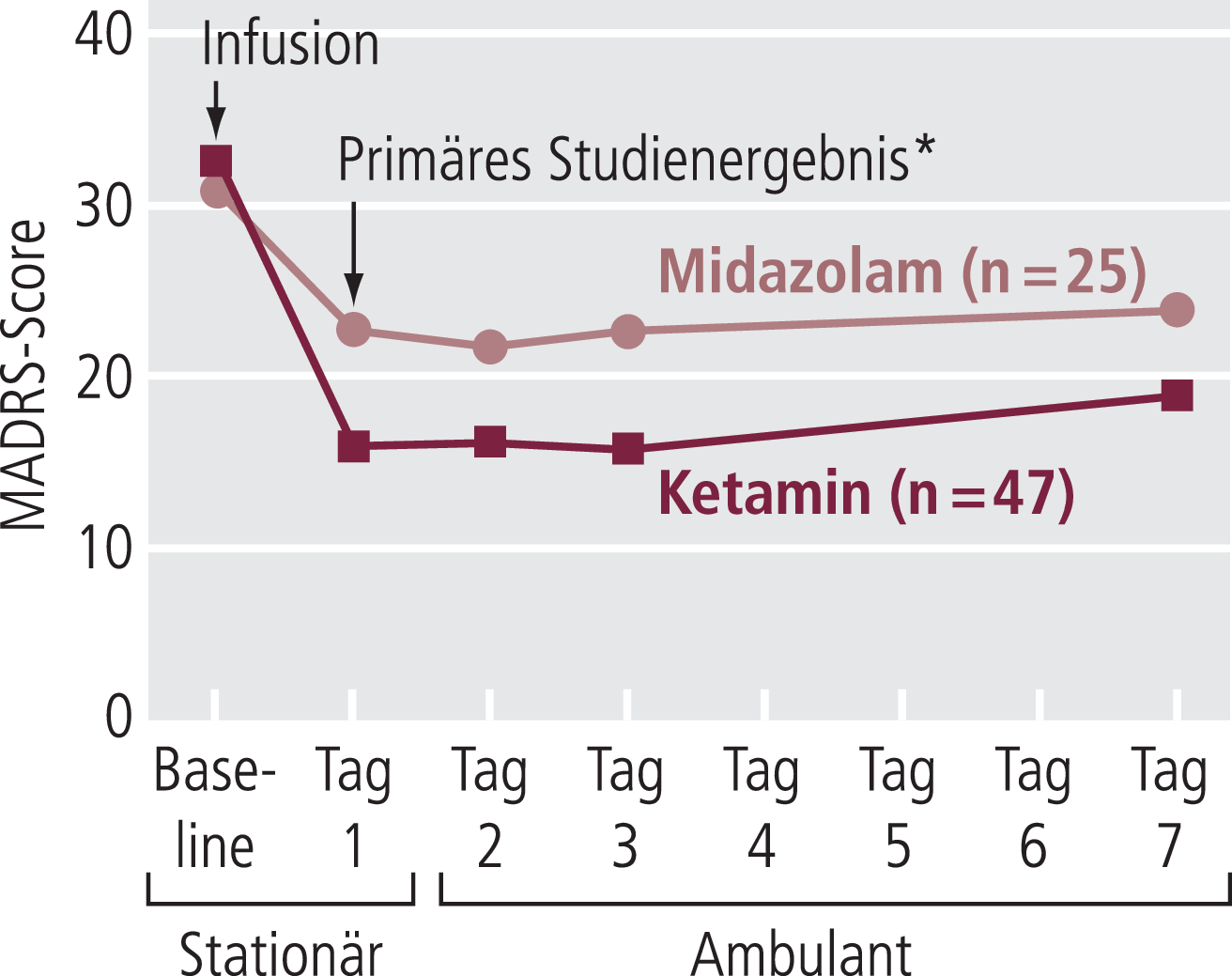
Abb. 1. Änderung im Schweregrad der Depression bei Patienten mit einer therapieresistenten Depression nach einer einzelnen Infusion von Ketamin oder Midazolam (* p ≤0,001) [nach Murrough et al.]
Sekundäre Zielparameter
Die Wahrscheinlichkeit einer Response war unter Ketamin signifikant höher als unter Midazolam (p ≤0,006); die Responseraten waren 68% bzw. 28%. Die Verbesserungen in den Scores des klinischen Gesamteindrucks waren unter Ketamin ebenfalls signifikant größer als unter Midazolam (Zustandsänderung/Verbesserung: p≤0,004; Schweregrad der Erkrankung: p≤0,001). Bis zum Tag 7 nahm der Behandlungseffekt in beiden Gruppen leicht ab (Abb. 1). Über einen Zeitraum von 7 Tagen waren die Unterschiede im Erfolg der Behandlung unter Ketamin signifikant größer als unter Midazolam (p≤0,02). Am Tag 7 selbst waren die Unterschiede zwischen den Behandlungsgruppen nicht mehr signifikant.
Verträglichkeit
In der Ketamin-Gruppe waren die häufigsten unerwünschten Ereignisse Schwindel, verschwommenes Sehen, Kopfschmerzen, Übelkeit, Koordinationsstörungen, Konzentrationsstörungen und Unruhe; in der Midazolam-Gruppe waren allgemeines Krankheitsgefühl, Schwindel, Kopfschmerzen, Unruhe, Übelkeit, Mundtrockenheit und Koordinationsstörungen die häufigsten unerwünschten Wirkungen. Alle Symptome traten in einem Zeitraum innerhalb von vier Stunden nach der Infusion auf. Im Mittel trat unter Ketamin eine Blutdruckerhöhung von 19 bzw. 9 mmHg auf, die vier Stunden nach Infusionsende wieder abgeklungen war.
Kommentar
Die Studie bestätigt mit soliden Daten die antidepressive Wirksamkeit von Ketamin aus früheren Beobachtungen. Das bemerkenswert Neue an dieser Therapie ist der Eintritt einer deutlichen Wirksamkeit schon nach Stunden. Somit zeigt diese Behandlung ein vollkommen neues Verlaufsprofil, verglichen mit der Therapie mit herkömmlichen Antidepressiva. Es ist also möglich, die antidepressive Therapie mithilfe anderer pharmakologischer Wege – beispielsweise unter Modulation des Aspartat-NMDA-Rezeptors – signifikant zu verbessern. Allerdings sind die Verbesserungen nach einer einzigen Infusion nur vorübergehend. Daher wären weitere Studien hilfreich, die zeigen, wie dieser Effekt verlängert werden könnte. Denkbar wären beispielsweise weitere Infusionen oder eine Einstellung auf ein Antidepressivum – entweder in Kombination mit Ketamin oder als Monotherapie. Dies zu untersuchen, war jedoch kein Ziel der vorliegenden Studie.
Quelle
Murrough JW, et al. Antidepressant efficacy of ketamine in treatment-resistant major depression: A two-site randomized controlled trial. Am J Psychiatry 2013;170:1134–42.
Psychopharmakotherapie 2014; 21(03)
