Patrik Stephan, Sabine Harenberg, Nicola Schatt, Bernhard Müller und Eveline Jaquenoud Sirot, Brugg (Schweiz)
Ein 62-jähriger Patient wurde zum stationären Alkoholentzug aufgenommen (Tag 1). Psychopathologisch standen rezidivierend auftretende affektive Symptome im Vordergrund, weshalb der Patient bereits seit Monaten mit Venlafaxin, Lithiumsulfat, Olanzapin und Chlorprothixen behandelt wurde. Somatisch bestand ein Zustand nach Teilinfarkt der A. cerebri media. Eine Übersicht über die Diagnosen gibt Tabelle 1.
Tab. 1. Diagnosen
|
Alkoholabhängigkeitssyndrom (ICD-10 F10.24) |
|
Rezidivierende depressive Störung (ICD-10 F 33.2) |
|
Anpassungsstörung, Angst und depressive Reaktion (ICD-10 F43.22) |
|
Teilinfarkt A. cerebri media rechts 09.2006 |
Unter Abschirmung mit Lorazepam gestaltete sich der Alkoholentzug komplikationslos. Wegen Persistenz depressiver Symptome verbunden mit diffusen Ängsten musste die psychotrope Medikation schrittweise modifiziert werden: von der Eintrittsmedikation wurde einzig Lithiumsulfat belassen, neu eingesetzt wurden Pregabalin, Bupropion und Trimipramin. Die seit Jahren bestehende somatische Komedikation mit Clopidogrel, Amlodipin und Pravastatin wurde unverändert weitergeführt. Der Verlauf der Medikation ist in Abbildung 1 dargestellt.
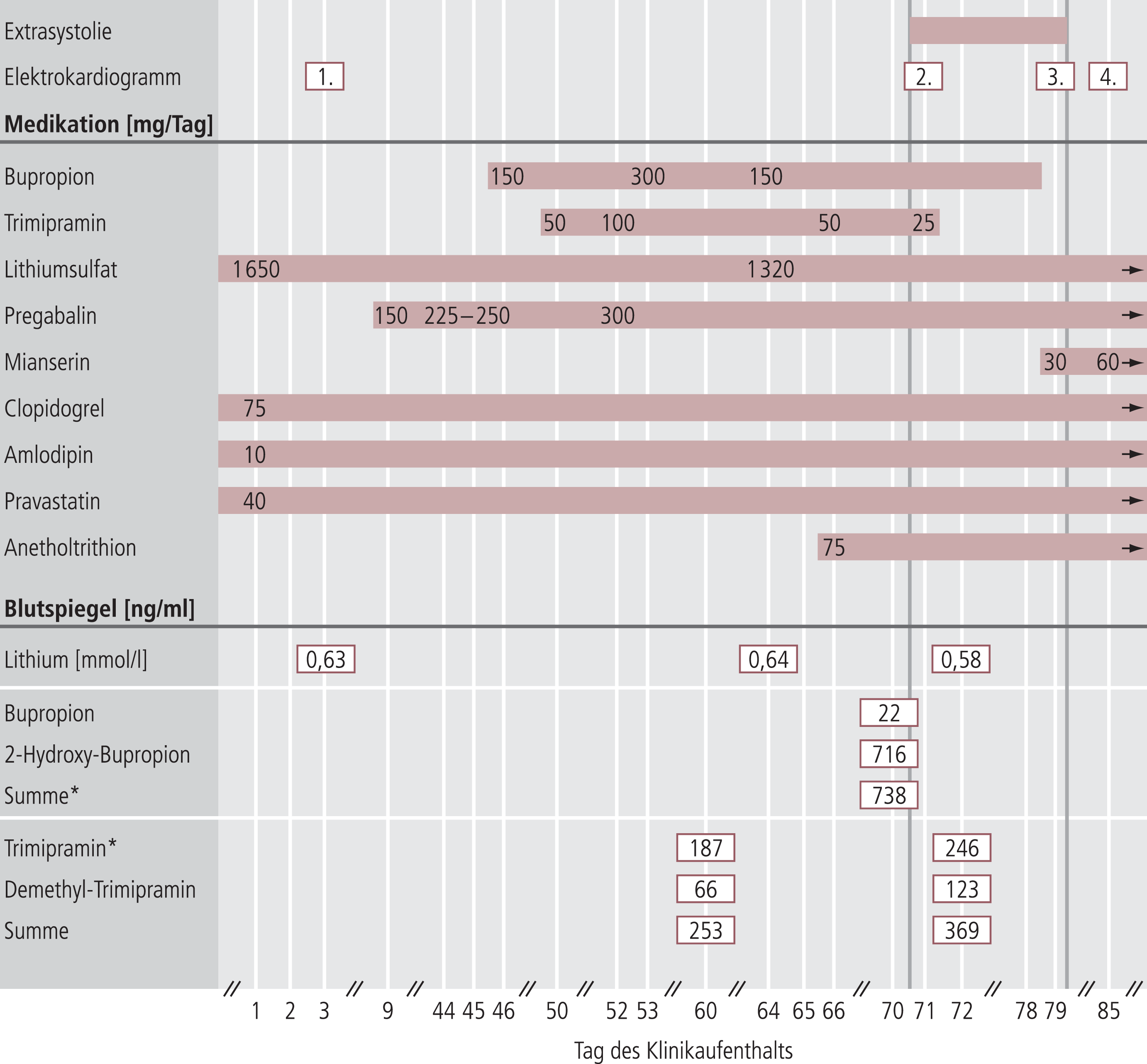
Abb. 1. Zeitlicher Verlauf der unerwünschten Arzneimittelwirkung, der Medikation und der gemessenen Plasmaspiegel
* Therapeutischer Zielbereich: Bupropion + 2-Hydroxy-Bupropion: 300–800 ng/ml, Trimipramin: 150–300 ng/ml [2]
Psychiatrisch war nur zögerlich eine Besserung zu verzeichnen. Es traten unerwünschte Arzneimittelwirkungen auf: etwa ab Tag 58 des Aufenthalts beklagte der Patient vermehrt leichten Schwindel, Tremor und Tagesmüdigkeit. Zudem verstärkte sich eine Xerostomie, die bereits unter der Therapie mit Lithiumsulfat beobachtet worden war. Plasmaspiegelkontrollen von Lithium (Tag 64: 0,64 mmol/l), Trimipramin (Tag 60: 187 ng/ml, Zielbereich 150–350 ng/ml [2]) und Bupropion (Tag 70: 738 ng/ml, Zielbereich 300–800 ng/ml inklusive Metabolit [2]) waren im therapeutischen Bereich. Trotzdem wurden aufgrund der Nebenwirkungen die Dosierungen reduziert, und gegen die Xerostomie wurde ab Tag 66 Anetholtrithion, ein in der Schweiz vertriebenes, systemisch wirksames Sialagogum, neu eingesetzt [1, 5].
Einige Tage später (Tag 71) wurde von einer Fachperson für Pflege erstmals eine Pulsunregelmäßigkeit dokumentiert („Puls 72/Min., arrhythmisch; Blutdruck 118/72 mm Hg“), die vom Patienten selbst aber nicht wahrgenommen wurde. Blutdruck- und Pulskontrollen wurden zu diesem Zeitpunkt einmal wöchentlich durchgeführt, nachdem tägliche Kontrollen bis Tag 17 immer unauffällig gewesen waren. Das am gleichen Tag (Tag 71) veranlasste Elektrokardiogramm (EKG) zeigte folgende Befunde: Normokarder Sinusrhythmus, Linkslage, monotope ventrikuläre Extrasystolen im Bigeminus, QTc-Zeit 455 ms (Abb. 2).
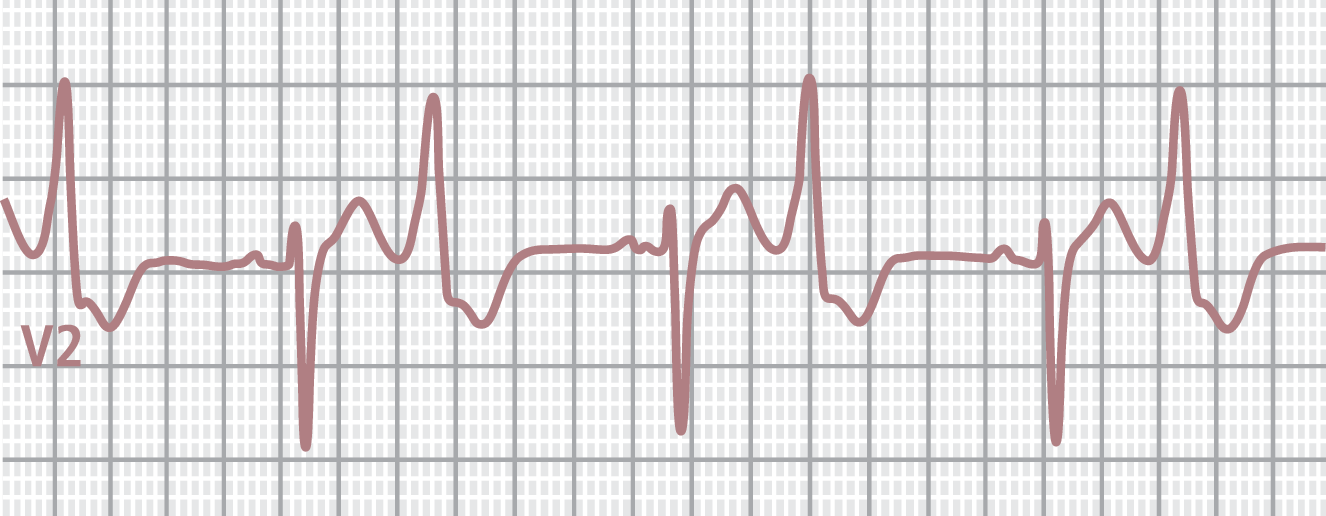
Abb. 2. Elektrokardiogramm von Tag 71 (Bigeminus)
Die Durchsicht früherer EKG-Aufzeichnungen ergab, dass bisher nie Extrasystolen aufgetreten waren, auch nicht im EKG kurz nach Aufnahme (Tag 3) unter Medikation mit Lithiumsulfat (1650 mg/Tag), Venlafaxin, Chlorprothixen und Lorazepam. Eine Kontrolle verschiedener Laborparameter an Tag 72 ergab Normwerte für Natrium, Kalium, Calcium, Magnesium, Transaminasen, Creatinin und Thyreotropin (Thyroidea stimulierendes Hormon, TSH). Zudem bestanden beim afebrilen Patienten keine klinischen Hinweise auf einen Infekt.
Aufgrund der Extrasystolie wurden Trimipramin (Tag 71) und, wegen Persistenz der Pulsarrhythmie, später auch Bupropion (Tag 78) abgesetzt. Eine EKG-Kontrolle acht Tage nach Absetzen von Trimipramin (Tag 79, einen Tag nach Absetzen von Bupropion) zeigte überraschend immer noch zahlreiche Extrasystolen, die aber tendenziell etwas seltener waren (hauptsächlich Trigeminus). Wegen wieder zunehmender Schlafstörungen wurde ab Tag 79 neu Mianserin eingesetzt.
Knapp eine Woche später (Tag 85) war das EKG hinsichtlich des Rhythmus absolut unauffällig, es fand sich auch in einer längeren Ableitung keine einzige Extrasystole mehr. Formal war dieses EKG identisch mit der Ableitung anlässlich der Aufnahme. Bis zur Entlassung (Tag 105) wurden sowohl palpatorisch als auch in einem weiteren EKG (Tag 98) keine Extrasystolen mehr registriert.
Diskussion
Kardiale Funktionsstörungen sind bekannte Nebenwirkungen trizyklischer Antidepressiva, wobei Trimipramin diesbezüglich das mildeste Profil zu haben scheint und daher auch schon bei (leichtgradig) Herzkranken ohne Komplikationen eingesetzt wurde [3]. Dennoch wurden auch unter Trimipramin Extrasystolen beobachtet [8]. Im beschriebenen Fall fällt auf, dass die Extrasystolie nach Absetzen von Trimipramin (Eliminationshalbwertszeit 24 Stunden [1]) noch mindestens acht Tage persistierte und sich erst nach dem Absetzen von Bupropion besserte (Abb. 1).
In der Fachinformation von Bupropion sind Extrasystolen nicht aufgeführt [1]. Dem Hersteller wurden weltweit während einer Beobachtungsperiode von zwei Jahren (>6,5 Mio. Behandlungen) nur zwei Fälle von ventrikulärer Extrasystolie gemeldet, wobei in einem Fall eine relevante kardiale Vorschädigung bestand (persönliche Mitteilung der GlaxoSmithKline AG Schweiz).
Zur vertieften Beurteilung des Falls mithilfe von Plasmaspiegelbestimmungen konnten verschiedene Werte herangezogen werden, es fehlte jedoch ein Wert für Trimipramin aus dem Zeitraum der unerwünschten Wirkung. Deshalb wurde für die Aufarbeitung des Falls eine tiefgefrorene Serum-Probe von Tag 72 nachträglich analysiert und darin der Gehalt an Trimipramin und dem aktiven Metaboliten Demethyl-Trimipramin bestimmt. Überraschenderweise wurden im Vergleich zum Vorwert (Tag 60, Tagesdosis 100 mg) bei einer Tagesdosis von 25 mg deutlich höhere Werte sowohl für Trimipramin (+32%), als auch für den aktiven Metaboliten Demethyl-Trimipramin (+86%) nachgewiesen (Abb. 1). Es konnten also zum Zeitpunkt des Beginns der unerwünschten Wirkung relativ hohe Spiegel von Trimipramin und seinem aktiven Metaboliten dokumentiert werden, was diese Substanz als Ursache der unerwünschten Wirkung, auch unter Berücksichtigung der kardialen Vorschädigung des Patienten, wieder in den Vordergrund rücken lässt.
Zu erklären bleibt der unerwartete Anstieg von Trimipramin trotz deutlich niedrigerer Dosis. Das Intervall zwischen Einnahme und Blutentnahme war mit etwa 11 Stunden bei beiden Proben identisch. Im Labor fanden sich keine Hinweise auf eine Verschlechterung der Nieren- oder Leberfunktion. Ein (heimlicher) Beikonsum von Trimipramin durch den Patienten oder ein Laborfehler lagen mit großer Wahrscheinlichkeit nicht vor.
Grundsätzlich könnten die beobachteten Veränderungen durch eine pharmakokinetische Interaktion erklärt werden: Trimipramin und auch Demethyl-Trimipramin werden hauptsächlich durch Cytochrom P450-2D6 (CYP2D6) metabolisiert [6]. Bupropion ist ein starker Inhibitor von CYP2D6 [7]. Es könnte also zu einem Anstieg der Spiegel geführt haben. Dagegen spricht aber, dass Bupropion zum Zeitpunkt der ersten Bestimmung von Trimipramin (Tag 60) bereits seit einer Woche in einer Tagesdosis von 300 mg gegeben wurde und eine mögliche Enzyminhibition eigentlich bereits vollständig wirksam gewesen sein sollte.
Vom zeitlichen Ablauf her besser passen würde die Zugabe von Anetholtrithion wegen Xerostomie an Tag 66. In der Literatur finden sich allerdings bislang keine Hinweise auf entsprechende Interaktionen. Erwähnt werden muss aber, dass dieses Pharmakon, welches nur noch in wenigen Ländern (Schweiz, Frankreich und Belgien) vertrieben wird, hinsichtlich CYP-modulierender Effekte nicht untersucht wurde und dem Hersteller hierzu keine Daten bekannt sind. Auch wurden bisher keine Fälle von Extrasystolie gemeldet (persönliche Mitteilung der Pro Concepta Zug AG Schweiz).
Schlussendlich könnte genetisch determiniert eine fehlende Aktivität von CYP2D6 („poor metabolism“) vorliegen. In einer Einzeldosis-Studie wurde bei inaktivem CYP2D6 eine Trimipramin-Halbwertszeit (Median) von 31 Stunden gemessen (Maximum 72 Stunden!), bei Probanden ohne genetische Defizienz ergab sich ein entsprechender Wert von nur 14 Stunden [6]. Eine dermaßen verlängerte Halbwertszeit führt unter anderem dazu, dass das Fließgleichgewicht („Steady State“) nach einer Dosisänderung sehr viel später erreicht wird. Im vorliegenden Fall kann für Trimipramin eine Dauer bis zum Erreichen des Steady State von maximal 15 Tagen (fünf Halbwertszeiten) postuliert werden. Dies würde bedeuten, dass die Spiegelbestimmung acht Tage nach Dosiserhöhung auf 100 mg täglich (Tag 60) zu früh erfolgt wäre, denn die Spiegel dürften noch bis etwa Tag 66 (Reduktion auf 50 mg täglich) angestiegen sein. Die Pulsarrhythmie wurde erstmals an Tag 71 festgestellt, wobei hinsichtlich des Beginns der unerwünschten Wirkung eine gewisse Unschärfe besteht, da die Extrasystolen vom Patienten selbst nicht wahrgenommen wurden und die Kontrollen nur einmal wöchentlich stattfanden.
Zusammenfassend kann gesagt werden, dass durch die sekundäre Analyse einer tiefgefrorenen Serumprobe wichtige Zusatzinformationen zur Beurteilung einer dosisabhängigen unerwünschten Arzneimittelwirkung gewonnen werden konnten. Der Verlauf und die Befunde führten zur Verdachtsdiagnose einer schwachen (oder fehlenden) CYP2D6-Aktivität. Diese könnte genetisch determiniert oder die Folge einer (allerdings bislang nicht beschriebenen) phamakokinetischen Interaktion (starke CYP2D6-Inhibition durch Anetholtrithion) sein. Nach Entlassung des Patienten war es leider nicht mehr möglich, die entsprechende Genotypisierung zu veranlassen. Hinzu kommt auch, dass die Kosten einer solchen Untersuchung in der Schweiz keine Pflichtleistung der Krankenkassen sind und von diesen in der Regel nicht mehr übernommen werden.
Schlussfolgerungen
Im beschriebenen Fall wurde ein kardial vorgeschädigter Patient mit einem Alkoholabhängigkeitssyndrom und rezidivierender depressiver Störung im Verlauf neu mit der potenziell kardiotoxischen Substanz Trimipramin behandelt, wobei Blutdruck- und Pulskontrollen (trotz des Auftretens unerwünschter Wirkungen wie Schwindel, Tremor und Tagesmüdigkeit) unverändert einmal wöchentlich erfolgten. Durch eine Verkürzung des Messintervalls hätte die Rhythmusstörung wahrscheinlich früher erkannt werden können. Aus diesem Grund sollte die Überwachung eines Patienten periodisch überprüft und den klinischen und pharmakologischen Verhältnissen angepasst werden.
Sowohl Interaktionen als auch eine genetisch bedingte Enzymdefizienz können zu einer ausgeprägter Verlangsamung der Elimination verschiedener Wirkstoffe führen, was die Beurteilung der zeitlichen Bezüge zwischen Pharmakon (Dosis) und unerwünschter Wirkung erschwert. So wurde bei unserem Patienten trotz Reduktion der Trimipramin-Dosis von 100 mg täglich auf 25 mg täglich ein (symptomatischer) Anstieg des Plasmaspiegels von 187 ng/ml auf 246 ng/ml nachgewiesen. Periodisches Suchen nach Interaktionen – vorzugsweise mit elektronischen Interaktionsprogrammen – und gezieltes Drug-Monitoring können in solchen Fällen die Beurteilung der Kausalität einer unerwünschten Arzneimittelwirkung erleichtern und zur Risikoverminderung beitragen.
Literatur
1. Arzneimittelkompendium der Schweiz: www.kompendium.ch (Zugriff am 12. Oktober 2010)
2. Baumann P, Hiemke C, Ulrich S, Eckermann G, et al. The AGNP-TDM expert group consensus guidelines: therapeutic drug monitoring in psychiatry. Pharmacopsychiatry 2004;37:243–65.
3. Cohn JB, Wilcox CS, Goodmann LI. Antidepressant efficacy and cardiac safety of trimipramine in patients with mild heart disease. Clin Ther 1993;15:114–26.
4. Grohmann R, Engel RR, Rüther E, Hippius H. The AMSP drug safety program: methods and global results. Pharmacopsychiatry 2004;37(Suppl 1):S4–11.
5. Hamada T, Nakane T, Kimura T, Arisawa K, et al. Treatment of xerostomia with the bile secretion-stimulating drug anethole trithione: a clinical trial. Am J Med Sci 1999;318:146–51.
6. Kirchheiner J, Müller G, Meineke I, Wernecke KD, et al. Effects of polymorphisms in CYP2D6, CYP2C9, and CYP2C19 on trimipramine pharmacokinetics. J Clin Psychopharmacol 2003;23:459–66.
7. Kotlyar M, Brauer LH, Tracy TS, Hatsukami DK, et al. Inhibition of CYP2D6 activity by bupropion. J Clin Psychopharmacol 2005;25:226–9.
8. Nair NP, Amin M, Schwartz G, Dastoor D, et al. A comparison of the cardiac safety and therapeutic efficacy of trimipramine versus doxepin in geriatric depressed patients. J Am Geriatric Soc 1993;41:863–7.
Dr. med. Patrik Stephan (Korrespondenzautor), Dr. sc. hum. Sabine Harenberg, Eveline Jaquenoud Sirot MSc., Psychiatrische Dienste Aargau AG, Klinik Königsfelden, Qualitätszentrum mediQ, Postfach 432, 5201 Brugg, Schweiz, E-Mail: patrik.stephan@pdag.ch Dr. med. Nicola Schatt, Dr. med. Bernhard Müller, Psychiatrische Dienste Aargau AG, Klinik Königsfelden, Departement Abhängigkeitserkrankungen, Postfach 432, 5201 Brugg, Schweiz
Transient bigeminy in a patient treated with several antidepressants
A 62 years old patient experienced prolonged bigeminy during treatment with bupropion, trimipramine, pregabalin and lithium sulphate. Initially, primarily based on the course of the symptoms and the drug treatments, an adverse drug reaction of bupropion was assumed. The causality assessment was modified after discussion within the drug safety project AMSP (Arzneimittelsicherheit in der Psychiatrie) including the use of therapeutic drug monitoring. The plasma samples showed a surprising rise of the trimipramine plasma level, probably caused by a genetically determined reduced activity of CYP2D6.
Key words: Adverse drug reaction, ventricular extrasystoles, therapeutic drug monitoring, bupropion, trimipramine
Psychopharmakotherapie 2010; 17(06)
