Priv.-Doz. Dr. Dieter Angersbach, Wolfratshausen
Die Elektrokrampftherapie gilt als die wirksamste Akuttherapie einer depressiven Episode. In früheren Untersuchungen wurden Remissionsraten von annähernd 90% erreicht. Diese Erfolgsrate ist in neueren Untersuchungen allerdings deutlich niedriger. Dies könnte unter anderem in geänderten Beurteilungsmethoden und einer modifizierten Durchführung der Elektrokrampftherapie begründet sein, dürfte aber auch daran liegen, dass die Elektrokrampftherapie früher oft als initiale Therapie angewendet wurde.
In jüngerer Zeit ist eine Elektrokrampftherapie erst dann indiziert, wenn eine Pharmakotherapie wenig erfolgreich war. Es gibt zahlreiche Hinweise dafür, dass bei Therapieresistenz gegenüber einer medikamentösen Behandlung auch die Erfolgsaussichten einer Elektrokrampftherapie geringer sind. Untersuchungen, ob Antidepressiva den Behandlungserfolg einer Elektrokrampftherapie verbessern können, kamen bisher zu unterschiedlichen Ergebnissen. Die Behandlungsempfehlungen hinsichtlich der Begleitmedikation variieren daher, und einige Gesellschaften raten aus Mangel an ausreichenden Daten von der gleichzeitigen Gabe von Antidepressiva ab. Meinungsunterschiede gibt es ebenso über die Wirksamkeit und Verträglichkeit einer (höher) dosierten rechten unilateralen im Vergleich zu einer (moderat) dosierten bilateralen Elektrokrampftherapie.
In der vorliegenden Studie wurde untersucht, ob die gleichzeitige Gabe von Nortriptylin oder Venlafaxin die Wirksamkeit einer Elektrokrampftherapie mehr verbessert als Plazebo, ohne die Verträglichkeit zu verschlechtern. Weiterhin wurden Wirksamkeit und Verträglichkeit von rechter unilateraler und bilateraler Elektrokrampftherapie verglichen.
Die Studie wurde in den Jahren 2001 bis 2005 von drei Kliniken in den USA durchgeführt. Die Patienten waren zu einer Elektrokrampftherapie dorthin überwiesen worden.
Studiendesign
Insgesamt wurden 319 Patienten eingeschlossen und mit Nortriptylin (n=93), Venlafaxin (n=91) oder Plazebo (n=135) behandelt. Eine rechte unilaterale Elektrokrampftherapie wurde bei 155 und eine bilaterale Elektrokrampftherapie bei 164 Patienten durchgeführt.
Einschlusskriterien waren unter anderen: Diagnose einer depressiven Episode (unipolar oder bipolar) nach DSM-IV (Diagnostic and Statistical Manual of Mental Disorders, 4th Edition) und ein Score von ≥21 auf der Hamilton Depression Rating-Scale, 24-Item-Version (HAMD-24).
Patienten wurden randomisiert einer rechten unilateralen oder einer bilateralen Elektrokrampftherapie zugewiesen. Die elektrische Ladung lag bei der rechten unilateralen Elektrokrampftherapie um das 6-Fache und bei der bilateralen Elektrokrampftherapie um das 1,5-Fache über der Krampfschwelle. Die Krampfschwelle wurde während der ersten Behandlung durch Titration ermittelt. Die Krampfdauer betrug wenigstens 20 (motorische Manifestation) beziehungsweise 25 Sekunden (EEG-Manifestation). Die Behandlung wurde dreimal wöchentlich durchgeführt und wiederholt, solange sich eine klinische Besserung zeigte. Die Therapie wurde beendet, wenn sich nach zwei Behandlungen keine weitere Verbesserung einstellte.
Die Patienten wurden weiterhin randomisiert einer Behandlung mit Nortriptylin, Venlafaxin oder Plazebo zugeteilt, beginnend am Nachmittag nach der ersten Elektrokrampftherapie. Angestrebt wurden Nortriptylin-Blutspiegel von 100–120 ng/ml oder eine Mindestdosis Venlafaxin von 225 mg/Tag bis zur Beendigung der Elektrokrampftherapie. Tatsächlich wurde bis zu diesem Zeitpunkt ein Blutspiegel von 82,1 ng/ml Nortriptylin beziehungsweise eine Dosis von 187,4 mg/Tag Venlafaxin erreicht.
Beurteilungsinstrumente waren primär die HAMD-24-Skala und sekundär unter anderem der klinische Gesamteindruck (Clinical Global Impression) zur Beurteilung der Verbesserung (CGI-I) und des Schweregrads der Erkrankung (CGI-S). Remission war definiert als ≥60% Reduktion des HAMD-24-Scores mit einem Score von höchstens 10. Als regulärer Studienabschluss galten entweder Remission oder wenigstens acht Behandlungen.
Zur Beurteilung kognitiver Nebenwirkungen diente die Mini-Mental-State-Examination (MMSE; Beurteilung des kognitiven Gesamtstatus), der N-Back-Test (Beurteilung des Arbeitsgedächtnisses), der Buschke-Selective-Reminding-Test (SRT; Beurteilung der anterograden Amnesie verbaler Information) und das Autobiographical Memory Interview, Short Form (AMI-SF; Beurteilung retrograder Amnesie autobiographischer Daten).
Wirksamkeit
Die mehrfaktorielle Analyse zum Vergleich der pharmakologischen Therapien zeigte eine signifikant stärkere Reduktion des HAMD-24-Scores unter Nortriptylin als unter Plazebo (p=0,03). Venlafaxin unterschied sich weder von Plazebo noch von Nortriptylin signifikant. Die Remissionsraten unter Nortriptylin waren ebenfalls signifikant höher (63,4%) als unter Plazebo (48,9%; p=0,04) und sie waren höher unter der rechten unilateralen Elektrokrampftherapie (61,3%) als unter der bilateralen Elektrokrampftherapie (51,8%; p=0,03). Eine höhere Behandlungsresistenz in der Vorgeschichte führte zu einer niedrigeren Remissionsrate.
Entsprechende Ergebnisse zeigten die sekundären Messparameter. So waren im CGI-I und CGI-S die Ergebnisse unter Nortriptylin signifikant besser als unter Plazebo. Gemäß CGI-I betrug die Responserate (Zustand stark oder sehr stark verbessert) unter Nortriptylin 64,5% und unter Plazebo 51,1% (p=0,04). Venlafaxin war jeweils von beiden Behandlungen nicht verschieden.
Die Responseraten waren auch im CGI-I unter rechter unilateraler Elektrokrampftherapie signifikant höher (63,9%) als unter der bilateralen Elektrokrampftherapie (52,4%; p=0,02).
Diese Daten beziehen sich auf die Intention-to-treat-Population (Patienten, die wenigstens eine Elektrokrampftherapie plus eine Dosis der Pharmakotherapie erhalten haben) (Abb. 1). Dieselben Aussagen ergeben sich jedoch auch aus der Analyse der abgeschlossenen Fälle.
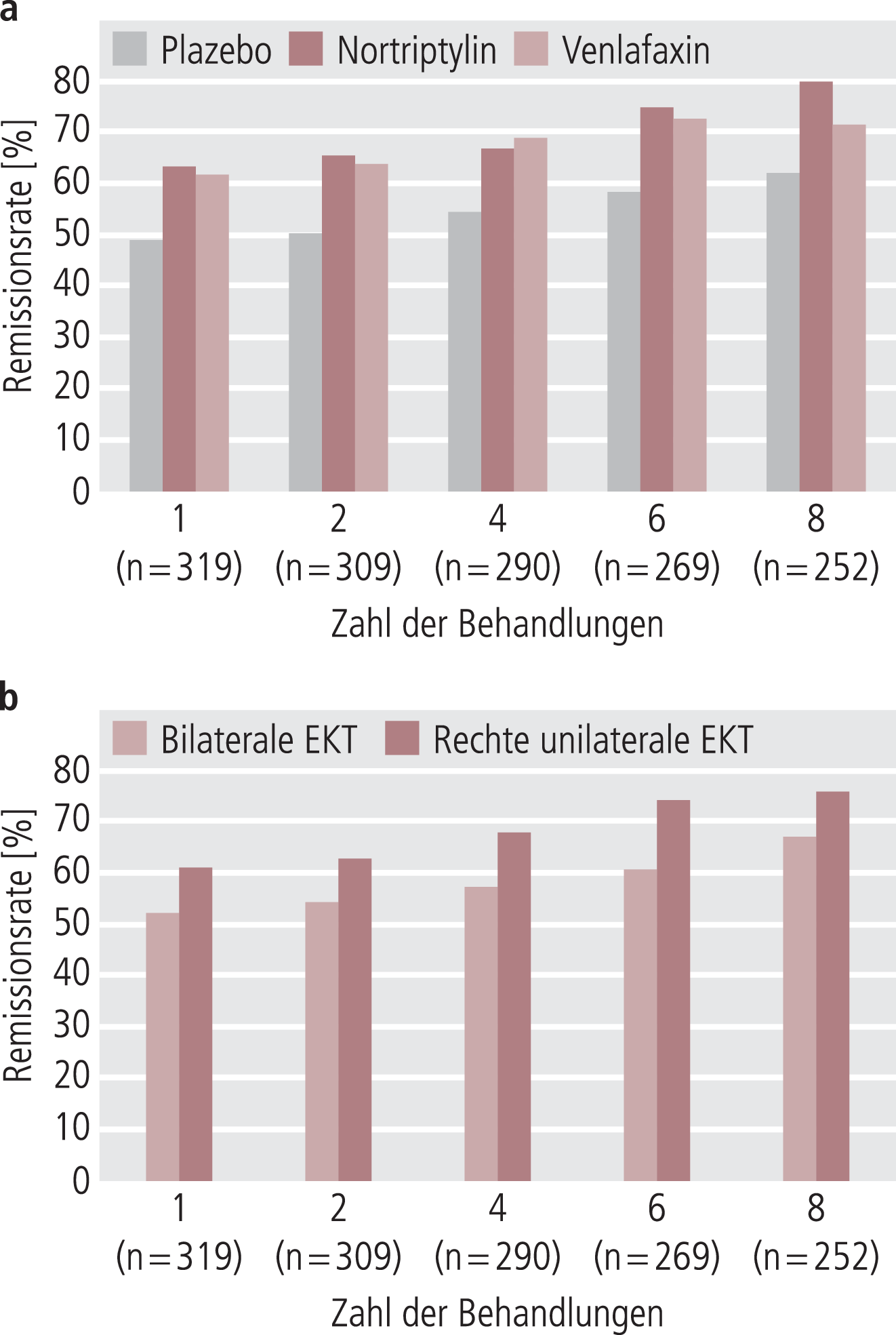
Abb. 1. Remissionsraten für die medikamentöse Behandlung [a] und die Elektrodenlage bei der Elektrokrampftherapie (EKT) [b] in Abhängigkeit von der Anzahl der EKT-Behandlungen (mehrfaktorielle Analyse)
Verträglichkeit
Die häufigsten unerwünschten Ereignisse waren kardiale Komplikationen, wie Tachykardie und/oder Hypertonie, die nach Beendigung des Krampfes auftraten und mit Betablockern behandelt wurden. Die häufigsten ernsthaften (serious) Nebenwirkungen waren Suizidversuch (n=3), Delir (n=2) und Erkrankungen, die einen Krankenhausaufenthalt erforderten (n=2). Zwischen den verschiedenen Behandlungsgruppen bestanden keine Unterschiede in der Häufigkeit und im Schweregrad der geringen bis moderaten Nebenwirkungen und der ernsthaften Nebenwirkungen.
Kognitive Defizite zeigten sich mit allen vier Beurteilungsinstrumenten. Die größten Defizite traten in der AMI-SF in Form der retrograden Amnesie auf. Die pharmakologische Behandlung hatte einen signifikanten Einfluss auf den Umfang der kognitiven Störungen: Unter Nortriptylin waren die Defizite geringer als unter Venlafaxin und Plazebo. Zudem verursachte die rechte unilaterale Elektrokrampftherapie weniger kognitive Beeinträchtigungen als die bilaterale Elektrokrampftherapie.
Kommentar
Nach den hier vorliegenden Befunden sollte die Empfehlung, eine Elektrokrampftherapie nicht mit einer Antidepressivatherapie zu kombinieren, überdacht werden. In dieser Akutstudie war die Kombination mit Nortriptylin wirksamer, verursachte weniger kognitive Störungen and war nicht schlechter verträglich als die Elektrokrampftherapie allein.
In der vorliegenden Studie war das noradrenerge Nortriptylin wirksamer als Venlafaxin. Das kann damit zusammenhängen, dass die Elektrokrampftherapie besonders die noradrenerge Neurotransmission beeinflusst, ein Effekt, den eine noradrenerge Substanz möglicherweise verstärkt. Venlafaxin gilt zwar als dual wirkendes Antidepressivum, das neben der serotonergen auch eine noradrenerge Wirkung hat, jedoch setzt diese Wirkung erst bei Dosen über 200 mg/Tag ein. In der vorliegenden Studie wurde Venlafaxin niedriger dosiert und wirkte wahrscheinlich als selektiver Serotonin-Wiederaufnahmehemmer.
Quelle
Sackeim HA, et al. Effect of concomitant pharmacotherapy on electroconvulsive therapy outcomes. Short-term efficacy and adverse effects. Arch Gen Psychiatry 2009;66:729–37.
Psychopharmakotherapie 2010; 17(02)
