Hans-Peter Volz, Werneck, Klaus-Dieter Stoll, Nürnberg, Hans-Peter Wunderlich, Dresden, Silke Jörgens-Coburger, Aachen, und Rüdiger Merkel, Nürnberg
Das 1961 zunächst in der Schweiz eingeführte Insidon® (Wirkstoff Opipramoldihydrochlorid) ist gemäß Arzneiverordnungsreport seit 1999 das meistverordnete Psychopharmakon in Deutschland und somit ein bewährtes Medikament. Der Wirkstoff entstammt ähnlich wie Carbamazepin (Tegretal®) und das neuere Oxcarbazepin (Trileptal®), zwei Antiepileptika mit stimmungsstabilisierenden Eigenschaften bei bipolaren affektiven Störungen und mit antineuralgischen Wirkungen, der Familie der trizyklischen Antidepressiva (TZA). Der Wirkungsmechanismus der Substanzen ist jedoch ein anderer als bei den trizyklischen Standardantidepressiva: Sie hemmen im Unterschied zu diesen nicht die Wiederaufnahme von Serotonin oder Noradrenalin und haben im Gegensatz zu den strukturverwandten TZA allenfalls eine geringe Affinität zu den Rezeptoren im cholinergen System.
Die aktuellen pharmakologischen Erkenntnisse, die klinische Datenlage sowie die zugelassenen Indikationen erfordern die Einordnung von Opipramol unter den Anxiolytika [6, 7, 11]. Gemäß Rezeptorprofil [8, 9] ist es ein Sigma-Ligand (hohe Affinität zu den Sigma-Bindungsstellen, gefolgt von derjenigen zu den histaminergen H1-Rezeptoren und nochmals nachgeordnet zu den dopaminergen D2- und serotonergen 5-HT2A-Rezeptoren [Sigma1>H1>Sigma2 >D2 und 5-HT2A). Gemäß der pharmakologischen Verhaltensforschung [2] ist es in erster Linie ein Anxiolytikum, allerdings mit zusätzlichen antidepressiven Eigenschaften. Aufgrund der neuen Plazebo-kontrollierten klinischen Prüfungen bei generalisierter Angststörung (GAS) und somatoformen Störungen [6, 7, 11] erhielten Opipramol-haltige Medikamente die amtliche Zulassung für diese beiden Indikationen (F41.1 und F45/ICD-10). Opipramol ist das erste Psychopharmakon, für das die Wirksamkeit bei somatoformen Störungen Plazebo-kontrolliert belegt werden konnte.
Epidemiologischen Daten [12] zufolge sind Angst- und Somatisierungsstörungen in der Bevölkerung zahlreich präsent, beide sind beispielsweise häufiger als die affektiven Störungen (vorwiegend depressive Episoden). Bei allen drei Störungsgruppen liegt die 4-Wochen-Prävalenz für Frauen höher als für Männer; Komorbidität zwischen den drei Störungen liegt bei etwa einem Drittel der Betroffenen vor. Epidemiologische Daten aus einer WHO-Erhebung in Deutschland [5] zeigten, dass die generalisierte Angststörung (GAS) und somatoforme Störungen zwar eine hohe zeitliche Konstanz aufweisen, jedoch auch wechselseitige Verschiebungen, Remissionen und Shifts zu einer depressiven Episode im Verlauf eines Jahres erfolgen können.
Plazebo-kontrollierte konfirmatorische klinische Prüfungen mit Opipramol bei GAS und somatoformen Störungen wurden 1994 bis 1996 durchgeführt, und die wichtigsten Ergebnisse wurden 1998 erstmals kurz mitgeteilt [10]. Da diese Plazebo-kontrollierten klinischen Prüfungen unter rigiden Standardbedingungen ablaufen mussten, war es nahe liegend, sie durch praxisnahe, naturalistische Studien zu ergänzen. Zwei Anwendungsbeobachtungen (AWB) mit zusammen 2507 Patienten wurden daher durchgeführt [1, 4], die die gute Wirksamkeit und Verträglichkeit von Opipramol bei somatoformen Störungen bestätigten.
Die vorliegende dritte AWB verfolgte Ziele, die über den üblichen Rahmen solcher Studien hinausgehen. Sie wurde durch DocCheck von 2002 bis 2003 via Internet durchgeführt. Opipramol in Dragee-Form konnte im Rahmen der damals gültigen Fachinformation relativ breit eingesetzt werden, also nicht nur bei somatoformen Störungen. Daten zur Wirksamkeit global und unter Verwendung einer eigens erstellten 7-Item-Liste sowie zur Verträglichkeit sollten zwar erhoben werden, aber von Interesse war auch, wie sich die Diagnosen verteilen und wie gut sich die Symptommuster aus der 7-Item-Liste mit den klinisch gestellten Diagnosen decken und die Diagnosen gegeneinander abgrenzen können. Bei Planung, Durchführung, statistischer Auswertung und biometrischer Berichterstattung wurden die vom BfArM am 12. November 1998 bekannt gegebenen Empfehlungen umgesetzt. Die medizinische Bewertung ist Bestandteil der vorliegenden Arbeit.
Methodik
Im Jahr 2002 wurden via Internet 328 Zentren (Praxen, Klinikambulanzen) für die Teilnahme gewonnen. Sie bezogen insgesamt 2339 Patienten ein, für die eine Therapie mit Opipramol gemäß Fachinformation indiziert war.
Die Daten zu den Patienten, der Therapie und den Behandlungseffekten wurde elektronisch über die Vorgabe von Masken auf dem Bildschirm abgefragt. Die Bearbeitung seitens des Arztes erfolgte am PC; die Daten wurden unmittelbar elektronisch an DocCheck geleitet.
Die Diagnosen aus dem Bereich der somatoformen Störungen (F45) waren ebenso wie die generalisierte Angststörung (F41.1) und die Diagnose F41.2 (Angst und depressive Störung, gemischt) auf der Datenerfassungsmaske vorgegeben; andere Diagnosen konnten unter Nutzung der Codes aus ICD-10 nummerisch eingegeben werden. Psychiatrische Zweitdiagnosen, sonstige Diagnosen, persönliche Daten, anamnestische Angaben, die psychopathologische Befundung (Liste mit 7 Items) und die erste Dosisempfehlung wurden ebenfalls initial dokumentiert und elektronisch an DocCheck gesendet. Die sieben Items lauten:
Ängstliche Stimmung (aus der Angstskala von Hamilton, dort wichtigstes Item)
Motorische Spannung
Häufig Schmerzen ohne Organbefund
Sonstige Körpersymptome ohne Organbefund
Schlafstörungen
Depressive Stimmung (aus der Depressionsskala von Hamilton, wichtigstes Item)
Depressive Hemmung
Pro Befundung waren Einschätzungen zum Schweregrad der sieben Symptome (Beschwerdebereiche) vorzunehmen: nicht vorhanden, gering, mäßig, stark, sehr stark.
Bei der allgemein üblichen Zweitvisite in der ambulanten Psychopharmakotherapie nach rund vier Wochen wurde die Psychopathologie erneut global und anhand der 7-Item-Liste eingeschätzt. Diese Daten gingen wiederum zusammen mit der neuen Dosisempfehlung und der Dokumentation gegebenenfalls beklagter unerwünschter Arzneimittelwirkungen und sonstiger unerwünschter Ereignisse elektronisch an DocCheck. Etwaige schwerwiegende unerwünschte Ereignisse waren gemäß dem üblichen Meldeverfahren unmittelbar per Fax an die Novartis Pharma GmbH (Hersteller von Insidon®) mitzuteilen.
Eine Abschlussbewertung war für etwa acht Wochen nach Aufnahme in die AWB vorgesehen. Ergänzend zu den Erhebungen bei der Zweitvisite erfolgte hier die globale Abschlussbewertung der Wirksamkeit. Die Art der geplanten Weiterbehandlung wurde zusätzlich dokumentiert. Nur vollständige Datensätze pro Patient und Visite wurden von dem System akzeptiert und dann anonymisiert an DocCheck transferiert. Die statistischen Auswertungen – zunächst plangemäß ausschließlich deskriptiver Natur – wurden von der Firma Input durchgeführt und in Berichtsform gebracht.
Ergänzend wurden dann multivariate statistische Verfahren durchgeführt, um zu prüfen, wie gut sich die diagnostischen Entitäten auf Beschwerdeebene mit Hilfe der 7-Item-Liste statistisch klassifizieren und voneinander abgrenzen lassen. Bei der Faktorenanalyse wurden entsprechend der Q-Technik Korrelationen der Messwertträger (hier Diagnosen) über die Variablen (7 Items der Liste) ermittelt; Extraktionsverfahren: Schwerpunktmethode; Rotation nach Varimax-Kriterium. Eine kanonische Diskriminanzanalyse erfolgte mit SAS V. 8.2. Da die Frage, in welchem Ausmaß sich die aktuellen Resultate mit Erkenntnissen aus früheren Studien zur Deckung bringen lassen, von Interesse ist, wurden Daten aus zwei früheren Anwendungsbeobachtungen und den konfirmatorischen klinischen Prüfungen berücksichtigt.
Ergebnisse
Patientenkollektiv
Die 328 beteiligten Zentren dokumentierten 2339 mit Opipramol behandelte Patienten (69% weiblich) mit einem Durchschnittsalter von 51 Jahren. Tabelle 1 gibt eine Übersicht zu den erhobenen Merkmalen und den nicht-psychiatrischen Begleitdiagnosen. Der körperliche Allgemeinzustand wurde überwiegend als gut und in nur 4% der Fälle als schlecht bewertet.
Tab. 1. Demographische Daten der 2339 ambulanten Patienten aus 328 Zentren
|
Geschlecht: |
|
|
Alter [Jahre] |
51,1±14,2 |
|
Body-Mass-Index |
25,5±3,8 |
|
Häufigste nicht-psychiatrische Zusatzdiagnosen nach Bereichen: |
|
|
Körperlicher Allgemeinzustand (global): |
|
1221 Patienten (52%) hatten eine Angststörung, 1075 eine somatoforme Störung (46%) und 24 einen depressiven Zustand gemäß Hauptdiagnose; Tabelle 2 zeigt die Häufigkeiten für die Subdiagnosen. Mit jeweils mehr als 200 Fällen dominierten die Diagnosegruppen F41.2 (Angst und depressive Störung, gemischt), F41.1 (GAS), F45.0 (Somatisierungsstörung) und F45.1 (undifferenzierte Somatisierungsstörung). Die Gruppe F45.4 (anhaltende somatoforme Schmerzstörung) hat mit n=170 Fällen eine bemerkenswert starke Besetzung.
Tab. 2. Psychiatrische Diagnosen und Subdiagnosen sowie deren Frequenz
|
Vorgegebene psychiatrische Hauptdiagnosen, durch Ärzte markiert: |
|
|
Generalisierte Angststörung (F41.1) Angst und depressive Störung, gemischt (F41.2) Somatisierungsstörung (F45.0) Undifferenzierte Somatisierungsstörung (F45.1) Somatoforme autonome Funktionsstörung (F45.3) – des kardiovaskulären Systems (F45.30) – des oberen Gastrointestinaltrakts (F45.31 – des unteren Gastrointestinaltrakts (F45.32) – des respiratorischen Systems (F45.33) – des urogenitalen Systems (F45.34) Anhaltende somatoforme Schmerzstörung (F45.4) |
291 (12,4%) 930 (39,7%) 290 (12,4%) 213 (9,1%) 402 (17,2%) 182 (7,8%) 133 (5,7%) 45 (1,9%) 23 (1%) 19 (0,8%) 170 (7,3%) |
|
Andere psychiatrische Hauptdiagnose, frei kodiert: |
|
|
Insgesamt – Depressive Störungen (F32 bis F34): n=24, – Neurotische Störungen (F41.0 bis F48).9: n=10 – Sonstige Diagnosen: n=9 |
43 (1,8%) |
|
In 92 Fällen psychiatrische Zusatzdiagnosen (frei kodierte Zweitnennungen): Neurotische Störungen aus F4: n=50, depressive Störungen aus F3: n=21, alle anderen n<10 |
|
Die Subdiagnosen F45.31 (oberer Gastrointestinaltrakt) und F45.30 (kardiovaskuläres System) aus dem Bereich der autonomen Funktionsstörungen (F45.3) waren mit 133 bzw. sogar 182 Fällen zwar noch dreistellig vertreten, aber für die drei anderen Subdiagnosen des Bereichs lagen die Fallzahlen bei nur 19 bis 45, was den Schluss nahe legte, für weitere Auswertungen alle 402 Fälle mit somatoformen autonomen Funktionsstörungen (F45.3) zusammenzufassen; dies bot sich auch an, weil die spezifischen organ- oder systembezogenen Beschwerden im Unterschied zu den beiden vorangegangenen Anwendungsbeobachtungen, in denen der Screener for Somatoform Disorders der WHO zum Einsatz gekommen war, nicht dokumentiert wurden.
Initiale Beschwerdebilder
Ohne Aufgliederung nach Diagnosen führten die Schlafstörungen und die ängstliche Stimmung nach Intensität und Häufigkeit vor den anderen fünf Beschwerdekomplexen der 7-Item-Liste (Tab. 3). In vier der sieben Diagnosegruppen waren Schlafstörungen die häufigste Beschwerde (Tab. 4).
Tab. 3. Symptome und Ausprägungsgrade bei Aufnahme in die AWB
|
Symptom |
Nicht vorhanden |
Gering |
Mäßig |
Stark |
Sehr stark |
Stark oder |
|
Ängstliche Stimmung |
85 |
285 |
808 |
1013 |
148 |
1161 (49,6%) |
|
Motorische Spannung |
135 |
486 |
923 |
700 |
95 |
795 (34%) |
|
Häufig Schmerzen ohne Organbefund |
413 |
572 |
42 |
589 |
123 |
712 (30,4%) |
|
Sonstige Körpersymptome ohne Organbefund |
293 |
536 |
856 |
562 |
92 |
654 (28%) |
|
Schlafstörungen |
85 |
325 |
768 |
937 |
224 |
1161 (49,6%) |
|
Depressive Stimmung |
119 |
390 |
922 |
777 |
131 |
908 (38,8%) |
|
Depressive Hemmung |
387 |
771 |
752 |
385 |
44 |
429 (18,3%) |
a Median-nahe Dichotomisierung
Tab. 4. Symptomfrequenzen (% für starke und sehr starke Ausprägungen) bei sieben Diagnosegruppen; Gruppen geordnet nach abfallender Frequenz bei dem Item Schlafstörungen (höchste Spaltenwerte fett, höchste Zeilenwerte unterstrichen, vergleichbare Frequenzen nebeneinander stehender Diagnosen sind kursiv gedruckt)
|
Depression |
Angststörungen |
Somatoforme Störungen |
|||||
|
F3 |
F41.2 |
F41.1 |
F45.0 |
F45.1 |
F45.4 |
F45.3 |
|
|
Schlafstörungen |
87 |
61 |
54 |
48 |
44 |
41 |
28 |
|
Ängstliche Stimmung |
42 |
60 |
83 |
31 |
35 |
35 |
32 |
|
Motorische Spannung |
54 |
32 |
37 |
37 |
34 |
49 |
29 |
|
Häufig Schmerzen ohne Organbefund |
13 |
14 |
17 |
37 |
32 |
84 |
51 |
|
Sonstige Körpersymptome ohne Organbefund |
21 |
20 |
20 |
45 |
37 |
36 |
34 |
|
Depressive Stimmung |
71 |
55 |
33 |
32 |
28 |
29 |
20 |
|
Depressive Hemmung |
25 |
26 |
17 |
12 |
12 |
19 |
10 |
Symptome mit starker oder sehr starker Ausprägung kamen in unterschiedlichen Frequenzen bei den sieben Diagnosegruppen vor, wie Tabelle 4 verdeutlicht. Die Diagnosen sind gemäß abnehmender Insomniefrequenzen aufgeführt. Es deuten sich typische Schlüsselsymptome und charakteristisch erscheinende Symptommuster (Profile) für die einzelnen Diagnosegruppen sowie Ähnlichkeiten in den Profilen benachbart aufgeführter Diagnosen an.
Die ängstliche Stimmung ist Schlüsselsymptom für beide Angststörungen (F41.1 und F41.2), die depressive Stimmung für die Depressionen und das Mischsyndrom F41.2. Die gemeinsame Schlüsselsymptomatik für die somatoformen Störungen wird eher durch das Item „häufig Schmerzen ohne Organbefund“ als durch das Item „sonstige Körpersymptome ohne Organbefund“ repräsentiert.
Mit Ausnahme der somatoformen autonomen Funktionsstörungen (F45.3) hatten alle Gruppen Frequenzen von >40% für starke oder sehr starke Insomnie. Bezüglich Schlafproblemen bei den somatoformen Störungen erbringt die aktuelle AWB 2002 eine Präzisierung der Befunde aus den vorangegangenen Anwendungsbeobachtungen von 1997 und 1998. Die hohe Frequenz von mehr als 80% kam partiell durch Schlafstörungen auch leichteren Grades zustande. Mehr Insomnien finden sich bei den Angststörungen, wo zudem die stärkeren Ausprägungen auffallen (Abb. 1).
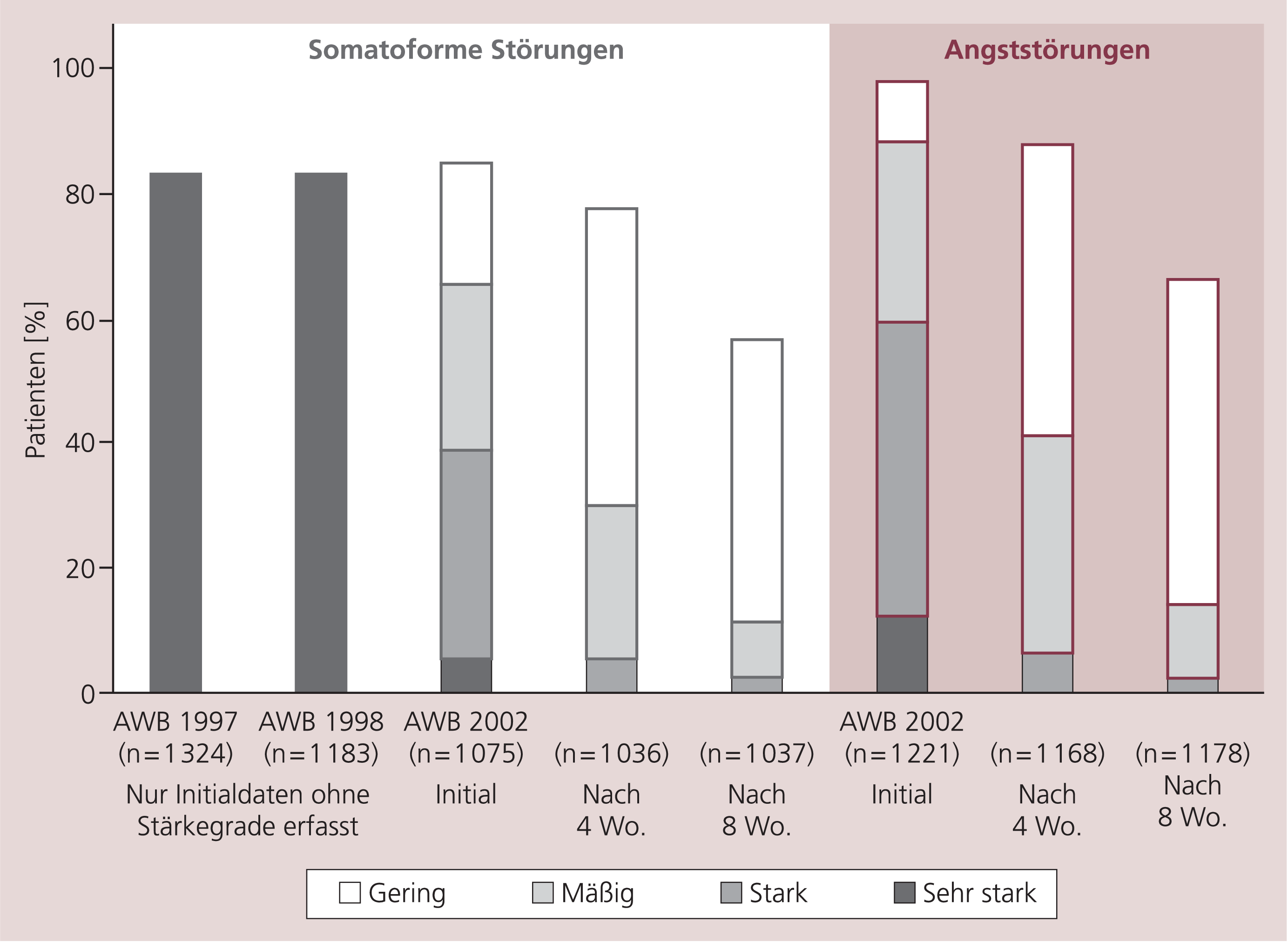
Abb. 1. Häufigkeit von Schlafstörungen vor und unter Behandlung mit Opipramol; Untergliederung nach diagnostischer Gruppierung in somatoforme Störungen (F45) und Angststörungen (F41). Daten aus zwei früheren Anwendungsbeobachtungen und der aktuellen AWB 2002
Tagesdosen im Verlauf der Behandlung
Die initialen Dosen lagen für 19% bei nur einem Opipramol-Dragee pro Tag (50 mg Wirkstoff), für 42% bei 2 Dragees (100 mg), für 27% bei 3 Dragees (150 mg), für 11% bei 4 Dragees und für nur 1% der Patienten bei 5 bis 6 Dragees (250–300 mg).
Tendenziell liegen die Dosisangaben für die Zwischenvisite minimal höher und am Ende der Beobachtungszeit wieder niedriger (Tab. 5).
Tab. 5. Dosierungen von Opipramol
|
Tagesdosis |
Bei Behandlungsbeginn (n=2339) |
Bei Zwischenvisite nach etwa 4 Wochen (n=2246 mit Angaben) |
Bei Abschlussvisite nach etwa 8 Wochen (n=2256 mit Angaben) |
|
50 mg |
445 (19%) |
349 (16%) |
560 (25%) |
|
100 mg |
660 (42%) |
991 (44%) |
898 (40%) |
|
150 mg |
632 (27%) |
625 (28%) |
554 (25%) |
|
200 mg |
245 (11%) |
236 (11%) |
209 (9%) |
|
250 mg |
23 (1%) |
28 (1%) |
25 (1%) |
|
300 mg |
12 |
17 (1%) |
10 |
|
Medianwert |
112 mg |
114 mg |
106 mg |
|
150–200 mg |
38% der Fälle Anhaltende somatoforme Schmerzstörung: Generalisierte Angststörung: |
39% der Fälle 33% der Fälle 45% der Fälle |
34% der Fälle 33% der Fälle 38% der Fälle |
Bei der Zwischenvisite hatten 39% der Patienten eine Tagesdosierung von 3 bis 4 Dragees (150–200 mg); dabei zeigten sich aber gewisse Unterschiede zwischen den Diagnosegruppen mit folgenden Extremwerten: 33% bei den anhaltenden somatoformen Schmerzstörungen (F45.4) und 45% bei der generalisierten Angststörung (F41.1).
Behandlungsergebnisse auf Symptomebene
Für alle sieben Beschwerdebereiche (7-Item-Liste) ergaben sich Befundbesserungen von der Ausgangslage über die Zwischenvisite bis zur Abschlussbewertung. Für die einzelnen Diagnosegruppen ergaben sich vergleichbare, wenig unterschiedliche Kurvenverläufe, die Medianwerte sind in Tabelle 6 aufgeführt.
Tab. 6. Medianwerte der Urteilsverteilungen für sieben diagnostische Gruppen in sieben Symptomskalen bei Ausgangslage (AL), Zwischenvisite (ZV) und Endbewertung (EB)
|
Symptom |
Diagnostische Gruppe |
|||||||
|
Angststörungen |
Somatoforme Störungen |
|||||||
|
F41.1 |
F41.2 |
F45.0 |
F45.1 |
F45.3 |
F45.4 |
Sonst. |
||
|
n |
291 |
930 |
290 |
213 |
402 |
170 |
43 |
|
|
Ängstliche Stimmung |
AL ZV EB |
3,00 1,73 1,04 |
2,68 1,57 0,93 |
2,03 1,13 0,77 |
2,09 1,24 0,79 |
2,07 1,19 0,78 |
2,10 1,26 0,82 |
2,08 1,39 0,94 |
|
Motorische Spannung |
AL ZV EB |
2,21 1,17 0,55 |
2,05 1,10 0,48 |
2,13 1,12 0,58 |
2,09 1,24 0,79 |
1,99 1,05 0,44 |
2,46 1,43 0,77 |
2,03 1,30 0,59 |
|
Häufig Schmerzen ohne Organbefund |
AL ZV EB |
1,28 0,72 0,26 |
1,22 0,62 0,24 |
2,15 1,42 0,50 |
1,96 1,02 0,42 |
2,52 1,06 0,39 |
3,08 1,58 0,94 |
1,15 0,68 0,32 |
|
Sonstige Körpersymptome ohne Organbefund |
AL ZV EB |
1,59 0,81 0,33 |
1,67 0,80 0,32 |
2,37 1,08 0,57 |
2,18 1,16 0,53 |
2,08 1,00 0,45 |
2,09 1,21 0,66 |
1,38 0,86 0,63 |
|
Schlafstörungen |
AL ZV EB |
2,58 1,22 0,75 |
2,73 1,34 0,83 |
2,43 1,15 0,75 |
2,30 1,14 0,67 |
1,95 0,98 0,49 |
2,24 1,10 0,72 |
2,68 1,44 0,86 |
|
Depressive Stimmung |
AL ZV EB |
2,05 1,15 0,57 |
2,60 1,31 0,79 |
2,07 1,02 0,50 |
1,95 1,02 0,49 |
1,73 0,90 0,41 |
2,01 1,11 0,65 |
2,53 1,50 0,93 |
|
Depressive Hemmung |
AL ZV EB |
1,55 0,71 0,24 |
1,81 0,82 0,24 |
1,39 0,54 0,20 |
1,27 0,53 0,17 |
1,11 0,38 0,16 |
1,29 0,58 0,20 |
1,67 1,03 0,52 |
(Intervall für 0=nicht vorhanden erstreckt sich zwischen –0,5 und +0,49, für 1=leicht von 0,5 bis 1,49 usw.)
Der Rückgang im Schlüsselsymptom – ängstliche Stimmung bei den Angststörungen (F41), depressive Stimmung für die Mischsyndrome (F41.2) und häufige Schmerzen bei den Patienten mit somatoformen Störungen (alle 4 Gruppen aus F45) – ist in Abbildung 2 skizziert.
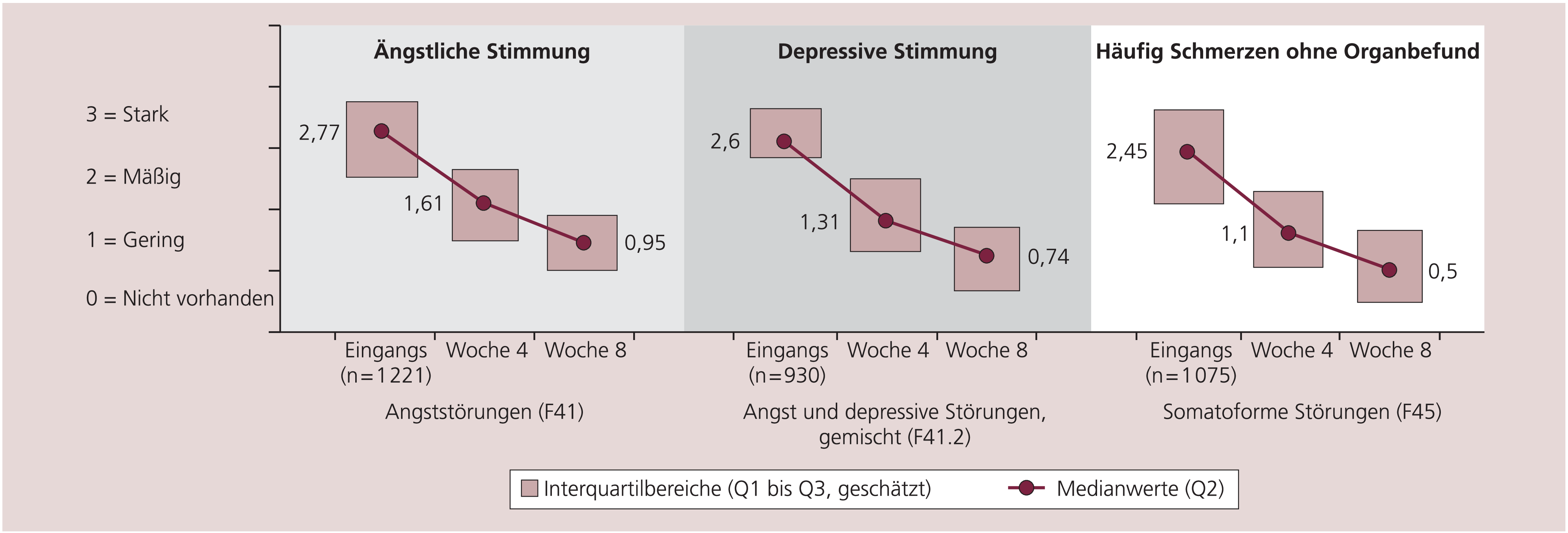
Abb. 2. Rückgang der Schlüsselsymptomatik unter Opipramol in drei relevanten diagnostischen Gruppierungen (die Stufe 4 [sehr stark] ist nicht dargestellt, da sie nicht besetzt ist, auch die Q3-Werte liegen nicht in diesem Bereich).
Die Therapieergebnisse zu den Schlafstörungen sind aus Abbildung 1 ablesbar, wo der Vergleich zwischen somatoformen Störungen (F45) und Angststörungen (F41.1 und F41.2 zusammen) ermöglicht ist.
Es zeigt sich, dass sowohl bei den somatoformen als auch bei den Angststörungen die Insomnie nach Häufigkeit und Schwere erheblich zurückging.
Therapieabbrüche, schwerwiegende unerwünschte Ereignisse und unerwünschte Arzneimittelwirkungen
In 53 Fällen (2,3%) kam es zu Therapieabbrüchen; in 18 Fällen schien eine Therapiefortsetzung nicht mehr nötig, in 9 Fällen galt die Wirksamkeit als ungenügend, 14-mal sind die Patienten nicht mehr erschienen; sonstige Abbruchgründe gab es in 10 Fällen, und in 2 Fällen lagen schwerwiegende unerwünschte Ereignisse vor, beide als ohne Kausalzusammenhang mit der Behandlung bewertet: Hospitalisierung einer 60-jährigen Patientin wegen Nierenkolik und ureterendoskopischer Steinentfernung sowie Tod einer 89-jährigen Patientin nach Sturz (kardiales Ereignis).
Von 28 Patienten (1,2%) wurden 32 Symptome benannt, die als unerwünschte Arzneimittelwirkungen aufgefasst werden müssen. Häufiger als einmal (entsprechende Patientenzahlen in Klammern) wurden folgende unerwünschten Arzneimittelwirkungen angegeben: Müdigkeit (10), Schwindel (3), Mundtrockenheit (3), Unwohlsein/Übelkeit (2), Obstipation/Blähungen (2), Unruhe (2) sowie Kopfschmerz (2).
Globalergebnisse der Anwendungsbeobachtung
Von den 2339 Patienten hatte die Mehrzahl (81%) bei Beginn der Therapie mit Opipramol und Einschluss in die AWB eine deutliche bis extrem schwere Störung somatoformer, ängstlicher oder sonstiger Art. Bei der Zwischenvisite nach rund vier Wochen gab es Störungsgrade diesen Ausmaßes nur noch in 31% der bewerteten 2246 Patienten und bei Abschluss in 11% der bewerteten 2256 Fälle (Tab. 7).
Tab. 7. Therapieresultate global
|
Bei Eingangsvisite (n=2339) |
Bei Zwischenvisite nach etwa 4 Wochen (n=2246 mit Ang.) |
Bei Endvisite nach etwa 8 Wochen (n=2256 mit Ang.) |
|
|
Schwere der Störung |
|||
|
1=extrem schwer |
38 |
1 |
1 |
|
2=schwer |
574 |
102 |
32 |
|
3=deutlich |
1288 |
591 |
194 |
|
4=mäßig |
376 |
797 |
461 |
|
5=leicht |
61 |
547 |
687 |
|
6=grenzwertig |
2 |
174 |
605 |
|
7=nicht gestört |
0 |
34 |
276 |
|
1–3 (mindestens deutlich) |
1900 (81%) |
694 (31%) |
227 (10%) |
|
5–7 (höchstens leicht) |
63 (2,7%) |
755 (34%) (32%)a |
1568 (70%) (67%) a |
|
Medianwerte |
2,97 (~deutlich) |
4,04 (~mäßig) |
5,1 (~leicht) |
|
Zustand bei Abschluss der Beobachtung |
|||
|
Sehr gut gebessert |
762 |
||
|
Deutlich gebessert |
1129 |
||
|
Etwas gebessert |
310 |
||
|
Unverändert |
47 |
||
|
Verschlechtert |
8 |
||
|
Mind. deutlich gebessert |
1891 (84%)b (81%)a |
||
|
Weiterbehandlung nach Abschluss der Beobachtung |
|||
|
Keine Weiterbehandlung |
380 |
||
|
Opipramol in Monotherapie |
1685 (75%) (72%)a |
||
|
Opipramol in Kombination |
114 (5,1%) (4,9%)a |
||
|
Anders |
24 |
||
|
Unklar |
53 |
||
|
Weiterhin Opipramol |
1799 (80%) (77%)a |
||
a Bezogen auf n=2339 aufgenommene Fälle
b Bei anhaltender somatoformer Schmerzstörung 80%, bei somatoformer autonomer Funktionsstörung 89%, bei Angststörungen (F41.1, F41.2) 83%
Komplementär dazu stieg der Prozentsatz allenfalls leicht gestörter Fälle von initial 2,7% über 32% auf 67%. Damit korrespondiert der Prozentsatz der Fälle mit Besserung (zumindest deutliche Zustandsbesserung); er liegt bei 84% oder 81%, je nach dem, ob man sich auf die 2256 Patienten mit Abschlussbewertung oder die 2339 einbezogenen Fälle bezieht.
Für die sechs Diagnosegruppen liegen die Prozentsätze für deutlich und sehr gut gebesserte Zustände zwischen 80% (anhaltende somatoforme Schmerzstörung) und 89% (somatoforme autonome Funktionsstörungen); in der mit 894 Fällen am stärksten besetzten Diagnosegruppe, den Patienten mit der Diagnose F41.2 (Angst und depressive Störung, gemischt), liegt der Behandlungserfolg bei 83%, ebenso wie bei der GAS (F41.1).
Passend zu den Globalbewertungen sind gemäß Tabelle 7 die Daten zur Art der Weiterbehandlung nach Abschluss der achtwöchigen Beobachtungszeit: Zumindest 77% der Patienten erhielten weiterhin Opipramol (72% in Mono-, 5% in Kombinationstherapie); keine Weiterbehandlung erhielten 16%, darunter befinden sich die oben genannten 18 Fälle, bei denen eine Weiterbehandlung nicht mehr nötig erschien.
Ergebnisse der multivariaten Analysen
Unter Verwendung der Daten aus Tabelle 4 wurden die paarweisen Ähnlichkeiten zwischen den sieben Diagnosen bestimmt, indem die Diagnosen über die Variablen miteinander korreliert wurden. Das Symptommuster der Depressiven korreliert dabei mit r=0,83 hoch zu dem Symptommuster der Patienten mit dem Mischsyndrom F41.2, mit r=0,48 zur GAS (F41.1), nochmals niedriger zu den Somatisierungsstörungen (r=0,45 bei F45.1, r=0,34 bei F45.0) und negativ zu den Schmerz- und Funktionsstörungen (r=–0,30 bei F45.4, r=–0,35 bei F45.3).
Die Matrix der Korrelationskoeffizienten wurde einer Faktorenanalyse unterworfen. In drei Dimensionen (Varimaxfaktoren) ordneten sich dabei die sieben Diagnosen, wie Abbildung 3 vermittelt. In der ersten Dimension reihen sich die Diagnosen fast in der Weise, wie sie in Tabelle 4 aufgeführt sind und so wie ihre oben aufgeführten Korrelationen zur Depression schrittweise abfallen. Unschwer lässt sich diese 1. Achse interpretieren als depressive versus nicht-depressive Symptomatik. Die zweite Achse (Faktor 2) lässt sich interpretieren als somatische versus psychische Schlüsselsymptomatik (Abb. 3).

Abb. 3. Ergebnis der Faktorenanalyse; Lokalisation der sieben Diagnosen in der Ebene aus den ersten beiden Varimaxfaktoren und Angabe des Lokalisationswerts gemäß orthogonalem Faktor 3 (Werte in Klammern hinter Diagnosecode)
Senkrecht zu der Ebene ist der 3. Faktor zu denken (Lokalisationswerte in Klammern), der sich als Somatisierung benennen lässt, denn er hebt die Diagnosen F45.0 und F45.1 am weitesten aus der Ebene heraus.
In die Diskriminanzanalyse wurden pro Patient die sieben Initialwerte der 7-Item-Liste als Variablen und die Diagnose als Klassifikationskennzeichnung einbezogen. Unberücksichtigt blieb die Gruppe der Depressiven wegen geringen Umfangs. Die Ergebnisse der kanonischen Diskriminanzanalyse sind detailliert in Tabelle 8 aufgeführt. Es ergaben sich vier statistisch hoch signifikant gesicherte Dimensionen, von denen die erste für 77,2% des gesamten Trennergebnisses verantwortlich zeichnet und die sechs Diagnosegruppen in fast gleicher Abfolge „sortiert“ wie Faktor 1 der Faktorenanalyse. In erster Linie werden jedoch die eng zusammengerückten Angststörungen F41.1 und F41.2 deutlich von den vier Gruppen mit den somatoformen Störungen abgehoben, die sich ihrerseits in recht enger Nachbarschaft zueinander anordnen. Die kanonischen Variablen 2 bis 4 trennen mit abnehmender Relevanz die GAS (F41.1), die Schmerzstörungen (F45.4) und die Funktionsstörungen (F45.3) recht spezifisch von den jeweils anderen fünf Diagnosegruppen ab.
Tab. 8. Ergebnisse der Diskriminanzanalyse
|
Funktion (lfd. Nr.) |
F-Wert mit p |
Trenneffekt (und Lokalisationswerte auf den kanonischen Variablen) |
Items mit höchstem Gewicht |
|
1 |
F35; 9610=47,24 |
Wichtige kanonische Variable: |
Ängstliche Stimmung (0,56), |
|
2 |
F24; 7973=17,48 |
Spezifische Abtrennung der GAS (F41.1) mit Lokalisationswert von –0,78 von allen anderen Gruppen (–0,19 bis 0,34 für F45.0) |
Ängstliche Stimmung (–0,95), |
|
3 |
F15; 6311=10,63 |
Spezifische Abtrennung der anhaltenden somatoformen Schmerzstörung (F45.4) mit Lokalisationswert 0,64 von allen anderen Gruppen (–0,35 bis 0,09 für F45.1) |
Häufig Schmerzen ohne Organbefund (0,85), sonstige Körpersymptome ohne Organbefund (–0,85); Rest: –0,02 bis 0,42 (depressive Stimmung) |
|
4 |
F8; 4574=4,88 |
Schwache, spezifische Abtrennung der somatoformen autonomen Funktionsstörungen (–0,21) von allen anderen Gruppen (–0,04 bis 0,17 für F45.0) |
Schlafstörungen (0,77), motorische Spannung (0,58) und depressive Stimmung (–0,41); Rest: –0,08 bis 0,22 (sonstige Körpersymptome ohne Organbefund) |
Das höchst signifikante globale Trennergebnis der Diskriminanzanalyse (p<0,001) lässt sich wie folgt in allgemeinverständlicher Form benennen: Bei 51,2% der Fälle stimmt die ärztliche Diagnose mit der diskriminanzanalytischen Zuordnung aufgrund der Symptommuster überein; per Zufall hätte man nur 16,7% Übereinstimmungen erwarten dürfen*.
Abbildung 4 verdeutlicht, dass die Anordnung der Diagnosen gemäß Lokalisationen in der ersten kanonischen Variable der Diskriminanzanalyse (rechte Punktekolumne) mit den Positionen in Faktor 1 der Faktorenanalyse (Punktkolumne links davon) – soweit vergleichbar – gut übereinstimmt. Schon die Anordnung der Diagnosen nach der Frequenz starker Schlafstörungen (erste Punktkolumne) und die Abfolge der Korrelationen zwischen dem Symptomenprofil der Depressionen und den Symptommustern der anderen sechs Diagnosen (zweite Punktkolumne) passt zu dem Ergebnis aus den beiden multivariaten statistischen Analysen.
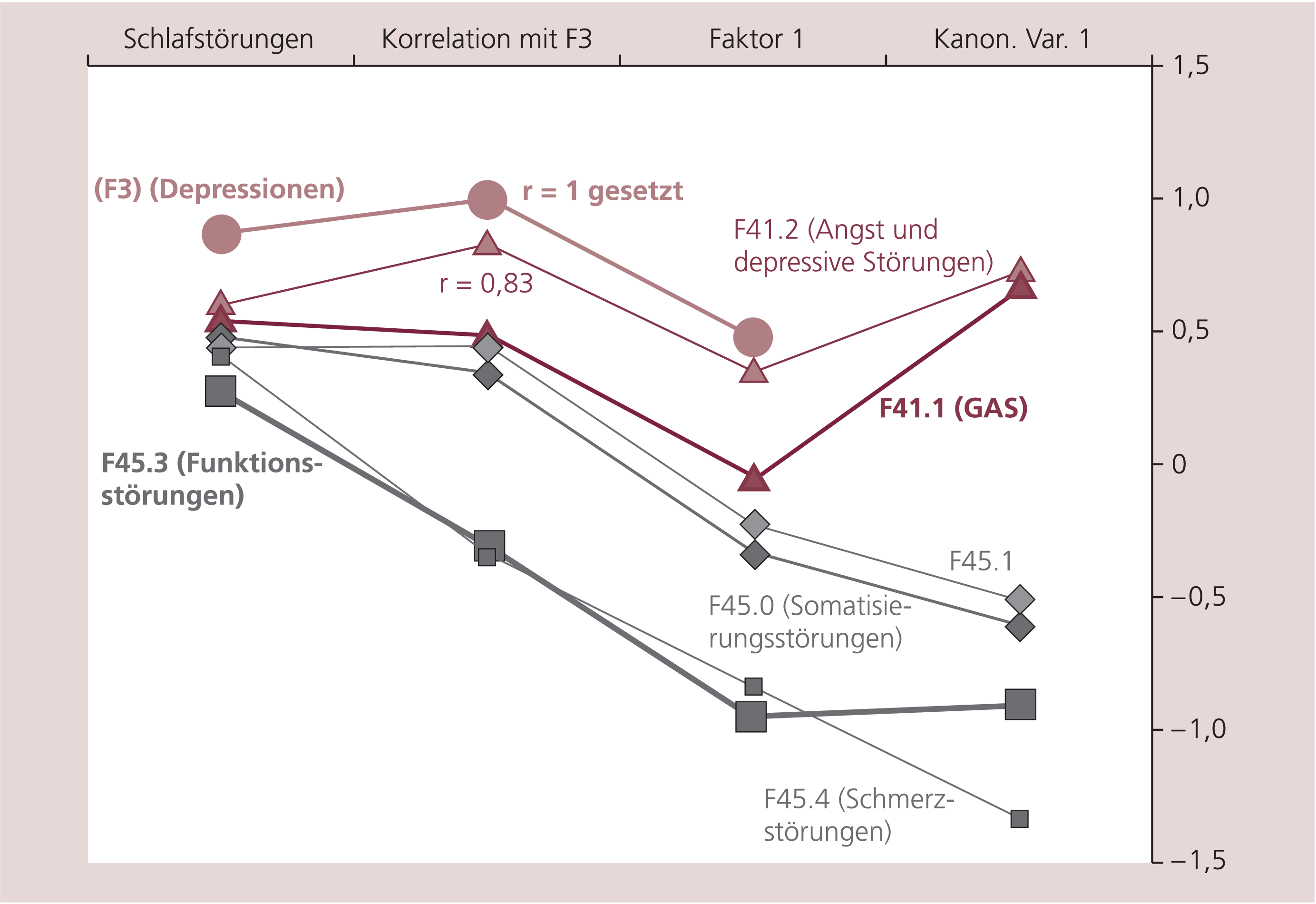
Abb. 4. Zusammenfassung der klassifizierenden Ergebnisse; Anteil starker Insomnien (Schlafstörungen), Korrelation des Symptommusters bei Depressionen (F3) mit den anderen Symptommustern (Korrelation mit F3), Lokalisationen gemäß Faktorenanalyse (Faktor 1) und Positionierungen gemäß Diskriminanzanalyse (kanon. Var. 1)
Vergleich der Resultate mit vorangegangenen Studien auf Symptomebene
Das Ergebnis der Diskriminanzanalyse rechtfertigt Zusammenfassungen und den Vergleich der Angststörungen (F41.1 und F41.2) mit den somatoformen Störungen (die vier F45-Gruppen vereint). Im Symptom häufig Schmerzen ohne Organbefund zeigt sich eine deutlich höhere Frequenz starker Ausprägungen seitens der somatoformen Störungen, während spiegelbildlich dazu die Angststörungen häufiger durch deutliche ängstliche Stimmung auffallen (Abb. 5). Ein vergleichbares Ergebnis liegt vor, wenn die Ausgangslagen aus beiden konfirmatorischen Studien [6, 11] betrachtet werden. In der Subskala somatische Symptome (HAMAsom) der Hamilton-Angstskala (HAMA) ergab sich für die Patienten mit somatoformen Störungen (13,6±4,7) ein signifikant höherer Mittelwert (p<0,001, t-Test) als für die GAS-Fälle (16,8±3,4), während sich das umgekehrte Verhältnis in der Subskala psychische Angstsymptome (HAMApsy) ergab (14,7±3,7 vs. 8,3±4,1).
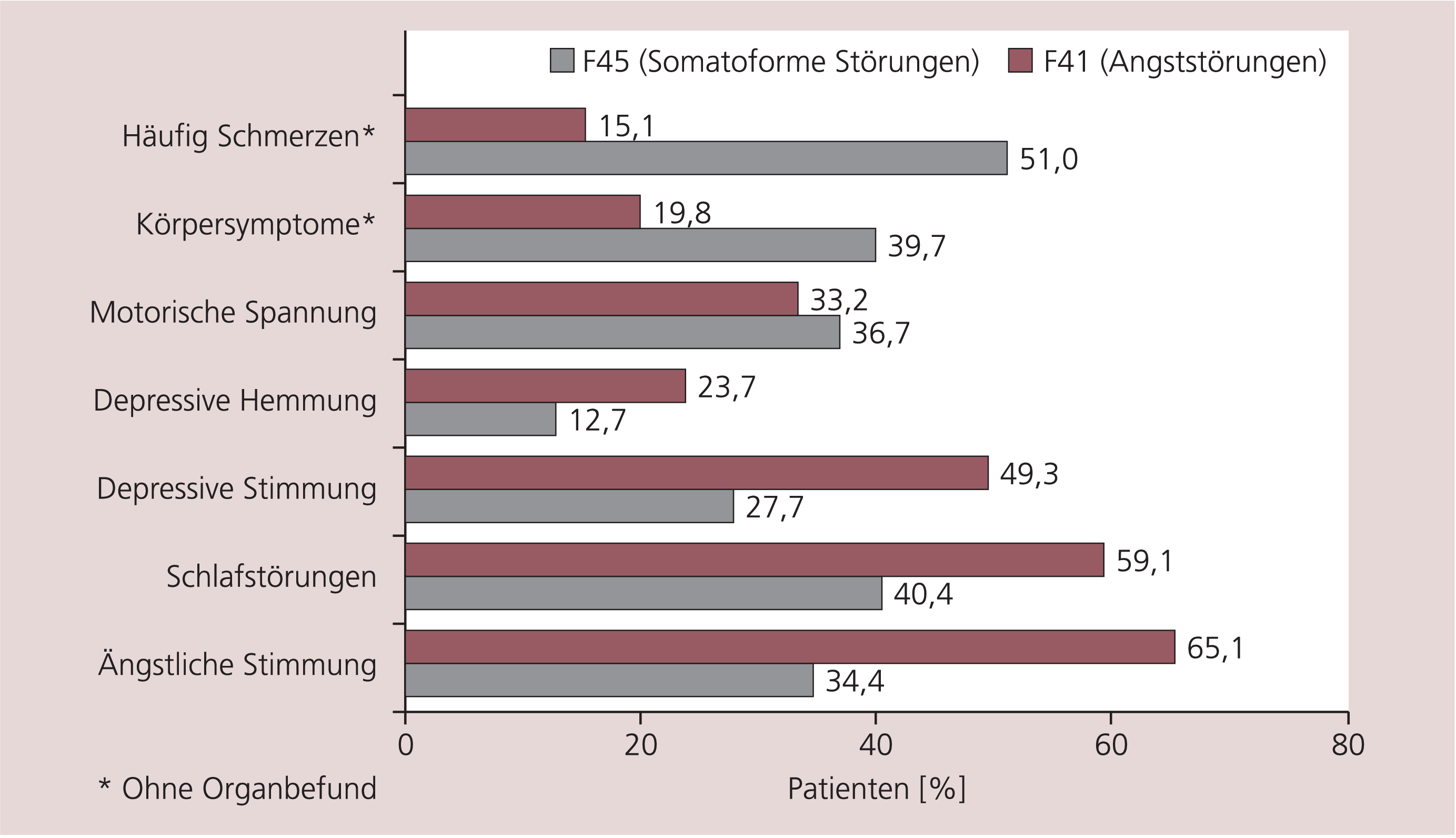
Abb. 5. Symptommuster bei Angststörungen (F41.1 und F41.2 zusammen) und somatoformen Störungen (F45, 4 Subgruppen zusammengefasst) gemäß 7-Item-Liste; Frequenz starker oder sehr starker Symptomausprägungen [%]
*Summe aus den 6 Diagonalfeldern der Kreuztabelle mit 6 Zeilen (für die 6 Diagnosen) und 6 Spalten (für die 6 Reklassifikationen via Diskriminanzanalyseergebnis);
Häufigkeit für ein Diagonalfeld: Häufigkeit der Diagnose dividiert durch 6.
Prozentsatz für die 6 Diagonalfelder: 100 geteilt durch 6.
Die Daten, die in diesen beiden klinischen Prüfungen mit der SCL-90-R (Symptom-Checkliste von Derogatis) erhoben wurden, ergänzen das Bild. Patienten mit somatoformen Störungen hatten ihren höchsten Mittelwert in der Subskala Somatisierung, diejenigen mit GAS in der Subskala Ängstlichkeit. In der Somatisierungsskala zeigt sich jedoch kein signifikanter Mittelwertunterschied zwischen beiden Diagnosegruppen. Signifikante Mittelwertsunterschiede (p<0,01) zeigen sich aber in allen anderen Subskalen mit jeweils höherem Mittelwert seitens der GAS-Fälle, also in den Angstskalen Ängstlichkeit, phobische Angst und Unsicherheit im Sozialkontakt sowie auch in der Subskala Depressivität (Abb. 6).
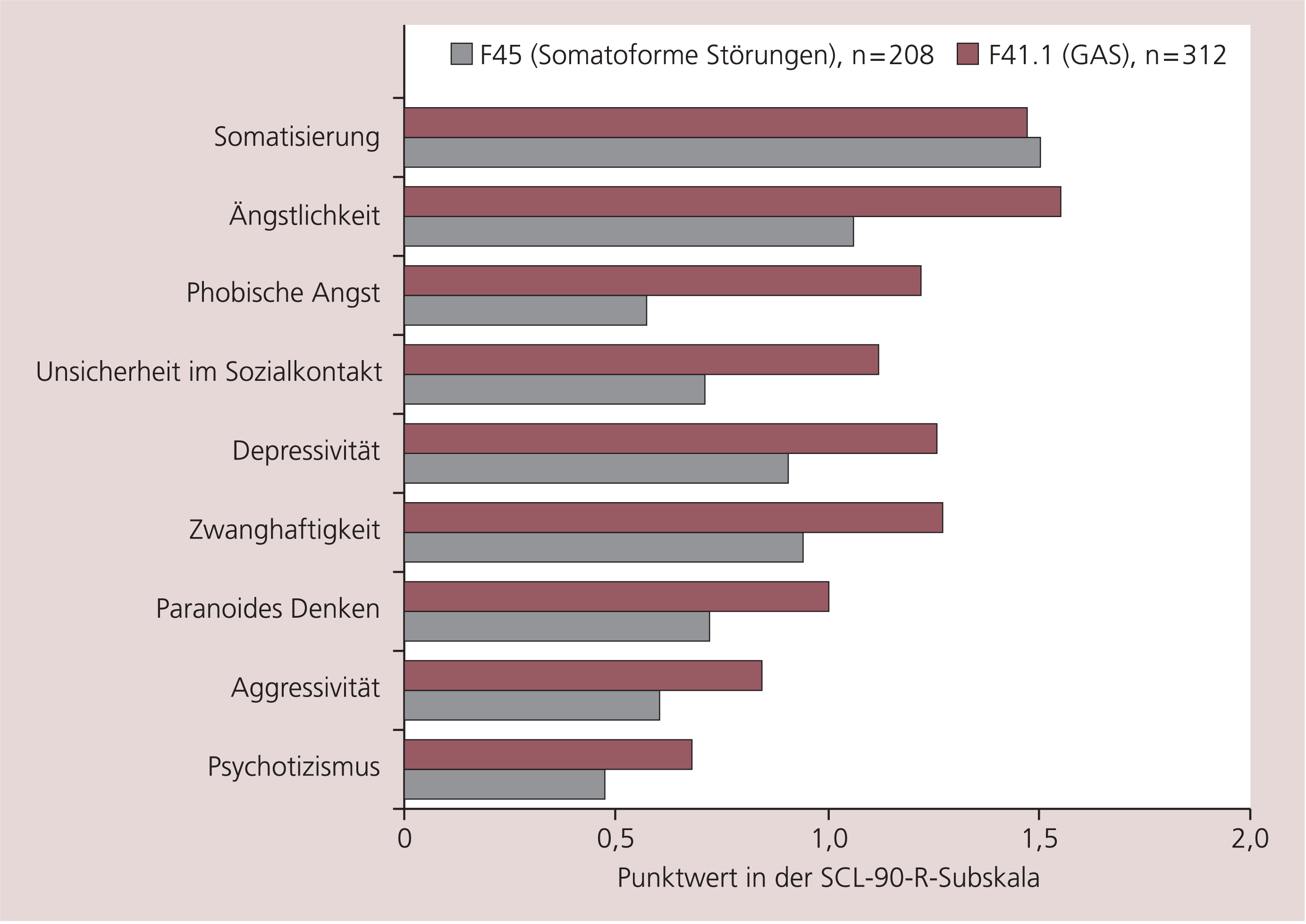
Abb. 6. Arithmetische Mittelwerte für generalisierte Angststörungen (F41.1) und somatoforme Störungen (F45) in den neun Subskalen der SCL-90-R vor Aufnahme der Patienten in die konfirmatorischen klinischen Prüfungen [6, 7, 11]. Es zeigt sich kein signifikanter Mittelwertsunterschied in der Somatisierungsskala, in allen anderen acht Subskalen sind die Mittelwerte für die GAS signifikant größer (p<0,01, t-Test) als für die somatoformen Störungen.
Die Daten aus der vorliegenden AWB decken sich mit Resultaten früherer Studien. Bei Patienten mit somatoformen Studien dominiert die Körpersymptomatik. Der markante Unterschied zu den Patienten mit Angststörungen besteht jedoch darin, dass diese durch die deutlichere psychische Symptomatik auffallen; sie sind dabei aber nicht nur ängstlicher, sondern auch depressiver als die Patienten mit somatoformen Störungen.
Diskussion
Es zeigte sich, dass Anwendungsbeobachtungen bei guter Organisation durch erfahrene Institutionen über das Internet durchführbar sind. Soweit im vorliegenden Fall vergleichbare Daten mit beiden konventionell durchgeführten Anwendungsbeobachtungen verfügbar sind, zeigen sich Übereinstimmungen in den Ergebnissen. Die vorliegende AWB aus dem Jahr 2002 zeigt, was die Präsenz initialer Schlafstörungen bei somatoformen Störungen anbelangt, ein Resultat, das sich mit den entsprechenden Ergebnissen der Anwendungsbeobachtungen aus 1997 und 1998 zur Deckung bringen lässt. Einschränkend ist zu bemerken, dass aufgrund des offenen Designs von Anwendungsbeobachtungen starke Plazebo-Effekte auftreten können und dass aufgrund anderer methodischer Einschränkungen (z.B. Fehlen einer Kontrollgruppe, keine Randomisierung) die wissenschaftliche Bedeutung der im Rahmen einer AWB erzielten Ergebnisse deutlich eingeschränkt ist.
Bei Angststörungen waren Insomnien häufiger und in höheren Stärkegraden vorhanden als bei somatoformen Störungen; dies steht in Parallele zu den stärkeren Ausprägungsgraden vor allem der ängstlichen Stimmung und der depressiven Stimmung (Tab. 4). Schon bei gemeinsamer Auswertung [7] der beiden konfirmatorischen Studien bei GAS [6] und somatoformen Störungen [11] zeigte sich, dass GAS-Patienten signifikant höhere Mittelwerte in den Subskalen Ängstlichkeit und Depressivität der SCL-90-R aufweisen als Patienten mit somatoformen Störungen. Charakteristische Merkmale beider Diagnosegruppen kommen in der vorliegenden AWB aus 2002 durchaus zum Ausdruck, was ebenfalls für die Validität der AWB spricht.
Global zeigt sich die Wirksamkeit von Opipramol bei den Angststörungen (F41.1 und F41.2) und den somatoformen Störungen (F45) bei guter Verträglichkeit wie in den Plazebo-kontrollierten klinischen Prüfungen [6, 11]; die Wirkungen auf die ängstlichen, depressiven und somatischen Symptome der Betroffenen lassen sich ebenfalls deutlich erkennen. Von besonderer Wichtigkeit ist die Wirkung auf die Insomnie, die – obgleich unspezifisch und nicht diagnostisch relevant – ein häufiges Symptom in beiden Indikationsfeldern darstellt. Aus anderen Studien [3] ist bekannt, dass Opipramol unmittelbar nach der ersten Abendgabe den gestörten Schlaf positiv beeinflusst. Patienten mit Angst- und Somatisierungsstörungen können also ein wirksames, zugelassenes Medikament erhalten, bei dem sie einen günstigen Soforteffekt erleben dürfen. Dies sollte sich positiv auf die Compliance auswirken. Das insgesamt günstige Wirkungsbild in einem breiten Indikationsfeld mag die hohe Akzeptanz erklären, die inzwischen dazu geführt hat, dass Opipramol seit 1999 das meistverordnete Psychopharmakon in Deutschland ist. Auch in der hohen Frequenz der Weiterverordnungen nach Abschluss der Beobachtungsphase steckt ein Indikator für Akzeptanz. Diese Weiterbehandlungen über acht Wochen hinaus sind möglich wegen des fehlenden Abhängigkeitspotenzials, und sie sind gegebenenfalls nötig, da es sich bei den behandelten Störungen um chronische Erkrankungen und chronisch fluktuierende Verläufe handelt.
Mit der vorliegenden AWB wird das im Rahmen von Opipramol-Studien erhobene Datenmaterial zu Angst- und Somatisierungsstörungen im niedergelassenen Bereich entscheidend bereichert. Diagnosekonforme, charakteristische Symptommuster kamen auf Grund der Initialdaten mit der 7-Item-Liste zustande. Überraschend ist, dass sich via Diskriminanzanalyse nur eine prominente Trennfunktion ergab, die in erster Linie die beiden Angststörungen in dichter Nachbarschaft deutlich von den ihrerseits eng beieinander liegenden Gruppen mit somatoformen Störungen separiert und bei Detailbetrachtung hohe Ähnlichkeit mit dem faktorenanalytischen Ergebnis aufweist. Dort liegen unter Einbezug des Symptommusters der depressiven Patienten die Angstsyndrome zwischen den depressiven und somatoformen Störungen. Schon bei Betrachtung der Symptomfrequenzen und der Symptommuster kann man zu dieser Bewertung kommen.
Die Zusammenfassung der beiden Angststörungen (F41.1, F41.2) einerseits und der vier Formen somatoformer Störungen andererseits erscheint für weiterführende Betrachtungen gerechtfertigt. Abbildung 6 verdeutlicht, dass sich das Symptommuster der 1221 Angstpatienten (F41) deutlich von dem der 1075 Patienten mit somatoformen Störungen abhebt. Auffällig ist, dass das Item ängstliche Stimmung deutlicher trennt als das Item Körpersymptome ohne Organbefund. Man findet dazu Parallelen in den Ergebnissen der konfirmatorischen Studien [6, 7, 11]. Die Differenz der arithmetischen Mittelwerte zwischen den Patienten mit GAS und denen mit somatoformen Störungen war in der Subskala psychische Angstsymptome der HAMA deutlicher als in der Subskala somatische Symptome (Abb. 6). In dem Selbstbewertungsverfahren SCL-90-R zeigt sich zwar, dass GAS-Patienten ihre höchsten Werte in der Subskala Ängstlichkeit besitzen und Patienten mit somatoformen Störungen in der Subskala Somatisierung, dass aber in dieser Subskala ein nur geringer, nicht signifikanter Mittelwertsunterschied zwischen beiden Diagnosegruppen vorliegt. Bezüglich der Subskalen Ängstlichkeit, phobische Angst und Unsicherheit im Sozialkontakt zeigen sich ebenso wie in der Subskala Depressivität deutlich höhere Mittelwerte für die Angstpatienten. Für die ambulanten Patienten ergibt sich aufgrund der Datenlage aus dem niedergelassenen Bereich ein relativ konsistentes Bild: Angststörungen (F41.1, F41.2) sind gemäß ihrer Symptomatik zwischen Depressionen und somatoformen Störungen (F45) einzuordnen.
Entgegen älteren Bestrebungen, somatoforme Störungen als larvierte Depressionen sensu P. Kielholz aufzufassen und somit unter den affektiven Störungen zu führen, oder entgegen neueren Versuchen, somatoforme Störungen auf Grund von „Begrifflichkeiten“ in einem Überlappungsfeld aus Depressionen und Angstsyndromen zu orten, beruht die Ordnung der diagnostischen Entitäten gemäß den Therapiestudien mit Opipramol auf empirischen Daten aus der Praxis und deckt sich weitgehend mit der Reihenfolge, in der die Störungen in der ICD-10 abgehandelt und mit Codeziffern belegt sind, und die Angststörungen zwischen depressiven und somatoformen Störungen positioniert.
Literatur
1. Freyberger HJ, Grabe HJ, Maier W, Janca A, et al. Opipramol (Insidon) in der Therapie somatoformer Störungen. Fortschr Neurol Psychiatr 1998;66(Suppl I):S25–30.
2. Gentsch C. Opipramol in verhaltenspharmakologischen Angst- und Depressionsmodellen. Fortschr Neurol Psychiatr 1998;66(Suppl I):S17–20.
3. Gerlach K, Uhlig T, Plathof J, Klassen A, et al. Effects of opipramol as an evening anaesthesiologic premedication. Neuropsychobiology 2002;46:161–6.
4. Grabe HJ, Freyberger HJ, Maier W, Gammel G, et al. In der Anwendung: Opipramol bei somatoformen Störungen. Nervenheilkunde 1999;18:145–50.
5. Maier W. Angst und Somatisierungsstörungen. Zu Diagnostik, Epidemiologie, biologischen Ursachen und Therapie. Fortschr Neurol Psychiatr 1998;66(Suppl I):S3–8.
6. Möller HJ, Volz HP, Reimann IR, Stoll KD. Opipramol for the treatment of generalized anxiety disorder. A placebo-controlled trial including an alprazolam treated group. J Clin Psychopharmacol 2001;21:59–65.
7. Möller HJ, Volz HP, Stoll KD. Psychopharmacotherapy of somatoform disorders: effects of opipramol on symptoms of somatization, anxiety and depression. Acta Neuropsychiatr 2003;15:217–26.
8. Müller WE, Siebert B. Opipramol im Vergleich zu anderen Therapeutika – Neuere pharmakologische Daten. Fortschr Neurol Psychiatr 1998;66(Suppl I):S9–12.
9. Müller WE, Siebert B. Opipramol, ein Sigmaligand mit zusätzlichem Rezeptorprofil. In: Müller W, Möller HJ (editors). Sigmaligand und stimmungsaufhellendes Anxiolytikum. Neu-Isenburg: LinguaMed, 2001:23–39.
10. Volz HP, Möller HJ. Opipramol bei Angst- und Somatisierungsstörungen. Fortschr Neurol Psychiatr 1998;66(Suppl I):S21–4.
11. Volz HP, Möller HJ, Reimann IR, Stoll KD. Opipramol for the treatment of somatoform disorders, results of a placebo-controlled trial. Eur Neuropsychopharmacol 2000;10:211–7.
12. Wittchen HU, Müller N, Pfister H, Winter S, et al. Affektive, somatoforme und Angststörungen in Deutschland – Erste Ergebnisse des bundesweiten Zusatzsurveys „psychische Störungen“. Gesundheitswesen 1999;61(Suppl 2):S216–22.
Prof. Dr. Hans-Peter Volz, Krankenhaus für Psychiatrie, Psychotherapie und Psychosomatische Medizin Schloss Werneck, Balthasar-Neumann-Platz 1, 97440 Werneck, E-Mail: hans-peter.volz@kh-schloss-werneck.de Dr. Klaus-Dieter Stoll, Dr. Rüdiger Merkel, Novartis Pharma GmbH, Roonstraße 25, 90429 Nürnberg Priv.-.Doz. Dr. Hans-Peter Wunderlich, Carolinenstr. 8, 01097 Dresden Dr. Silke Jörgens-Coburger, INPUT Clinical Research GmbH, Lütticher Straße 281, 52074 Aachen
Psychopharmakotherapie 2006; 13(04)
