Jürgen Fritze, Pulheim
In langjähriger Tradition werden hier nun die dem Arzneiverordnungs-Report (AVR) 2022 zugrunde liegenden Daten des Berichtsjahrs 2021 für Zwecke die Pharmakoepidemiologie der Neuro-Psychopharmaka und die regionalen Daten der GKV-Arzneimittel-Schnellinformation (http://www.gkv-gamsi.de), bezogen auf die regionale Zahl der GKV-Versicherten (KM6-Statistik des Bundesministeriums für Gesundheit), als Benchmarking der Bundesländer herangezogen.
Seit 2013 behindern methodische Probleme [2, 3] des AVR, die im Wesentlichen aus der Beschränkung auf die 3000 am häufigsten verordneten Fertigarzneimittel in Verbindung mit der Vielzahl an Generika zu einem Wirkstoff resultieren, pharmakoepidemiologische Auswertungen der Daten zu den Neuro-Psychopharmaka auf Ebene der einzelnen Wirkstoffe und insbesondere ihrer Kosten. Deshalb können nur die – näherungsweisen – Verteilungen der Verordnungen (definierte Tagesdosen [DDD]) einiger Wirkstoffgruppen gezeigt werden. Die Zeitreihen sind also nur als Näherungen zu werten, zumal seit dem Berichtsjahr 2020 Arzneimittel für ambulante Patienten aus Krankenhausapotheken (mit einem Anteil von etwa 3 %) zusätzlich zu den wie zuvor in öffentlichen Apotheken abgegebenen Arzneimitteln in die Auswertung einbezogen werden.
Verordnungsspektren
Die verordneten Tagesdosen (DDD) von Antidepressiva haben erneut – um etwa 2,7 % – zugenommen (Abb. 1) und sind damit seit 1990 mehr als 10-fach gestiegen. Selektive Serotonin-Wiederaufnahmehemmer (SSRI) – angeführt von Citalopram (14,5 %; Abb. 2) – dominieren ähnlich wie in den Vorjahren mit 48 %, gefolgt von Trizyklika (14 %, rückläufig), Venlafaxin (12,8 %) und Mirtazapin (12 %).
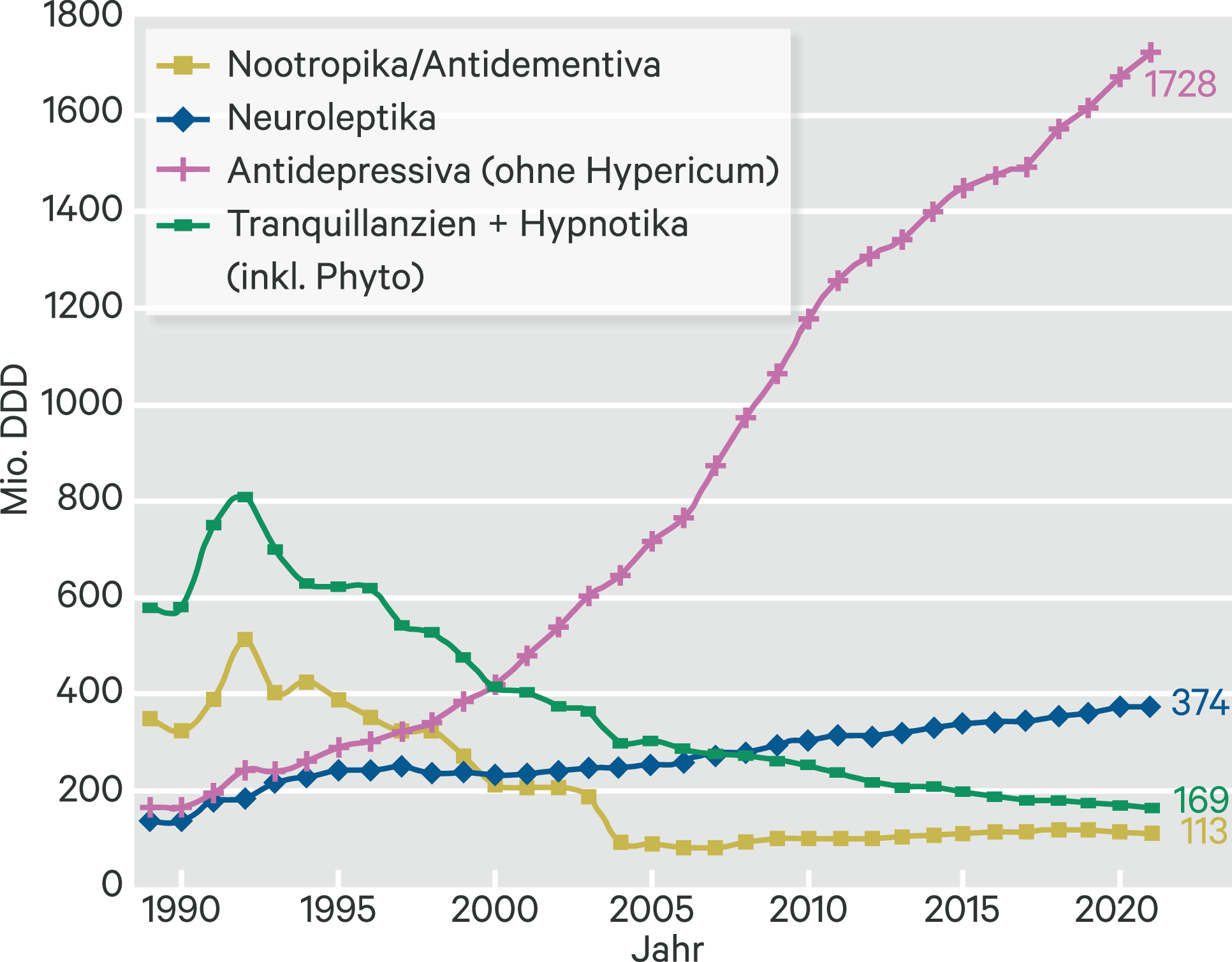
Abb. 1. Verordnungen (definierte Tagesdosen [DDD]) von Psychopharmaka zulasten der GKV (AVR 1995–2022)
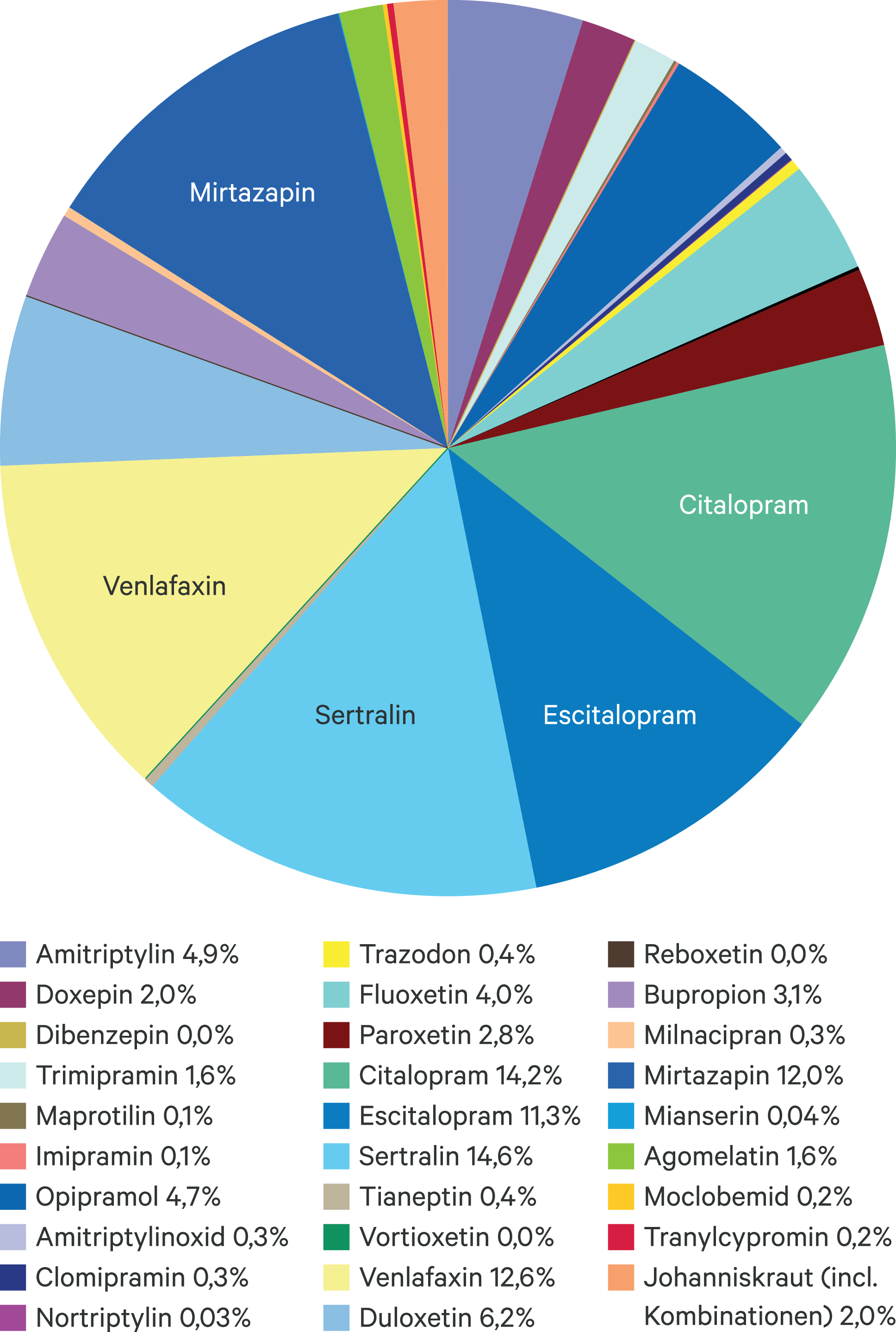
Abb. 2. Verteilung der Antidepressiva-Verordnungen (DDD) zulasten der GKV 2021 (AVR 2022)
Die Verordnungen von Lithium (Abb. 3) stagnieren seit Jahren und bleiben damit bei etwa 10 % des entsprechend den Krankheitsprävalenzen nominal möglichen Volumens. Das ist beachtlich, wenn man bedenkt, dass für Lithium eine suizidpräventive Wirkung als belegt erachtet werden kann [1], und erstaunlich angesichts der komplexen Bedingungen suizidalen Verhaltens.
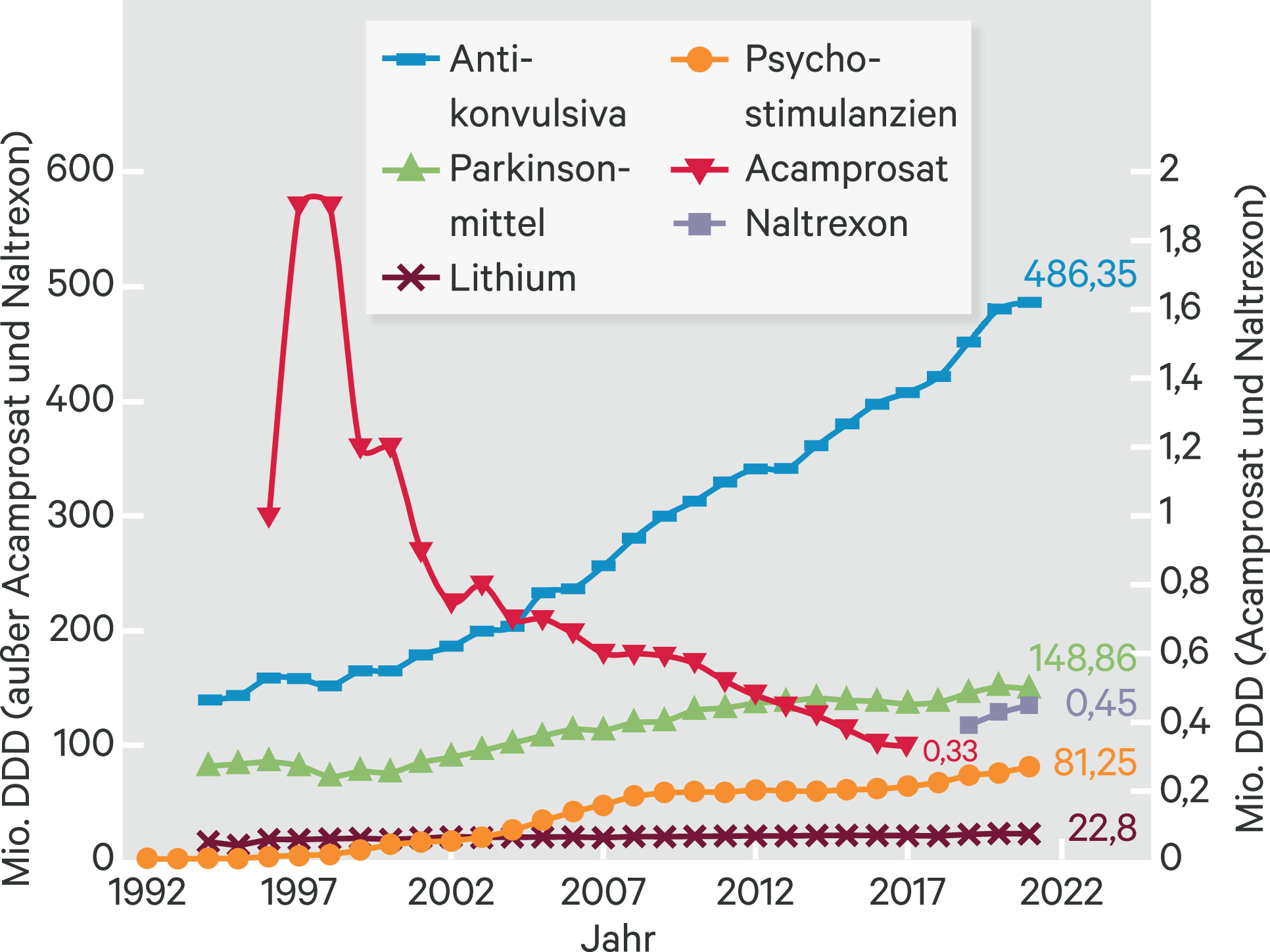
Abb. 3. Verordnungen (DDD) von Neuro-Psychopharmaka zulasten der GKV (AVR 1995–2022)
Die Verordnungen (DDD) von Antipsychotika (Abb. 1) stiegen zwischen etwa 2005 und 2015 jährlich um 2 % bis 5 % vermutlich infolge von Indikationserweiterungen moderner Antipsychotika auf bipolare Störungen und Off-Label-Use. Der Off-Label-Use der Antipsychotika zeigte allerdings große Streuungen von 5 % bei Benperidol bis 92 % bei Fluspirilen, bei den modernen Antipsychotika im Bereich von etwa 40 % [4]. Das erneute Wachstum seit 2017 ist 2021 gegenüber 2020 (+ 0,27 %) abgeflacht. Die sogenannten atypischen Antipsychotika der 2. Generation machten 64 % aus, darin führend Quetiapin mit inzwischen 18,7 %, gefolgt von Olanzapin (14,2 %) und Risperidon (10,8 %). Auf Clozapin entfielen – über die Jahre weitgehend stabil – nur 4,6 %. Dies, obwohl auch für Clozapin suizidpräventive Wirkungen als etabliert angenommen werden dürfen [7].
Nach dem Einbruch 2004 infolge des grundsätzlichen gesetzlichen Ausschlusses nicht-verschreibungspflichtiger Arzneimittel (hier Ginkgo biloba) durch das GKV-Modernisierungsgesetz (GMG 2004) sind die verordneten DDD der Antidementiva über die Jahre nur dezent gestiegen, 2021 aber wie 2020 erneut etwas gesunken (Abb. 1). Dies steht in Kontrast mit der infolge des demographischen Wandels steigenden Prävalenz der Demenzen. Mit etwa 62 % der DDD führen die Cholinesterasehemmer (hierin etwa 67 % Donepezil, 22 % Rivastigmin, 11 % Galantamin), gefolgt von Memantin (30 %), Piracetam (5 %), Ginkgo biloba (< 5 %, wegen der o. g. methodischen Probleme nicht näher quantifizierbar), Nicergolin (1 %), also ähnlich den Vorjahren.
Die Entwöhnungsmittel Acamprosat, Naltrexon und Nalmefen werden weiterhin kaum verordnet (Abb. 3); kaum 5 % der geeigneten Zielgruppe dürften erreicht werden. Nalmefen und nun auch Acamprosat werden vom AVR nicht berichtet, weil nicht zu den 3000 meistverordneten Fertigarzneimittel gehörend, Naltrexon wird zum dritten Mal berichtet.
Bei den Psychostimulanzien scheint der seit 2008 zu beobachtende Sättigungseffekt seit 2017 gebrochen (Abb. 3), wozu die neuen Wirkstoffe und die Verordnungsfähigkeit im Erwachsenenalter beigetragen haben dürften. Methylphenidat führt im Wesentlichen weiterhin mit etwa 71 %, gefolgt von Lisdexamfetamin mit 23 %.
Das Wachstum der Antikonvulsiva (hier auch als Mood-Stabilizer und Anti-Neuropathika) hat sich 2021 fortgesetzt (Abb. 3), wenn auch deutlich abgeschwächt, weiterhin angeführt von Pregabalin (nun 27,5 %; Abb. 4). Pregabalin wurde in den Jahren 2010 und 2011 bei 11 % des In-Label-Use bei generalisierter Angststörung eingesetzt, bei unter 10 % bei Epilepsien, ansonsten bei chronischen Schmerzsyndromen [5]. Carbamazepin wurde in den Jahren 2010 und 2011 nur bei 8 % des In-Label-Use bei bipolaren Störungen eingesetzt [5], Valproinsäure bei etwa einem Drittel bei bipolaren Störungen.
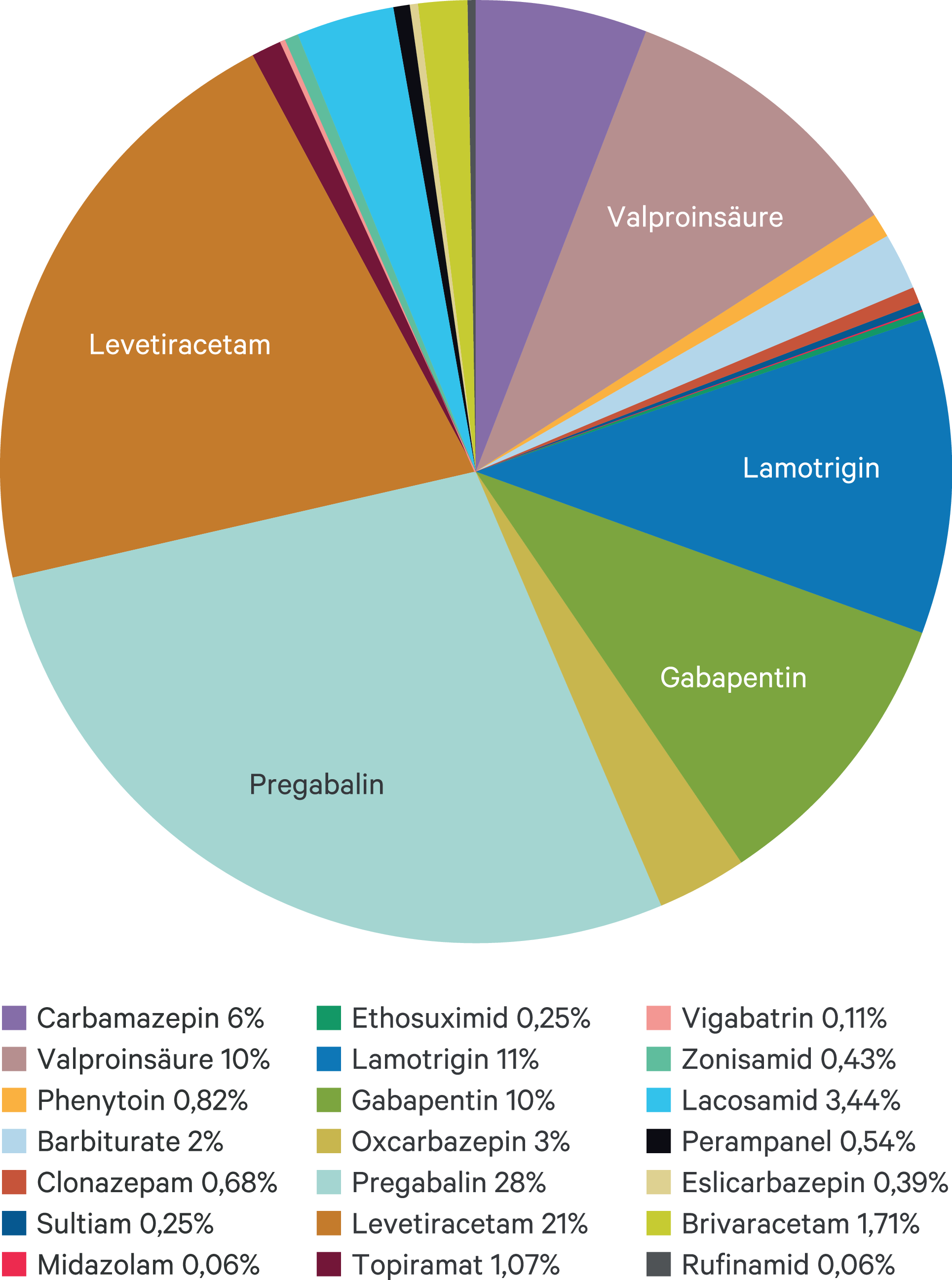
Abb. 4. Verteilung der Antikonvulsiva-Verordnungen (DDD) zulasten der GKV 2021 (AVR 2022)
Bei den Parkinsonmitteln (Abb. 3) zeigte sich nach jahrelangem Wachstum bis 2018 ein möglicher Sättigungseffekt; es führt Levodopa (mit Decarboxylasehemmer; etwa 46 %) gefolgt von Pramipexol (15 %), Anticholinergika (7 %), Ropinirol (5,8 %), Rotigotin (5,8 %), Entacapon (5 %), Rasagilin (3,9 %), Amantadin (3,5 %), und Safinamid (3,4 %), also weitgehend vergleichbar zum Jahr 2020.
Der Rückgang der Verordnung (DDD) von Tranquillanzien (Lorazepam führend mit 46 %, gefolgt von Diazepam mit 23 %) und Hypnotika (74 % Zopiclon und Zolpidem) setzt sich fort (Abb. 1). Unbekannt muss bleiben, inwieweit der angesichts des Abhängigkeitspotenzial willkommene Rückgang durch Verordnung auf Privatrezept kompensiert wird.
Regionale Verordnungsgewohnheiten
Das Benchmarking der Bundesländer gibt Hinweise, inwieweit der gesetzliche Anspruch der gesetzlich Versicherten auf eine gleichmäßig bedarfsgerechte Versorgung (§ 70 SGB V) eingelöst wird. Obwohl die Datenbasis übereinstimmt, erlauben nur die Berichte des GKV-Arzneimittel-Schnellinformationssystems (GAmSi) und nicht der AVR Vergleiche der Bundesländer. Diese berichten aber nur aggregiert über die jeweils 30 umsatzstärksten Indikationsgruppen. Von 2014 auf 2015 wurde von den Indikationsgruppen der „Roten Liste“ auf die amtliche ATC-Klassifikation umgestellt, wodurch ab 2015 nicht ohne weiteres mit den Jahren vor 2015 verglichen werden kann. Das GAmSi berichtet über Psychoanaleptika (N06: Antidepressiva, Psychostimulanzien, Nootropika, Antidementiva) und Psycholeptika (N05: Antipsychotika, Anxiolytika, Hypnotika, Sedativa), hier zusammengefasst als Psychopharmaka. Danach gab es im Jahr 2021 im Wesentlichen unverändert gegenüber den Vorjahren ein Süd-Nord-Gefälle (mit Ausnahme von Mecklenburg-Vorpommern), mit den höchsten Verordnungsraten im Saarland (Abb. 5). Die Variabilität zwischen den Bundesländern (Variationskoeffizient [VK] 8,7 % für die Tagesdosen je GKV-Versicherten) liegt seit Jahren in ähnlicher Größenordnung. Dahinter scheint keine generelle Affinität zur Arzneimittelverordnung zu stehen, denn die Verordnung (DDD) aller Arzneimittel je Versicherten (VK = 14,9 %) zeigt wie in den Vorjahren eher ein Nord-Süd- und Ost-West-Gefälle (Abb. 6), das mit dem Anteil der über 64-Jährigen zusammenzuhängen scheint. Auch die Variabilität der Antiepileptika-Verordnungen (Abb. 7; VK = 14,4 %) ähnelt der Altersverteilung, wobei hier ein kausaler Zusammenhang nicht ohne Weiteres einleuchtet; gebotene Vergleiche auf Ebene einzelner Wirkstoffe scheitern am Fehlen öffentlich zugänglicher Daten. Das Benchmarking der Parkinsonmittel scheitert für das Jahr 2021 daran, dass diese Arzneimittelgruppe in Bayern, Hamburg, Hessen und Nordrhein nicht (mehr) zu den 30 therapeutischen Untergruppen nach ATC-Klassifikation mit den höchsten Umsätzen gehört, also im GAmSi nicht berichtet wird.
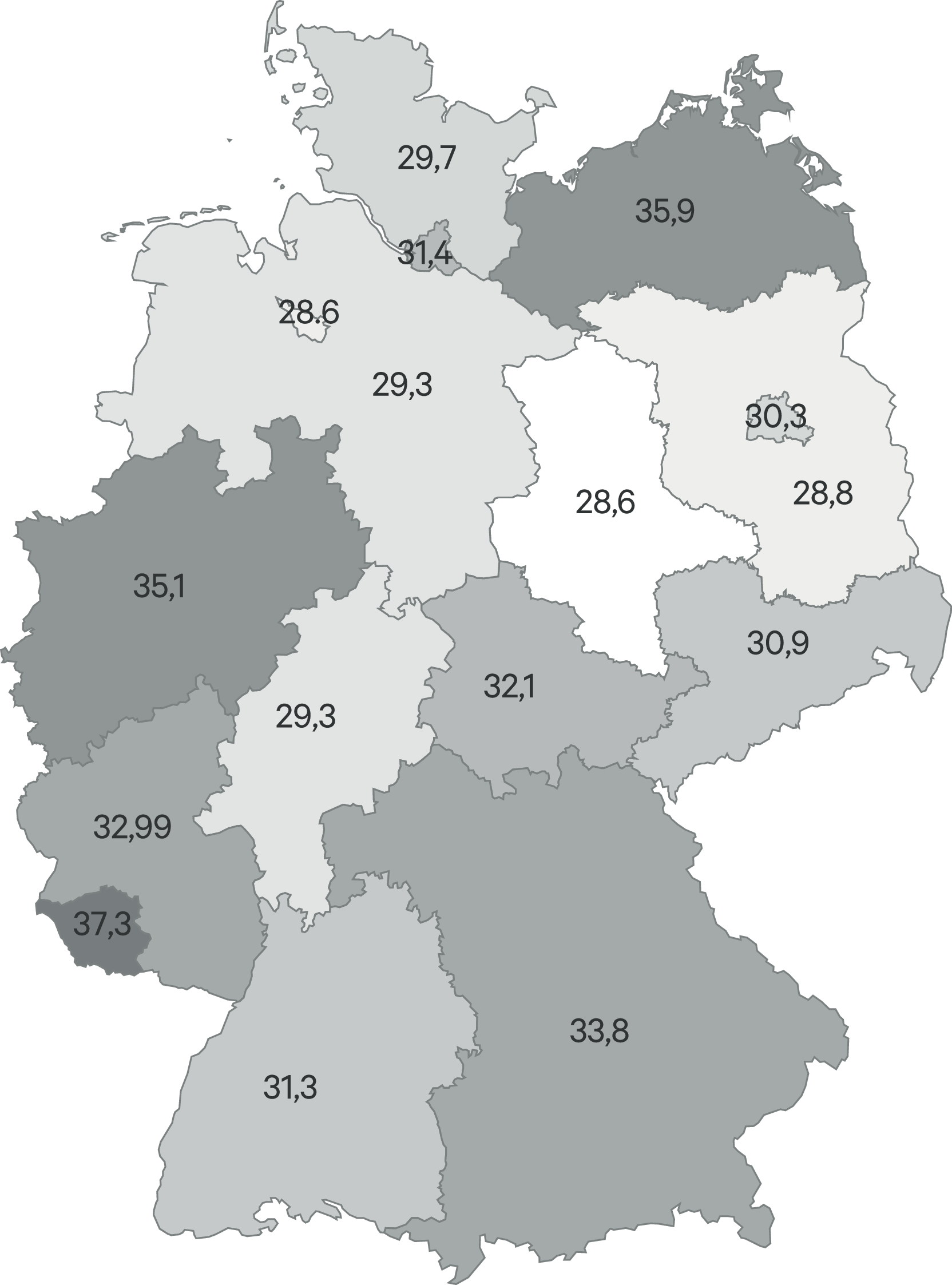
Abb. 5. Verordnungen von Psychopharmaka (DDD je GKV-Versicherten) [GAmSi 2021]
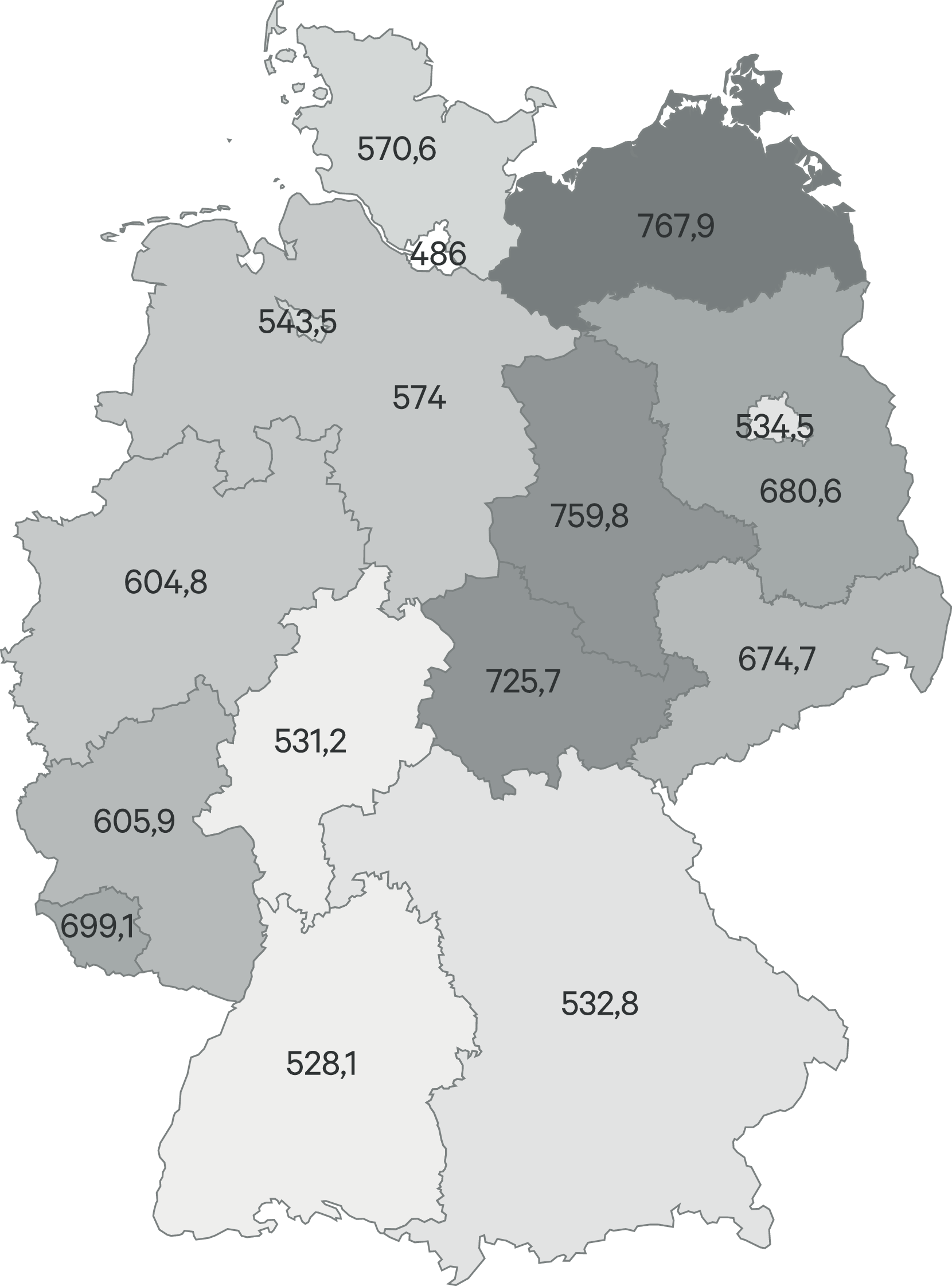
Abb. 6. Verordnungen (DDD je GKV-Versicherten) – alle Arzneimittel [GAmSi 2021]
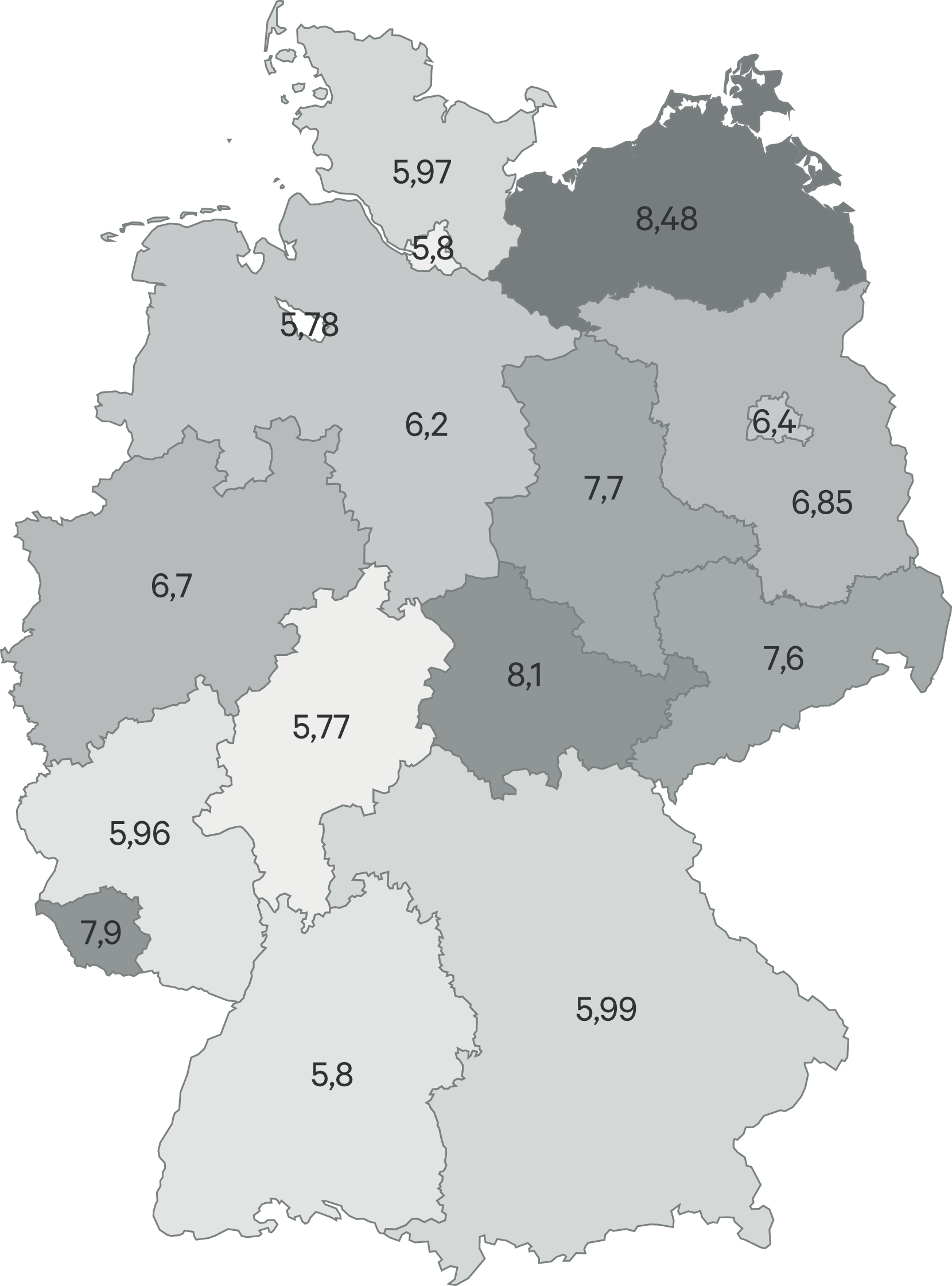
Abb. 7. Verordnungen von Antiepileptika (DDD je GKV-Versicherten) [GAmSi 2021]
Interessenkonflikterklärung
J. Fritze erhielt in den letzten 5 Jahren Honorare für Beratertätigkeit von Teva, Vertex, Verband der privaten Krankenversicherung e. V.
Literatur
1. Del Matto L, Muscas M, Murru A, Verdolini N, et al. Lithium and suicide prevention in mood disorders and in the general population: A systematic review. Neurosci Biobehav Rev 2020;116:142–53. doi: 10.1016/j.neubiorev.2020.06.017.
2. Fritze J. Psychopharmaka-Verordnungen: Daten und Kritik zum Arzneiverordnungsreport 2014. Psychopharmakotherapie 2015;22:250–2.
3. Fritze J. Psychopharmaka-Verordnungen – Ergebnisse und Kommentare zum Arzneiverordnungsreport 2013. Psychopharmakotherapie 2014;21:153–66.
4. Fritze J, Riedel C, Escherich A, Beinlich P, et al. Neuroleptika und Lithium: Spektrum der Verordnung und Morbidität. Psychopharmakotherapie 2018;25:58–68.
5. Fritze J, Riedel C, Escherich A, Beinlich P, et al. Antikonvulsiva: Spektrum der Verordnung und Morbidität. Psychopharmakotherapie 2018;25:177–94
6. Ludwig W-D, Mühlbauer B, Seifert R (Hrsg). Arzneiverordnungsreport 2022. Berlin-Heidelberg: Springer-Verlag, 2022.
7. Vermeulen JM, van Rooijen G, van de Kerkhof MPJ, Sutterland AL, et al. Clozapine and long-term mortality risk in patients with schizophrenia: A systematic review and meta-analysis of studies lasting 1.1–12.5 years. Schizophr Bull. 2019;45:315–29. doi: 10.1093/schbul/sby052.
Prof. Dr. med. Jürgen Fritze, Asternweg 65, 50259 Pulheim, E-Mail: juergen.fritze@dgn.de
Prescribing patterns of psychotropic and neurotropic drugs in Germany
Due to ongoing methodological issues the prescribing data presented by the Drug Prescription Report 2022 allow for only limited pharmacoepidemiological reporting especially on the level of individual active compounds, in particular for antidementia drugs and their costs. Prescriptions (DDD) especially of antidepressants and anticonvulsants have again increased. The medical rational of the heterogeneity of prescribing patterns within Germany as revealed by the – although aggregated – reports of GAmSi (reporting by the federal association of sick funds) is unclear where in depth analyses of the raw data are warranted which are not available to the public.
Key words: Psychotropic drugs, antidementives, anticonvulsants, Parkinson drugs, pharmacoepidemiology
Psychopharmakotherapie 2023; 30(03):96-99
