Axel Steiger, Kaiserslautern
Langer Prozess bis zur Einführung von Eszopiclon in Deutschland
Eszopiclon (S-(+)-Zopiclon) ist das rechtsdrehende Stereoisomer von Zopiclon, das in der Europäischen Union (EU) einschließlich Deutschland seit 1991 als Schlafmittel erhältlich ist (Abb. 1).
Abb. 1. Zopiclon ist ein Racemat, es besteht zu gleichen Teilen aus dem linksdrehenden R-(–)-Zopiclon und dem rechtsdrehenden S-(+)-Zopiclon (= Eszopiclon). Nur S-(+)-Zopiclon wirkt als Hypnotikum.
Zopiclon ist ein Racemat, das heißt eine Mischung aus gleichen Anteilen zweier Enantiomere, also spiegelbildlich zueinander aufgebauter Moleküle. Enantiomere unterscheiden sich physikalisch nur in ihrer optischen Aktivität. Das rechtsdrehende (+)-Enantiomer dreht die Polarisationsebene linear polarisierten Lichts im Uhrzeigersinn, während das linksdrehende (–)-Enantiomer es gegen den Uhrzeigersinn dreht. Enantiomere können sich auch in ihrer pharmakologischen Wirkung unterscheiden. Unter anderem ist möglich, dass nur eines der beiden Enantiomere eines Arzneimittels dessen Wirksamkeit vermittelt. Dies ist bei Zopiclon der Fall. Dessen R-(–)-Enantiomer ist pharmakologisch unwirksam. Die hypnotischen Effekte von Zopiclon werden durch das S-(+)-Enantiomer, also durch Eszopiclon vermittelt [17]. In den USA ist Eszopiclon seit 2004 als Arzneimittel zugelassen. Dort wurde Zopiclon nie eingeführt.
Schon 2007 stellte die US-amerikanische Herstellerfirma der Substanz bei der European Medicines Agency (EMA) einen Antrag auf Inverkehrbringen des Arzneimittels Lunivia, das den Wirkstoff Eszopiclon enthält. Der Ausschuss für Humanarzneimittel der EMA (Committee for Medicinal Products for Human Use, CHMP) legte ein befürwortendes Gutachten zu diesem Antrag vor und empfahl, das Inverkehrbringen von Lunivia zur Behandlung von Schlafstörungen zu genehmigen. Jedoch stellte der Ausschuss fest, dass Eszopiclon nicht als neuer Wirkstoff angesehen werden kann. Aus diesem Grund hätte Lunivia nicht von einer zehnjährigen Marktexklusivität profitieren können. Andere Unternehmen hätten in diesem Zeitraum Arzneimittel, die Eszopiclon enthalten, mit der gleichen Indikation auf den Markt bringen können. Nachdem die Herstellerfirma eine Überprüfung des CHMP-Gutachtens beantragte und dieser seine frühere Stellungnahme bestätigte, nahm sie 2009 ihren Antrag zurück [4, 5].
Mehr als ein Jahrzehnt verging, bis am 28. Januar 2020 ein den Wirkstoff Eszopiclon enthaltendes Arzneimittel, wieder mit dem Markennamen Lunivia, in Deutschland zugelassen und schließlich am 1. April 2021 auf dem Markt eingeführt wurde.
Was sind die Gemeinsamkeiten von Eszopiclon und Zopiclon, worin unterscheiden sich die beiden Arzneimittel?
Gemeinsamkeiten von Eszopiclon und Zopiclon
Pharmakodynamik
Gemeinsam ist beiden Substanzen, dass sie Hypnotika aus der Gruppe der Nicht-Benzodiazepine oder Z-Substanzen sind, die im Gegensatz zu der vorgenannten Bezeichnung zu den Benzodiazepin-ähnlichen Arzneimitteln gehören. Beide sind Pyrrolopyrazin-Derivate aus der Gruppe der Cyclopyrrolone [10, 16, 24].
Der genaue Wirkungsmechanismus von Zopiclon bzw. Eszopiclon ist nicht bekannt. Man nimmt an, dass sie bei hoher Affinität zu Bindungsstellen im zerebralen Kortex, Hippocampus und Cerebellum unter anderem an die Alpha-Untereinheiten des GABA-A-Rezeptor-Komplexes binden, diesen modulieren und so die durch GABA hervorgerufene Chlorid-Leitfähigkeit erhöhen. Infolgedessen kommt es zu einer neuronalen Hyperpolarisation. Die neuronale Transmission wird dadurch gehemmt und Schlaf induziert [2, 10, 17].
Mit der bevorzugten Bindung an die Alpha-1-Untereinheit wird die selektivere hypnotische Wirkung der Z-Substanzen erklärt. Dies führt dazu, dass unter Z-Substanzen unerwünschte Wirkungen wie Muskelrelaxation und Aufmerksamkeitsstörungen etwas geringer ausgeprägt sind als unter Benzodiazepinen. Dieser Unterschied wird jedoch unter höheren Dosierungen geringer [15].
Effekte auf den Schlaf
Untersuchungen mit Erhebung subjektiver und, mittels Polysomnographie, objektiver Schlafparameter zeigten, dass beide Substanzen die Einschlafzeit verkürzen, die Durchschlafzeit verlängern, nächtliches und frühmorgendliches Erwachen vermindern und die Schlafeffizienz verbessern. Damit eignen sich die beiden Arzneimittel zur Behandlung von Ein- und Durchschlafstörungen [9, 10, 24]. Im Gegensatz zu Benzodiazepinen vermindert Zopiclon den REM-Schlaf nur gering [24]; in ähnlicher Weise verringert Eszopiclon den REM-Schlaf nicht signifikant [16].
Indikation
Das Anwendungsgebiet beider Substanzen ist die Behandlung von Schlafstörungen als Kurzzeitbehandlung [10, 24]. Bei Eszopiclon lautet die Formulierung in der Fachinformation „üblicherweise als Kurzzeitbehandlung“. Die Dauer der Behandlung soll so kurz wie möglich sein und soll einschließlich der Phase des schrittweisen Absetzens vier Wochen nicht übersteigen [10]. Wie bei allen Benzodiazepinen und Benzodiazepin-ähnlichen Arzneimitteln ist die Anwendung auf schwerwiegende Erkrankungen beschränkt [10, 23].
Warnhinweise
Für beide Substanzen gelten unter anderem die folgenden Warnhinweise:
- Vorsicht ist bei der Verordnung für Patienten mit respiratorischer Insuffizienz geboten [10, 24].
- Die gleichzeitige Anwendung sowohl von Eszopiclon wie von Zopiclon zusammen mit Opioiden kann zu Sedierung, Atemdepression und Tod führen [10, 24].
- Die Behandlung mit Benzodiazepinen und Benzodiazepin-ähnlichen Arzneimitteln einschließlich Eszopiclon und Zopiclon kann zu physischer und psychischer Abhängigkeit führen [10, 24].
- Eszopiclon und Zopiclon dürfen bei Patienten mit aktuellem oder früherem Alkohol-, Drogen- oder Arzneimittelmissbrauch oder -abhängigkeit nur mit äußerster Vorsicht angewendet werden [10, 24].
- Das Risiko des Auftretens anterograder Amnesien wird bei beiden Arzneimitteln beschrieben. Um es zu verringern, wird empfohlen, dass die Patienten unmittelbar nach der Einnahme zu Bett gehen und ausreichend lange ununterbrochen schlafen [10, 24].
- Nach Einnahme von Eszopiclon und Zopiclon können neben Amnesien Sedierung, verschwommenes Sehen, eingeschränkte Konzentration und eingeschränkte Muskelfunktion auftreten. Dadurch kann die Fähigkeit, Fahrzeuge zu führen und Maschinen zu bedienen, eingeschränkt sein. Um die genannten Auswirkungen zu minimieren, wird ein Abstand von zwölf Stunden zwischen der Einnahme von Eszopiclon bzw. Zopiclon und dem Führen von Fahrzeugen, dem Bedienen von Maschinen und dem Arbeiten in Höhe empfohlen [10, 24].
- Wie auch nach Benzodiazepinen und nach anderen Benzodiazepin-artigen Arzneimitteln wurden nach der Einnahme beider Arzneimittel Schlafwandeln und andere damit zusammenhängende Verhaltensweisen berichtet wie „Schlaf-Fahren“, Zubereiten und Essen von Nahrung, Telefonanrufe oder Geschlechtsverkehr im nicht vollkommen wachen Zustand und ohne dass die Patienten sich anschließend daran erinnern konnten. Alkohol und andere zentral dämpfende Medikamente sowie die Anwendung von Eszopiclon und Zopiclon in Dosen oberhalb der empfohlenen Maximaldosis scheinen das Risiko für solches Verhalten zu erhöhen [10, 24].
- Bei Patienten, die Symptome einer Depression zeigen, sind Eszopiclon und Zopiclon mit Vorsicht anzuwenden. Wie alle Benzodiazepin-artigen Arzneimittel sollen die beiden Substanzen nicht ohne angemessene Behandlung der Depression oder der Angstzustände, die mit Depression einhergehen, angewendet werden. Bei diesen Patienten kann durch beide Arzneimittel die Suizidgefahr erhöht werden. Epidemiologische Studien zeigen eine erhöhte Inzidenz von Suizid oder Suizidversuch bei Patienten mit und ohne Depression, die mit Benzodiazepinen und anderen Hypnotika einschließlich Eszopiclon und Zopiclon behandelt wurden. Ein kausaler Zusammenhang konnte nicht gezeigt werden [10, 24].
Wechselwirkungen
Beide Substanzen werden vor allem von Cytochrom-P450 (CYP) 3A4 metabolisiert. Hemmstoffe dieses Isoenzyms, beispielsweise Cimetidin, Erythromycin, Ketoconazol, Ritonavir und Grapefruitsaft erhöhen wahrscheinlich die Plasmaspiegel von Eszopiclon und Zopiclon. So kann deren hypnotische Wirkung verstärkt werden. Umgekehrt können Induktoren von CYP3A4 wie Rifampicin, Carbamazepin, Phenobarbital, Phenytoin und Johanniskraut ihre Wirkung abschwächen [10, 24].
Häufige Nebenwirkungen
Unangenehmer Geschmack ist nach Einnahme von Eszopiclon eine sehr häufige, nach Zopiclon eine häufige Nebenwirkung. Nach beiden Arzneimitteln tritt häufig Mundtrockenheit auf [10, 24].
Pharmakokinetik
Nach wiederholter Einnahme beider Arzneimittel tritt keine Kumulation auf [10, 24].
Unterschiede zwischen Eszopiclon und Zopiclon
Unterschiede zwischen Eszopiclon und Zopiclon werden in Tabelle 1 dargestellt.
Tab. 1. Unterschiede zwischen Eszopiclon und Zopiclon [10, 24; 5, 11]
|
Parameter |
Eszopiclon |
Zopiclon |
|
Quantitative Zusammensetzung |
Tabletten mit 1 mg, 2 mg, 3 mg Wirkstoff |
Tabletten mit 7,5 mg Wirkstoff; einige Generika auch mit 3,75 mg Wirkstoff |
|
Empfohlene Tagesdosis – für Erwachsene bis zu 65 Jahren |
1 mg zu Anfang (uneinheitliche Wirksamkeit); soweit klinisch angezeigt, auf 2 mg oder 3 mg (üblicherweise wirksam) erhöhen |
7,5 mg |
|
≥ 65 Jahre 1 mg zu Anfang; sofern klinisch angezeigt, auf 2 mg erhöhen |
Bei älteren oder geschwächten Patienten mit 3,75 mg beginnen |
|
Leicht bis mäßig eingeschränkt – keine Anpassung; stark eingeschränkt – kontraindiziert |
Mit 3,75 mg beginnen |
|
Leicht bis mäßig eingeschränkt – keine Anpassung; stark eingeschränkt – maximal 2 mg |
Empfehlung: mit 3,75 mg beginnen |
|
Keine Angaben zur Dosierung, Warnhinweis „Vorsicht geboten“ |
Mit 3,75 mg beginnen |
|
Ausdehnung des Behandlungszeitraums über 4 Wochen hinaus |
||
|
Höchstens 6 Monate; regelmäßige Kontrollen und Beurteilungen des Zustands des Patienten erforderlich. Cave: Missbrauch und Abhängigkeit |
In bestimmten Fällen kann eine über 4 Wochen hinausgehende Behandlung erforderlich sein. Es sollte dann eine erneute Beurteilung des Zustands des Patienten erfolgen. Cave: Missbrauch und Abhängigkeit |
|
Bis zu 8 Wochen |
Keine Angabe |
|
Gegenanzeigen, zusätzlich zu den beiden Arzneimitteln gemeinsamen (siehe Text) |
Ältere Patienten, die gleichzeitig potente CYP3A4-Hemmstoffe erhalten |
Ungewöhnliches Schlafverhalten nach Einnahme von Zopiclon in der Vorgeschichte |
|
Pharmakodynamik
|
α-2, α-3 |
α-1, α-5 |
|
Pharmakokinetik |
||
|
1 Stunde |
1,5 bis 2 Stunden |
|
Ca. 6 Stunden |
5 Stunden |
|
Ca. 9 Stunden |
7 Stunden |
|
Effekt auf den REM-Schlaf |
Nicht signifikant |
Geringe Reduktion |
|
Rebound-Insomnie nach Absetzen |
Über eine oder zwei Nächte |
Möglich, keine Angaben zur Dauer |
Quantitative Zusammensetzung, Dosierung
Da die Eszopiclon-Tabletten nur das wirksame Enantiomer enthalten, sind die Dosierungen mit 1, 2 und 3 mg geringer als bei Zopiclon mit 7,5 mg. Manche Generika von Zopiclon enthalten 3,75 mg des Wirkstoffs.
Als Anfangsdosis von Eszopiclon wird 1 mg empfohlen. Über die Wirksamkeit dieser Dosierung auf das Einschlafen und das nächtliche Erwachen wird uneinheitlich berichtet. Die Gesamtschlafzeit wurde darunter in keiner Studie erhöht. Die übliche Dosierung für Erwachsene zwischen 18 und 65 Jahren liegt daher bei 2 oder 3 mg. Bei Patienten ab 65 Jahren ist die Exposition gegenüber Eszopiclon erhöht. Daher darf eine Gesamttagesdosis von 2 mg in dieser Altersgruppe nicht überschritten werden [10]. Die Behandlung älterer Patienten mit Zopiclon soll mit einer Dosis von 3,75 mg begonnen werden [24].
Pharmakodynamik
Wie in Tabelle 1 dargestellt, wurde vom Hersteller eine unterschiedliche Wirksamkeit der beiden Substanzen an Alpha-Untereinheiten berichtet. Auf dieser Grundlage wurde beim Antrag auf Zulassung durch die EMA eine Überlegenheit von Eszopiclon gegenüber Zopiclon, insbesondere bezüglich der Sicherheit postuliert. Das CHMP der EMA wies diese Auffassung mit dem Hinweis auf fehlende Studien zum Vergleich beider Substanzen zurück [5]. Auch in Zusammenhang mit der aktuellen Markteinführung wird unter Verweis auf eine geringere Wirksamkeit an der Alpha-1-Untereinheit ein geringeres Abhängigkeitsrisiko von Eszopiclon im Vergleich zu Zopiclon postuliert [7, 11]. Weiter wird die Hypothese aufgestellt, im Vergleich zu Zopiclon störe Eszopiclon aufgrund der gegenüber anderen Untereinheiten reduzierten Wirksamkeit an den Alpha-5- und Alpha-1-Untereinheiten das Gedächtnis weniger [11]. Diese Annahmen stehen jedoch in Widerspruch zu den weiter unten dargestellten Befunden zur Häufigkeit von Nebenwirkungen auf das Gedächtnis [10, 24] und zum relativen Missbrauchspotenzial von Eszopiclon und Zopiclon [8]. Weiterhin fehlen nach wie vor publizierte Studien, die eine Überlegenheit von Eszopiclon bezüglich Wirksamkeit und Sicherheit durch den direkten Vergleich beider Arzneimittel belegen. In diesem Sinne wurde in einer 2014 erschienenen Übersichtsarbeit und Metaanalyse zu akuten kognitiven Effekten von Z-Substanzen darauf hingewiesen, dass die spezifischen Effekte von Eszopiclon nicht berücksichtigt werden konnten, da nur eine Studie zu diesem Arzneimittel vorlag, die den Ein- und Ausschlusskriterien dieser Übersicht entsprach [27].
Effekte auf den Schlaf
In einer Studie wurden die Effekte von 3 mg Eszopiclon und 7,5 mg Zopiclon auf den Schlaf am Ende einer vierwöchigen Behandlung von Patienten mit Insomnie untersucht. Für Eszopiclon ergaben sich im Vergleich zu Zopiclon signifikant höhere Werte für die totale Schlafzeit, das heißt die insgesamt in der Nacht schlafend verbrachte Zeit ohne nächtliche wach verbrachte Zeiträume, und für die Schlafeffizienz, den Quotienten aus totaler Schlafzeit und der im Bett verbrachten Zeit von acht Stunden x 100 (Abb. 2). Primärer Endpunkt der Studie war der durch einen Fragebogen erhobene Insomnia-Severity-Index (ISI [1]). Es fand sich, dass Eszopiclon bei der Behandlung der Insomnie Zopiclon nicht unterlegen ist [18].
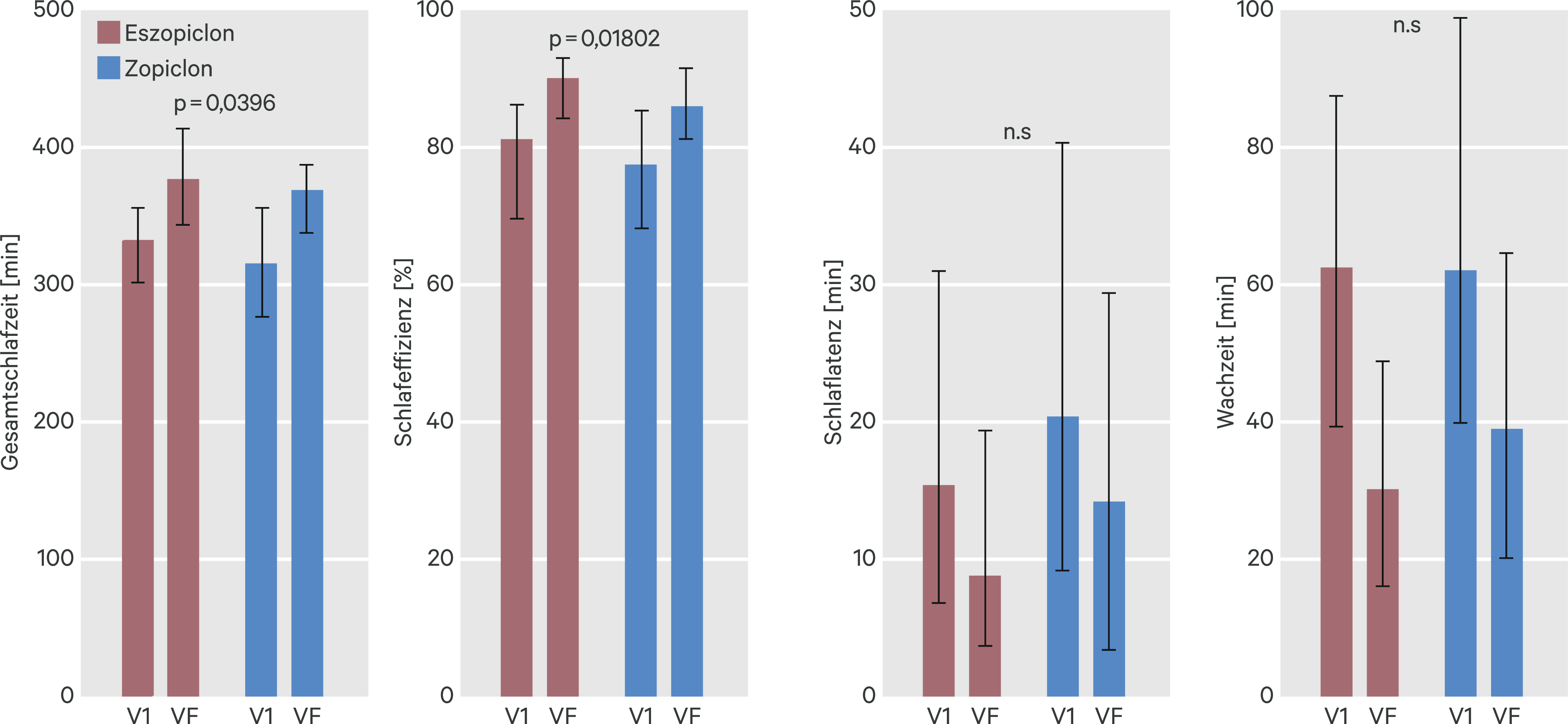
Abb. 2. Objektive Schlafparameter von Patienten mit Insomnie im Verlauf einer vierwöchigen Behandlung mit Eszopiclon oder Zopiclon Mediane von Gesamtschlafzeit, Schlafeffizienz, Schlaflatenz und Wachzeit vor (Visite 1, V1) und am Ende (finale Visite, VF) einer vierwöchigen Behandlung von Patienten mit Insomnie mit 3 mg Eszopiclon oder 7,5 mg Zopiclon. p = Signifikanzniveau im Vergleich der beiden Arzneimittel; n. s. = nicht signifikant [18].
Maximale Behandlungsdauer
Der wesentlichste Unterschied zwischen beiden Arzneimitteln besteht darin, dass in der Fachinformation von Eszopiclon als höchste Behandlungsdauer für „spezielle Fälle, beispielsweise bei Patienten mit chronischen Schlafstörungen“ sechs Monate angegeben werden [10]. Die Grundlage dafür sind zwei randomisierte, Placebo-kontrollierte Doppelblind-Studien, die zeigten, dass während fortwährender nächtlicher Behandlung von Patienten mit Insomnie mit 3 mg Eszopiclon über diesen Zeitraum die Wirksamkeit erhalten blieb und sich keine Toleranz entwickelte. Endpunkte der Studien umfassten sowohl subjektive Schlafparameter wie auch das selbstbeurteilte Befinden am Tag [13, 28]. Eine dieser beiden Studien wurde offen über weitere sechs Monate fortgeführt [13]. Die Wirksamkeit auf den Schlaf und die am Tag erhobenen Parameter blieb bis zum Ende dieses Zeitraums erhalten, ohne dass Toleranz auftrat [22]. Die US-amerikanische Zulassungsbehörde Food and Drug Administration (FDA) hatte schon 2004 Eszopiclon zugelassen, ohne wie zuvor bei allen anderen Hypnotika eine Begrenzung der Behandlungsdauer auf Kurzzeitbehandlung auszusprechen [16].
Es sei darauf hingewiesen, dass für fast alle anderen Hypnotika und auch für die off Label zur Schlafverbesserung genutzten Medikamente einschließlich der sedierenden Antidepressiva in der Indikation Insomnie keine Langzeitstudien vorliegen. Die einzige Ausnahme ist eine in der EU bisher nicht zugelassene retardierte Form von Zolpidem [12]. Sowohl die deutschen [20] als auch die europäischen [19] Leitlinien zur Behandlung der Insomnie empfehlen, die Dauer der medikamentösen Therapie von Schlafstörungen zeitlich zu begrenzen. Zum Zeitpunkt der Veröffentlichung beider Leitlinien war Eszopiclon noch nicht in Deutschland bzw. in der EU eingeführt.
In den Fachinformationen zu Zopiclon wird darauf hingewiesen, dass eine Verlängerung der Behandlung mit der Substanz über vier Wochen hinaus nicht ohne eine erneute Beurteilung des Zustandsbilds des Patienten erfolgen soll. Weiter wird festgestellt, dass es nach wiederholter Einnahme von Hypnotika/Sedativa über Wochen zu einem Verlust der Wirksamkeit (Toleranz) kommen kann, dass es jedoch bei einer Behandlung mit Zopiclon über einen Behandlungszeitraum unter vier Wochen nicht zu einer bemerkenswerten Toleranzentwicklung kam [24]. Eine konkrete Angabe, wie lange die Behandlung mit Zopiclon höchstens dauern darf, findet sich in diesen Fachinformationen nicht.
Nebenwirkungen
Die folgenden Nebenwirkungen werden nur für Eszopiclon als häufig auftretend genannt: Nervosität, Depression, Angst, Kopfschmerzen, Somnolenz, Benommenheit, abnorme Träume, beeinträchtigtes Gedächtnis, abnorme Gedanken und verschwommenes Sehen. Überwiegend bei älteren Patienten werden genannt: Migräne, Pharyngitis, Diarrhö, Übelkeit, Dyspepsie, Bauchschmerzen, Erbrechen, Ausschlag, Rückenschmerzen, Muskelschmerzen, Asthenie und Schmerz [10].
Umgekehrt wird Benommenheit am Tage nur nach Zopiclon als häufige Nebenwirkung genannt [24]. Daneben gibt es eine Reihe von gelegentlichen, seltenen, sehr seltenen oder mit nicht bekannter Häufigkeit unter beiden oder unter einem der beiden Arzneimittel auftretenden Nebenwirkungen. Darunter sind die selten auftretende anterograde Amnesie sowie kognitive Störungen wie eingeschränktes Erinnerungsvermögen zu nennen. Für Letztere ist die Häufigkeit nicht bekannt.
Abhängigkeit
Griffiths und Johnson [8] untersuchten das relative Missbrauchspotenzial einer Reihe von Hypnotika mithilfe eines Algorithmus, in den verschiedene präklinische und klinische Daten eingingen. In dieser Analyse erhielt Pentobarbital mit 100 % den höchsten Wert für das relative Missbrauchspotenzial, das off Label als Hypnotikum eingesetzte Antidepressivum Trazodon sowie der in Deutschland nicht eingeführte Melatonin-Agonist Ramelteon erhielten mit jeweils 0 % den niedrigsten Wert. Eszopiclon lag mit 50 % etwas höher als das mit 42 % bewertete Zopiclon.
Weitere Befunde zu Eszopiclon
Neben dem genannten Vergleich der Schlafeffekte von Eszopiclon und Zopiclon [18] gibt es nur eine weitere Studie, in der die Wirkung von Eszopiclon auf den mit Polysomnographie erfassten Schlaf von Patienten mit Insomnie mit einem anderen Hypnotikum, und zwar mit Zolpidem, verglichen wurde. In dieser Cross-over-Untersuchung erhielten die Patienten während sechs randomisiert verteilten Abschnitten von jeweils zwei Nächten Placebo oder 1 mg, 2 mg, 2,5 mg oder 3 mg Eszopiclon oder 10 mg Zolpidem. Im Vergleich zu Placebo verbesserten alle Gaben von Medikamenten die objektiv erhobenen Parameter Latenz bis zum ersten zehnminütigen durchgehend schlafend verbrachten Abschnitt der Nacht, die jeweils abnahm, und Schlafeffizienz, die zunahm. Drei subjektive Parameter des Durchschlafens (Wachzeit nach Schlafbeginn, intermittierende Wachzeit während des Schlafs und Zahl der Wachereignisse) unterschieden sich nach 3 mg Eszopiclon, aber nicht nach Zolpidem signifikant von Placebo [3].
Zur Wirksamkeit und Sicherheit von Eszopiclon wurden Untersuchungen an unterschiedlichen Populationen durchgeführt. An gesunden, freiwilligen Versuchspersonen wurde der Effekt von Eszopiclon auf den Schlaf in einer einzelnen Nacht im Schlaflabor geprüft. Dies ist ein Modell der vorübergehenden Insomnie, ausgelöst durch eine fremdartige Umgebung. Mithilfe von Polysomnographie wurde eine schlaffördernde Wirkung für die Dosierungen von 2, 3 und 3,5 mg der Substanz gezeigt [21].
Teilnehmer weiterer Studien waren Patienten mit chronischer primärer Insomnie, einschließlich von Kollektiven älterer Patienten, Patienten mit einer Komorbidität von Depression und Insomnie sowie Patientinnen mit Insomnie in der Perimenopause und der frühen Menopause. Alle Studien zeigten die schlaffördernde Wirksamkeit von Eszopiclon [Übersicht: 16].
Patienten mit Depression und Insomnie erhielten als Antidepressivum 20 bis 40 mg Fluoxetin und nach einem randomisierten Schema zusätzlich doppelblind Placebo oder 3 mg Eszopiclon für acht Wochen. Die kombinierte Gabe von Fluoxetin und Eszopiclon führte im Vergleich zur Kombination des Antidepressivums mit Placebo rasch zu einer anhaltenden Verbesserung des Schlafs und zu einem früheren Beginn der antidepressiven Wirkung, die stärker ausgeprägt war [6].
Bei Patientinnen in der Peri- und frühen Menopause verbesserten sich unter 3 mg Eszopiclon Schlaf, Stimmung und Lebensqualität [25].
Eine Metaanalyse der sechs bis Juni 2018 veröffentlichten doppelblinden, randomisierten, Placebo-kontrollierten Studien zur Behandlung der primären Insomnie mit Eszopiclon umfasst 2809 Patienten und legt signifikante Verbesserungen der folgenden subjektiv erhobenen Parameter nahe: Schlaflatenz, Wachzeit nach Schlafbeginn, Zahl der Aufwachereignisse, Gesamtschlafzeit, und zwar sowohl nach einer Woche, zwei Wochen, einem Monat, drei und sechs Monaten. Zugleich verbesserten sich die Qualität des Schlafs, die Funktionsfähigkeit, die Aufmerksamkeit tagsüber und das körperliche Wohlbefinden bis zu sechs Monaten nach dem Beginn der Behandlung. Die Autoren kommen zu dem Schluss, dass Eszopiclon eine wirksame und sichere Therapieoption für Patienten mit primärer Insomnie darstellt, insbesondere auch für diejenigen, die 65 Jahre alt und älter sind [14].
Cochrane-Review „Eszopiclon für Insomnie“
Einem Cochrane-Review zum Thema „Eszopiclon für Insomnie“ [22] liegen 14 Studien mit 4732 Teilnehmern zugrunde. Die Dauer der Studien lag im Bereich von bis zu vier Wochen (6 Studien), über vier Wochen bis zu sechs Monaten (5 Studien) und bis zu zwölf oder mehr Monaten (3 Studien). Die tägliche Dosis betrug 3 mg bzw. 2 mg für ältere Patienten. Metaanalysen der subjektiven Schlafparameter ergaben unter Eszopiclon im Vergleich zu Placebo eine Verringerung der Schlaflatenz um 12 Minuten, eine Reduktion der Wachzeit nach Schlafbeginn um 17 Minuten sowie eine Zunahme der Gesamtschlafzeit um etwa 28 Minuten. Die oben genannten Ergebnisse zweier Studien von sechs Monaten Dauer [13, 28] zeigen, dass die Wirksamkeit der Substanz über mittlere bis lange Behandlungszeiten erhalten bleibt. In der Mehrzahl der Studien fanden sich in der ersten Nacht nach Absetzen des Arzneimittels keine signifikanten Veränderungen der Schlaflatenz und der Wachzeit nach Schlafbeginn. Weiterhin verbesserte sich die Wachheit am nächsten Tag nach Einnahme von Eszopiclon signifikant besser als nach Placebo. Unerwünschte Wirkungen traten unter dem Arzneimittel signifikant häufiger als unter Placebo auf. Darunter waren ein unangenehmer Geschmack, trockener Mund, Schläfrigkeit und Schwindel. Die Analyse von Subgruppen zeigte, dass Eszopiclon den Schlaf unabhängig vom Typ der Insomnie (primär oder als Komorbidität), vom Alter und vom Initiator der Studie (Forscher oder Sponsor) verbesserte.
Die Autoren kommen zu dem Schluss, dass eine Zunahme des Nachtschlafs um etwa eine halbe Stunde auf den ersten Blick nur ein mäßiger Effekt zu sein scheint. Sie weisen aber darauf hin, dass es sich hier um den Mittelwert von Nächten mit gutem und mit schlechtem Schlaf handelt, die zu den Schwankungen in der Schlafqualität von Patienten mit Insomnie beitragen. Würde Eszopiclon nur bei Bedarf in Nächten mit schlechtem Schlaf eingenommen, wären wahrscheinlich deutlichere Effekte zu erwarten. Intermittierende Einnahme oder Behandlung bei Bedarf könnten nach Ansicht der Autoren eine Alternative zu einem festen Behandlungsschema mit täglicher Einnahme sein und könnten Vorteile in Bezug auf Gewöhnungs- und Absetzeffekte mit sich bringen [22].
Insgesamt beurteilen die Verfasser dieses Cochrane-Reviews Eszopiclon als sichere und wirksame Therapie der Insomnie bei Einnahme entsprechend der Verordnung über einen begrenzten Zeitraum durch, abgesehen von der Schlafstörung, gesunde Personen [22].
Zusammenfassung
Das seit Langem in den USA erhältliche S-Enantiomer von Zopiclon, Eszopiclon, steht nun auch in Deutschland als Hypnotikum zur Verfügung. Beide Arzneimittel eignen sich gut für die Kurzzeittherapie von Ein- und Durchschlafstörungen bei Erwachsenen. Im Vergleich zu dem Racemat Zopiclon ist Eszopiclon nicht neuartig. Der wesentliche Vorteil dieses Arzneimittels liegt darin, dass durch Studien belegt ist, dass in Ausnahmefällen die Behandlung bis auf sechs Monate ausgedehnt werden kann. Weder für Zopiclon noch für andere in der EU einschließlich Deutschland zugelassene Hypnotika oder in der Therapie der Insomnie off Label verordnete Arzneimittel liegen Studien mit Anwendung über längere Zeiträume vor. Für die vom Hersteller postulierte Überlegenheit von Eszopiclon gegenüber Zopiclon in puncto Wirksamkeit und Sicherheit fehlen bisher publizierte Vergleichsstudien, die dies belegen.
Interessenkonflikterklärung
Interessenkonflikte bestehen nicht.
Literatur
1. Bastien CH, Vallières A, Morin CM. Validation of the Insomnia Severity Index as an outcome measure for insomnia research. Sleep Med 2001;2:297–307.
2. Dautovich N, Williams J, Mccrae S. Insomnia: a review of the use of eszopiclone. Clinical Medicine: Therapeutic. 2009;1:963–82.
3. Erman MK, Zammit G, Rubens R, Schaefer K, et al. A polysomnographic placebo-controlled evaluation of the efficacy and safety of eszopiclone relative to placebo and zolpidem in the treatment of primary insomnia. J Clin Sleep Med 2008;4:229–34.
4. European Medicines Agency. Fragen und Antworten zur Rücknahme des Antrags auf Genehmigung für das Inverkehrbringen von Lunivia, Eszopiclon. 2009 Dok.-Ref. EMEA/307582/2009 EMEA/H/C/895.
5. European Medicines Agency. Withdrawal assessment report for lunivia. Procedure No. EMEA/H/C/000895. EMA, 2009.
6. Fava M, McCall WV, Krystal A, Wessel T, et al. Eszopiclone co-administered with fluoxetine in patients with insomnia coexisting with major depressive disorder. Biol Psychiatry 2006;59:1052–60.
7. Girrbach G. Neue Perspektive für Insomnie-Patienten. InFo Neurologie 2021;23:52.
8. Griffiths RR, Johnson MW. Relative abuse liability of hypnotic drugs: a conceptual framework and algorithm for differentiating among compounds. J Clin Psychiatry 2005;66(Suppl 9):31–41.
9. Halas CJ. Eszopiclone. Am J Health Syst Pharm 2006;63:41–8.
10. Hennig Arzneimittel GmbH & Co KG. Fachinformation Lunivia. Frankfurt: Rote Liste Service, November 2020.
11. Hennig Arzneimittel GmbH & Co KG, persönliche Mitteilung; 28.05.2021.
12. Krystal AD, Erman M, Zammit GK, Soubrane C, et al. Long-term efficacy and safety of zolpidem extended-release 12.5 mg, administered 3 to 7 nights per week for 24 weeks, in patients with chronic primary insomnia: a 6-month, randomized, double-blind, placebo-controlled, parallel-group, multicenter study. Sleep 2008;31:79–90.
13. Krystal AD, Walsh JK, Laska E, Caron J, et al. Sustained efficacy of eszopiclone over 6 months of nightly treatment: results of a randomized, double-blind, placebo-controlled study in adults with chronic insomnia. Sleep 2003;26:793–9.
14. Liang L, Huang Y, Xu R, Wei Y, et al. Eszopiclone for the treatment of primary insomnia: a systematic review and meta-analysis of double-blind, randomized, placebo-controlled trials. Sleep Med 2019;62:6–13.
15. Laux G, Müller WE (Hrsg.). Psychopharmakologie und Psychopharmakotherapie kompakt. Stuttgart: Wissenschaftliche Verlagsgesellschaft Stuttgart, 2021.
16. Monti JM, Pandi-Perumal SR. Eszopiclone: its use in the treatment of insomnia. Neuropsychiatr Dis Treat 2007;3:441–53.
17. Najib J. Eszopiclone, a non-benzodiazepine sedative-hypnotic agent for the treatment of transient and chronic insomnia. Clin Ther 2006;28:491–516.
18. Pinto LR Jr, Bittencourt LR, Treptow EC, Braga LR, et al. Eszopiclone versus zopiclone in the treatment of insomnia. Clinics (Sao Paulo) 2016;71:5–9.
19. Riemann D, Baglioni C, Bassetti C, Bjorvatn B, et al. European guideline for the diagnosis and treatment of insomnia. J Sleep Res 2017;26:675–700.
20. Riemann D, Baum E, Cohrs S, Crönlein T, et al. S3-Leitlinie Nicht erholsamer Schlaf/Schlafstörungen. Somnologie 2017;21:2–44.
21. Rosenberg R, Caron J, Roth T, Amato D. An assessment of the efficacy and safety of eszopiclone in the treatment of transient insomnia in healthy adults. Sleep Med 2005;6:15–22.
22. Rösner S, Englbrecht C, Wehrle R, Hajak G, et al. Eszopiclone for insomnia. Cochrane Database Syst Rev 2018;10:CD010703.
23. Roth T, Walsh JK, Krystal A, Wessel T, et al. An evaluation of the efficacy and safety of eszopiclone over 12 months in patients with chronic primary insomnia. Sleep Med 2005;6:487–95.
24. Sanofi-Aventis Deutschland GmbH. Fachinformation Ximovan. Frankfurt: Rote Liste Service, Februar 2021.
25. Soares CN, Joffe H, Rubens R, Caron J, et al. Eszopiclone in patients with insomnia during perimenopause and early postmenopause: a randomized controlled trial. Obstet Gynecol 2006;108:1402–10.
26. Steiger A, Weber F, Benkert O. Medikamente zur Behandlung von Schlafstörungen. In: Benkert O, Hippius H (Hrsg.). Kompendium der Psychiatrischen Pharmakotherapie. 13. Auflage. Berlin: Springer, 2021:499–577.
27. Stranks EK, Crowe SF. The acute cognitive effects of zopiclone, zolpidem, zaleplon, and eszopiclone: a systematic review and meta-analysis. J Clin Exp Neuropsychol 2014;36:691–700.
28. Walsh JK, Krystal AD, Amato DA, Rubens R, et al. Nightly treatment of primary insomnia with eszopiclone for six months: effect on sleep, quality of life, and work limitations. Sleep 2007;30:959–68.
29. Xi M, Chase MH. Effects of eszopiclone and zolpidem on sleep and waking states in the adult guinea pig. Sleep 2008;31:1043–51.
Prof. Dr. med. Axel Steiger, Im Dunkeltälchen 75, 67663 Kaiserslautern, E-Mail: profsteiger@gmail.com
Eszopiclone
Eszopiclone, the dextrorotatory stereoisomer of zopiclone, has long been introduced as a hypnotic in the USA. In Germany, eszopiclone was only recently launched on the market. The differences between eszopiclone and zopiclone are minor. Both drugs are well-suited for the short-term treatment of severe sleep onset and sleep maintenance disorders. Eszopiclone has been shown in two studies to remain effective and not to develop tolerance when used continuously for six months. It is therefore possible in special cases to extend the treatment period to six months. Data on longer use are lacking for zopiclone. However, this also applies to all other hypnotics approved in the European Union and to all substances that are used off-label in the indication of insomnia.
Key words: escopiclone, zopiclone, sleep disorders, insomnia, hypnotics
Psychopharmakotherapie 2021; 28(05):194-200
