Holger Petri, Bad Wildungen*
Ranitidin
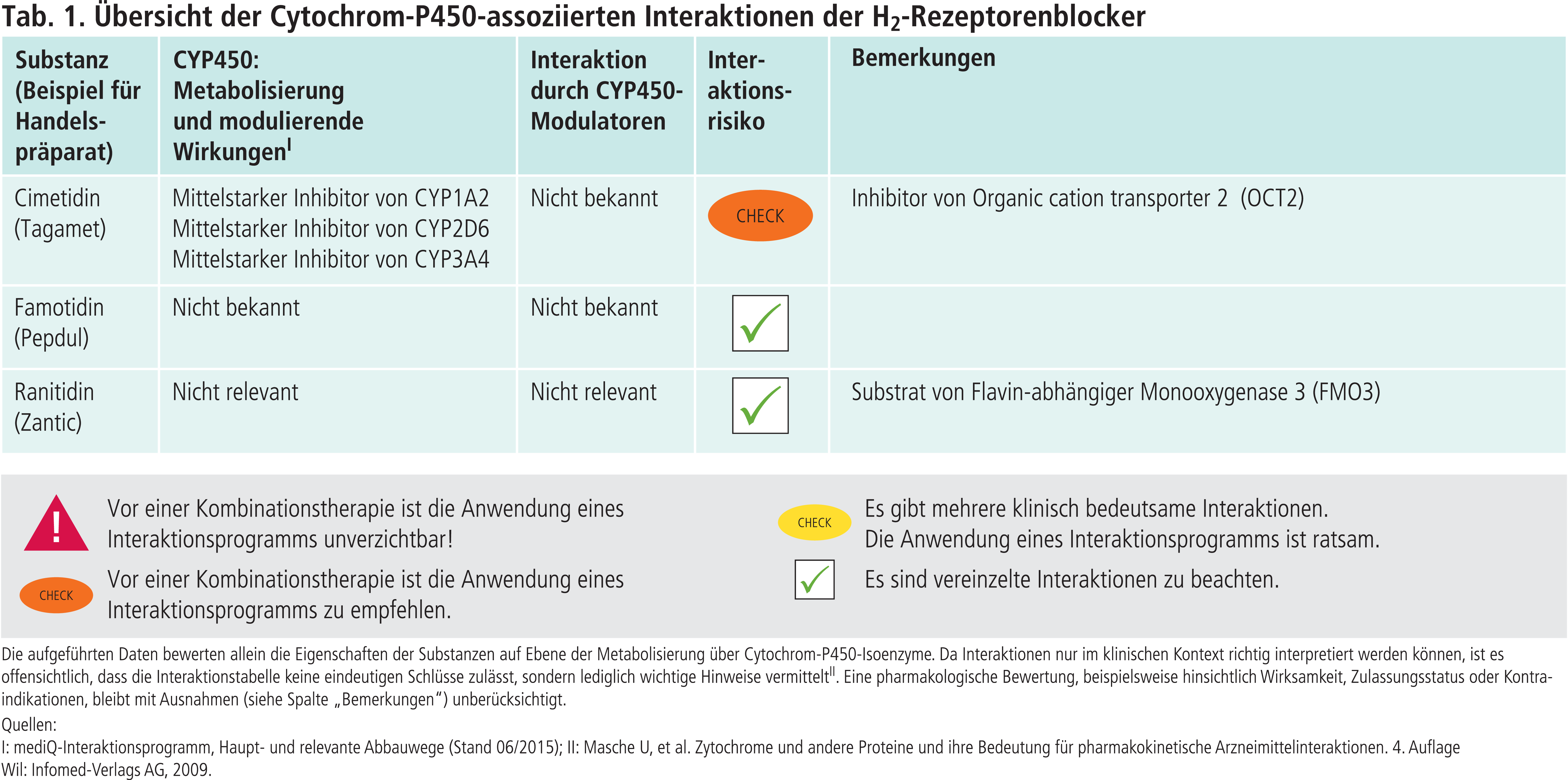
Im Arzneiverordnungsreport 2014 sind nur noch Verordnungen von Ranitidin aufgeführt. Cimetidin und Famotidin sind nicht mehr vertreten [9]. Ranitidin wird nicht über die Cytochrom-P450(CYP)-Enzyme verstoffwechselt, sondern über Flavin-abhängige Monooxygenasen (FMO). Wie CYP-Enzyme katalysieren FMO-Enzyme oxidative Reaktionen im Phase-I-Metabolismus von Fremdstoffen. Über das polymorphe Isoenzym FMO3 wird Ranitidin in der Leber metabolisiert [6]. Menschen mit einer Trimethylaminurie haben einen Mangel an FMO3-Enzymen. Sie können Trimethylamin aus der Nahrung nicht oder nur unzureichend über FMO3 zu geruchlosem Trimethylamin-N-Oxid abbauen. Das nach Fisch riechende, flüchtige Trimethylamin wird über die Atemluft, den Schweiß und Urin abgesondert und erzeugt so bei den Betroffenen einen hohen Leidensdruck (Fish-Odor-Syndrom).
Ranitidin, das auch zur Phänotypisierung weniger ausgeprägter FMO3-Polymorphismen dient, wird bei diesen Patienten verzögert abgebaut [6]. Die klinische Relevanz ist aber unklar, da Ranitidin größtenteils unverändert über die Nieren ausgeschieden wird [3].
Cimetidin
Cimetidin als erster Vertreter der Wirkstoffklasse der H2-Rezeptorenblocker ist aufgrund spezifischer Störeffekte und seines Interaktionspotenzials ungünstiger als andere H2-Rezeptorenblocker [4]. Cimetidin wirkt antagonistisch am Androgenrezeptor, sodass es bei Männern zu Gynäkomastie und Impotenz kommen kann [4].
Cimetidin ist Inhibitor der CYP-Isoenzyme 1A2, 2D6 und 3A4, wodurch zahlreiche Interaktionen möglich sind. Zudem reduziert Cimetidin als Inhibitor des organischen Kationentransporters 2 (OCT2) die aktive Ausscheidung von Arzneistoffen über die Niere. Es ist daher kontraindiziert bei einer Therapie mit Fampridin, das durch glomeruläre Filtration und aktiven Transport durch OCT2 zu 90% über die Nieren eliminiert wird [1].
Cimetidin-Clozapin-Kombination
Unter antipsychotischer Behandlung mit Clozapin wird ein therapeutisches Drug-Monitoring (TDM) dringend empfohlen [5]. Bei „subtherapeutischen“ Plasmakonzentrationen ist in der Akutbehandlung die Ansprechrate mit Placebo vergleichbar, unter chronischer Behandlung besteht ein erhöhtes Risiko für einen Rückfall. Bei „supratherapeutischen“ Plasmakonzentrationen besteht ein erhöhtes Risiko für eine Unverträglichkeit oder Vergiftung [5]. Clozapin wird primär über CYP1A2 metabolisiert [12]. Genetische Varianten von CYP1A2, Geschlecht, Rauchen sowie Interaktionen mit Arzneimitteln und Nahrungsmitteln können Einfluss auf den Clozapin-Metabolismus haben [7, 8]. Nicht immer werden bei der zugelassenen Maximaldosis von 900 mg/Tag Clozapin die angestrebten Plasmaspiegel von mindestens 0,35 mg/l erreicht. Zum Boostern der Clozapin-Spiegel wird der selektive Serotonin-Wiederaufnahmehemmer (SSRI) Fluvoxamin eingesetzt. Fluvoxamin ist ein starker CYP1A2-Inhibitor. Die Clozapin-Plasmaspiegel können um das Zwei- bis Zehnfache steigen. Die Patienten sind aufgrund der Intoxikationsgefahr unter engmaschigem TDM zu überwachen [8, 11]. Cimetidin hat verglichen mit Fluvoxamin eine geringere CYP1A2-inhibierende Potenz [11, 12]. Es kann als Alternative in Erwägung gezogen werden, wenn die Komedikation von Clozapin mit Fluvoxamin nicht möglich ist oder nicht vertragen wird. In einem Fallbericht wird beschrieben, wie mit einer Cimetidin-Dosis von 800 mg am Tag der Clozapin-Plasmaspiegel in den therapeutischen Referenzbereich angehoben werden konnte. Der Patient nahm mit 900 mg Clozapin am Tag weiter die Höchstdosis ein und sein klinischer Zustand besserte sich nach kurzer Zeit. Der H2-Blocker steigerte den Clozapin-Spiegel durchschnittlich um das 1,9-Fache [12]. Der CYP1A2-hemmende Effekt von Cimetidin ist dosisabhängig. Die Erhöhung der Cimetidin-Tagesdosis von 800 mg auf 1200 mg verursachte bei einem Patienten unter 900 mg Clozapin am Tag eine Intoxikation [10]. In der Fachinformation von Clozapin gelten pharmakokinetische Wechselwirkungen mit Cimetidin als unwahrscheinlich [2]. Der H2-Blocker wird nur als CY3A4-Hemmer betrachtet. CYP3A4 ist für den Stoffwechsel des Neuroleptikums von nachgeordneter Bedeutung [12].
Famotidin
Famotidin interagiert nicht mit CYP-Enzymen (Tab. 1).
Literatur
1. Fachinformation Fampyra®. Stand: Juli 2014.
2. Fachinformation Leponex®. Stand: Oktober 2014.
3. Fachinformation Ranitidin-ratiopharm®. Stand: Juli 2014.
4. Freissmuth M, et al. Pharmakologie und Toxikologie. Heidelberg: Springer Verlag 2012.
5. Hiemke C, et al. AGNP-Konsensus-Leitlinien für therapeutisches Drug-Monitoring in der Psychiatrie: Update 2011. Psychopharmakotherapie 2012;19:91–122.
6. Hisamuddin IM, Yang VW. Genetic polymorphisms of human flavin-containing monooxygenase 3: implications for drug metabolism and clinical perspectives. Pharmacogenomics 2007;8:635–43.
7. Kämmerer W. Porträt eines Enzyms – 1A2. Arzneimitteltherapie 2011;29:269–73.
8. Légaré N, et al. Increasing the clozapine:norclozapine ratio with co-administration of fluvoxamine to enhance efficacy and minimize side effects of clozapine therapy. Med Hypotheses 2013;80:689–91.
9. Schwabe U, Paffrath D. Arzneiverordnungs-Report 2014. Heidelberg: Springer Verlag, 2014.
10. Syzmanski S, et al. A case report of cimetidine-induced clopazine toxicity. J Clin Psychiatry 1991;52:21–2.
11. Szegedi A, Anghelescu I, Wiesner J, et al. Addition of low-dose fluvoxamine to low-dose clozapine monotherapy in schizophrenia: drug monitoring and tolerability data from a propesctive clinical trial. Pharmacopsychiatry 1999;32:148-53.
12. Watras M, Taylor D. A therapeutic interaction between cimetidine and clozapine: case study and review of the literature. Ther Adv Psychopharmacol 2013;3:294–7.
*Nachdruck aus Krankenhauspharmazie 2015;36:394–5.
Der Artikel wurde unter Einbeziehung von Diskussionsbeiträgen von Dr. Jörg Brüggmann, Berlin, Prof. Dr. Christoph Hiemke, Mainz, und Dr. Jochen Weber, Bad Wildungen, erstellt.
Holger Petri, Zentral-Apotheke der Wicker Kliniken, Im Kreuzfeld 4, 34537 Bad Wildungen, E-Mail: hpetri@werner-wicker-klinik.de
Psychopharmakotherapie 2015; 22(04)
