Stefan Oetzel, Tübingen
Die hohen Rezidivraten sind nach wie vor ein zentrales Problem in der Langzeittherapie der Schizophrenie. Wesentliche Ursache hierfür ist der frühzeitige Abbruch der medikamentösen Therapie: Innerhalb von 24 Monaten werden 74% der Patienten non-compliant [2] – oftmals mit schwerwiegenden Folgen für die Betroffenen. So steigt bei einer Unterbrechung der Medikation das Risiko für einen Suizid(versuch) deutlich [3]. Zudem verlängert sich mit jedem Rückfall die Zeit bis zur Remission [4] – die Behandlung wird erschwert. Darüber hinaus steigt bei Therapielücken die Hospitalisierungsrate [5].
Depotformulierung bietet Therapievorteile
Bei der Langzeittherapie der Schizophrenie gilt es daher, die Compliance der Patienten zu verbessern. Neben nichtmedikamentösen Maßnahmen wie kognitiver Verhaltenstherapie oder Soziotherapie bieten Depot-Antipsychotika hier eine gute Option, da sie einige Vorteile im Vergleich zu oralen Präparaten aufweisen: So kann der behandelnde Arzt Non-Compliance aufgrund nicht wahrgenommener Injektionstermine frühzeitig erkennen und gegensteuern. Die Therapie wird in diesen Fällen auch nicht abrupt beendet, sondern der antipsychotische Schutz ist aufgrund der Depotwirkung längerfristig sichergestellt. Ein gleichmäßigerer Plasmaspiegel und damit auch eine geringere Substanzbelastung sind weitere Vorzüge gegenüber der oralen Medikation. Schließlich führt der regelmäßige Arzt-Patienten-Kontakt während der Injektionstermine in vielen Fällen zu einer Verbesserung der therapeutischen Beziehung – was sich ebenfalls positiv auf die Compliance auswirken kann.
Langwirksames Olanzapin (Zypadhera®) ist ein Pamoatsalz. Die Auflösung und Wirkstofffreisetzung beginnt unmittelbar nach der intramuskulären Injektion der Suspension. Daher ist – im Gegensatz zu anderen Depotpräparaten – eine orale Zusatzgabe zu Beginn der Therapie nicht erforderlich. Die Formulierung ermöglicht eine flexible Medikation mit zwei- oder vierwöchigem Injektionsintervall und mehreren Dosierungsstufen. In seltenen Fällen kann es nach der intramuskulären Applikation zum sogenannten Post-Injektions-Syndrom mit Anzeichen einer Überdosierung wie Sedierung oder Desorientiertheit kommen. Daher muss der Patient vorsichtshalber drei Stunden lang in der Praxis unter Beobachtung bleiben und es muss sichergestellt sein, dass er sich danach nicht alleine zu seinem Zielort begibt.
Olanzapin-Depot so wirksam wie orale Applikation
Dass die Depotbehandlung mit Olanzapin auch auf Dauer die Symptome einer Schizophrenie ebenso wirksam verbessert wie die orale Form des atypischen Antipsychotikums, belegen die Ergebnisse einer doppelblind geführten Langzeitstudie [6]. In deren Rahmen erhielten Patienten, die unter einer Schizophrenie litten, Olanzapin-Depot in verschiedener Dosierung (405 mg alle 4 Wochen, 300 mg alle 2 Wochen oder 150 mg alle 2 Wochen) oder Olanzapin oral (10–20 mg/Tag). Einem Teil der Patienten wurde Olanzapin-Depot in sehr geringer Dosierung (45 mg alle 4 Wochen) als „Pseudoplazebo“ appliziert. Die Auswertung der Daten nach 24 Wochen ergab, dass das Depotpräparat in klinisch sinnvoller Dosierung das Exazerbationsrisiko genauso wirksam verringert wie orales Olanzapin. Gleichzeitig erwies sich das Olanzapin-Depot gegenüber der unterdosierten Therapie in allen Dosisarmen als signifikant überlegen. Auch in Bezug auf die Symptombesserung war das Depot gemäß PANSS(Positive and negative syndrome scale)-Gesamtscore genauso wirksam wie die orale Therapie und dem Pseudoplazebo überlegen (Abb. 1).
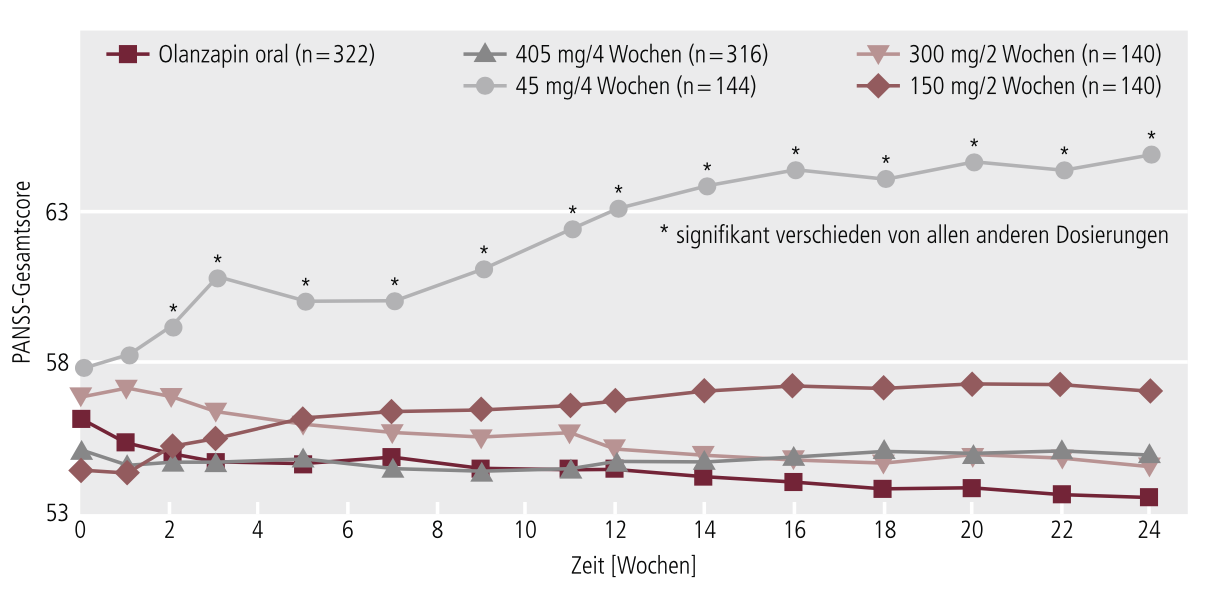
Abb. 1. Entwicklung der Symptomatik von Schizophrenie-Patienten unter Olanzapin-Depot in unterschiedlicher Dosierung oder unter oralem Olanzapin im Vergleich zu unterdosiertem Pseudoplazebo [nach 6].
Fazit
Olanzapin-Depot kann die Compliance als wichtigsten Faktor in der medikamentösen Langzeitbehandlung der Schizophrenie wesentlich unterstützen. Zudem weist es dasselbe Wirksamkeitsprofil auf wie das bewährte orale Olanzapin. Die Behandlung mit dem Depot kommt besonders denjenigen Patienten zugute, die bereits auf Olanzapin eingestellt sind, aber Probleme mit der regelmäßigen Tabletteneinnahme haben.
Quellen
1. Prof. Dieter Naber, Hamburg-Eppendorf, Prof. Hans-Peter Volz, Schloss Werneck, Pressekonferenz „Der Patient im Fokus – mögliche Therapieerfolge bei psychischen Erkrankungen langfristig sichern“, Berlin, 27. November 2009, veranstaltet von Lilly Deutschland GmbH und Boehringer Ingelheim Pharma GmbH.
2. Weiden PJ, et al. Postdischarge medication compliance of inpatients converted from an oral to a depot neuroleptic regimen. Psychiatr Serv 1995;46:1049–54.
3. Herings RM, et al. Increased suicide attempt rate among patients interrupting use of atypical antipsychotics. Pharmacoepidemiol Drug Saf 2003;12:423–4.
4. Liebermann JA, et al. Factors influencing treatment response and outcome of first-episode schizophrenia. Implications for understanding the pathophysiology of schizophrenia. J Clin Psychiatry 1996;57(Suppl 9):5–9.
5. Weiden PJ, et al. Partial compliance and risk of rehospitalization among California Medicaid patients with schizophrenia. Psychiatr Serv 2004;55:886–91.
6. Detke H, et al. Olanzapine long-acting injection for maintenance treatment of schizophrenia. Poster präsentiert auf dem CINP, München, 13.–17. Juli 2008.
Psychopharmakotherapie 2010; 17(01)
