Dr. Tanja Saußele, Stuttgart
Bipolare Störungen treten meist zwischen dem 17. bis 20. Lebensjahr und mit einer Lebenszeitprävalenz von etwa 1 bis 2% auf. Die Erkrankung ist durch mindestens zehn Episoden einer unipolaren Depression, mit oft sehr uneinheitlichem Verlauf, gekennzeichnet. Bei über 50% der Patienten kommt es zu keinem vollständigen Symptomrückgang zwischen den einzelnen Episoden. Diese Chronifizierung besteht zu über 60% aus depressiven Symptomen. Hinzu kommt, dass die Erkrankung oft falsch, am häufigsten als eine unipolare Depression, diagnostiziert wird.
Die wichtigsten Behandlungsziele bei einer bipolaren Störung sind:
- Verhinderung von depressiven und manischen Rezidiven
- Interepisodische Remission
- Verhinderung von Suiziden
Bei einer Langzeitbehandlung spielen dazu die Sicherheit und Verträglichkeit der jeweiligen Arzneistoffe, auch im Hinblick auf Komorbiditäten und Compliance, eine wichtige Rolle.
Bei der Schizophrenie-Therapie konnte für Aripiprazol (Abilify®) bereits eine niedrigere Inzidenz für extrapyramidal-motorische Nebenwirkungen und ein günstiger Einfluss auf metabolische Parameter gezeigt werden. Zudem wird in den NICE-Leitlinien bei der Behandlung einer bipolaren Manie mit Antipsychotika empfohlen, auch auf das individuelle Nebenwirkungsrisiko der Patienten einzugehen.
Akuttherapie
In einer dreiwöchigen Studie bei 272 Patienten mit manischen Episoden wurde im Vergleich mit Plazebo eine signifikante Besserung des YMRS-Scores (Young Mania Rating Scale) im Vergleich zu Plazebo erzielt (p≤0,01). In zwei weiteren doppelblinden Studien (CN138-135 und CN138-162) wurde bei Patienten mit einer gemischten oder manischen Episode über jeweils 12 Wochen eine vergleichbare Wirksamkeit von Aripiprazol mit Lithiumsalzen oder Haloperidol, ebenfalls mit der YMRS bestimmt, gezeigt. Während der Therapie traten in der Haloperidol-Vergleichsstudie nach 12 Wochen unter Aripiprazol am häufigsten Schlafstörungen (14,5%) und Akathisie (11,4%) auf, in der Lithium-Vergleichsstudie Übelkeit (18,8%), Kopfschmerzen (15,6%), Akathisie (14,9%) und Müdigkeit (13,0%). Die Gewichtsveränderungen waren nach drei und zwölf Wochen unter Aripiprazol nur minimal und zeigten keinen signifikanten Unterschied zu Plazebo, Haloperidol oder Lithiumsalzen.
Rezidivprophylaxe
In einer randomisierten, doppelblinden und Plazebo-kontrollierten Studie wurde die Wirksamkeit von Aripiprazol bei der Erhaltungstherapie einer manischen oder gemischten Episode bei 567 Patienten über insgesamt 100 Wochen untersucht. Zu Beginn der Studie wurden die Patienten in einer 6 bis 18 Wochen dauernden Stabilisierungsphase offen mit 15 mg/d oder 30 mg/d Aripiprazol behandelt, bis sie einen YMRS-Wert≤10 und einen MADRS-Wert (Montgomery-Åsberg Depression Rating Scale) ≤13 erreichten. Danach wurden die Patienten in der Erhaltungsphase randomisiert über 26 Wochen entweder mit Aripiprazol oder Plazebo behandelt. Im Anschluss konnten Patienten, die bislang keinen Rückfall erlitten hatten, weiterhin in die 74-wöchige Erhaltungsphase eingeschlossen werden. Primärer Endpunkt war die Zeit bis zu einem Rückfall oder einem Studienabbruch mangels Wirksamkeit.
Die Zeit bis zum Rückfall in eine affektive Episode während der Studie war bei den Patienten, die Aripiprazol erhielten, signifikant länger als mit Plazebo (p=0,011, Hazard-Ratio [HR]: 0,53, 95%-Konfidenzintervall [95%-KI]: 0,32–0,87).
Der Anteil der Patienten mit einem Rückfall bis Woche 100 betrug in der Plazebo- Gruppe 51% und in der Aripiprazol-Gruppe 33% (relatives Risiko [RR]: 0,64, 95%-KI: 0,44–0,94, p=0,02). Bei den sekundären Endpunkten Zeit bis zum Rückfall in eine manische oder in eine depressive Phase gab es eindeutige Unterschiede bei der Wirksamkeit von Aripiprazol. Die Zeit bis zum Rückfall in eine manische Episode war bei den Patienten der Aripiprazol-Gruppe signifikant länger im Vergleich mit den Patienten, die Plazebo erhielten (HR: 0,35, 95%-KI: 0,16–0,75, p=0,005) (Abb. 1). Auf die Zeit bis zum Rückfall in eine depressive Phase hatte Aripiprazol, im Vergleich zu Plazebo, jedoch keinen signifikanten Einfluss (Abb. 2). Die am häufigsten aufgetretenen unerwünschten Wirkungen mit Aripiprazol, die mit einer Häufigkeit unter 10% auftraten, waren Akathisie, Vaginitis und Gliederschmerzen. Metabolische Parameter wie Cholesterol-, Glucose-, Prolactinwerte oder das Gewicht der Patienten waren in der Aripiprazol-Gruppe im Vergleich zur Plazebo-Gruppe nicht signifikant verändert.
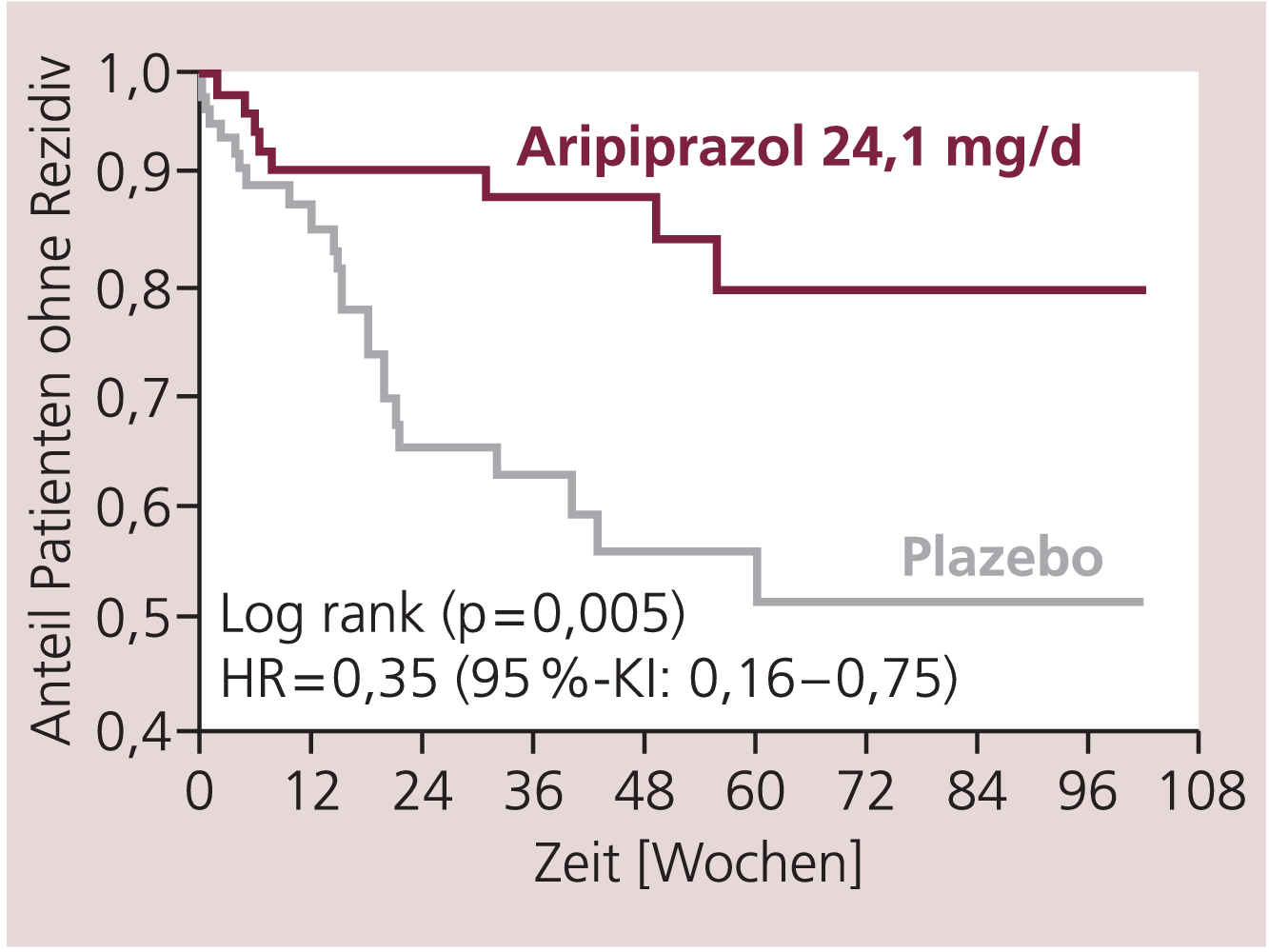
Abb. 1. Zeit bis zum Rückfall in eine manische Episode [nach Keck et al., 2007]
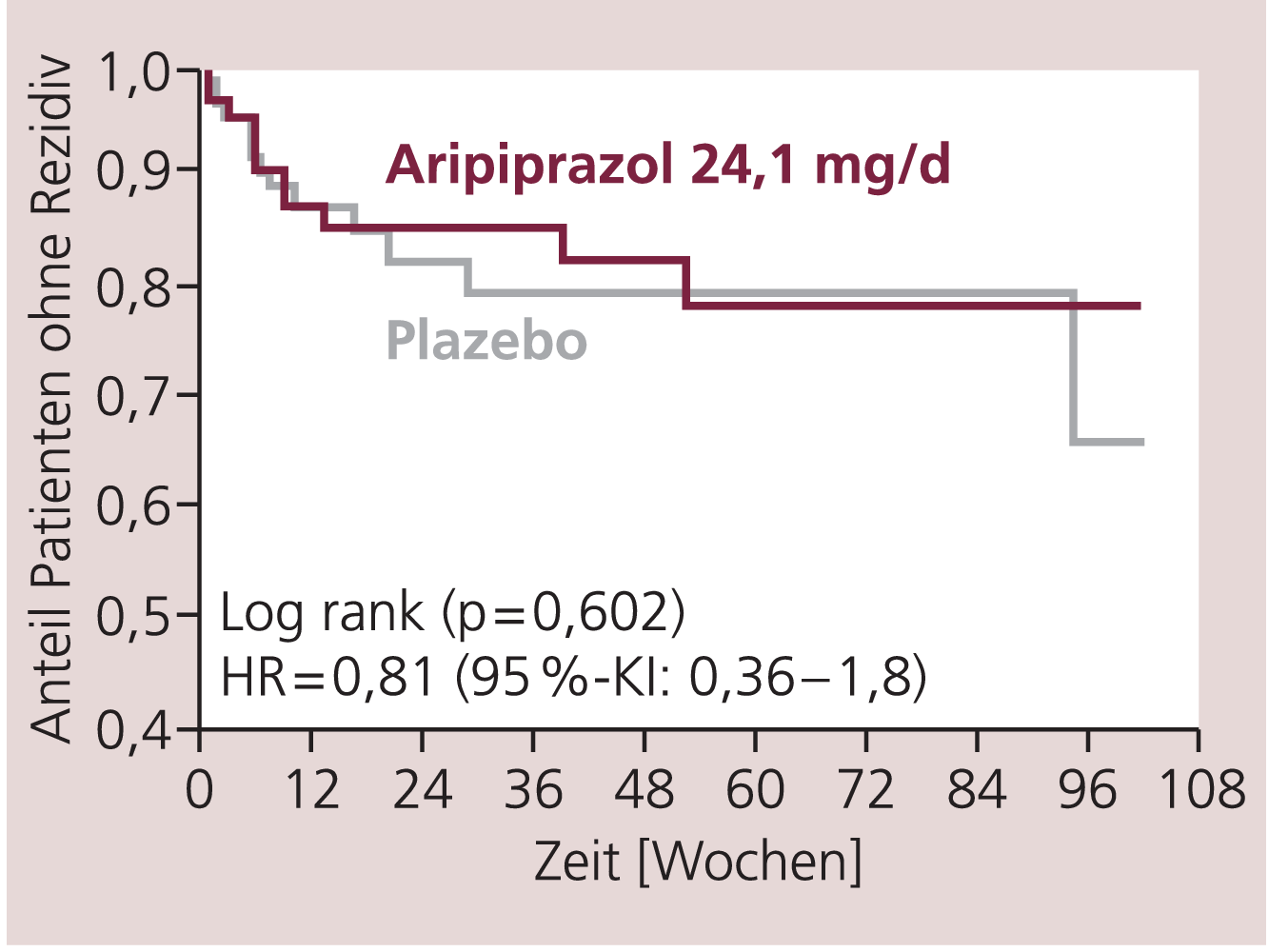
Abb. 2. Zeit bis zum Rückfall in eine depressive Episode [nach Keck et al., 2007]
Fazit
Für Aripiprazol konnte nicht nur in der Akutbehandlung, sondern auch in der Langzeitbehandlung bipolarer Stöfungen eine gute Wirksamkeit gezeigt werden. Diese bestand jedoch nur für die Prophylaxe manischer Episoden, weshalb der Wirkstoff auch nur zur Behandlung und Prävention manischer Episoden einer Bipolar-1-Störung zugelassen ist. Aripiprazol hat, im Vergleich zu anderen atypischen Antipsychotika, ein sehr günstiges Profil auf metabolische Parameter, wie Gewichtsveränderungen, Cholesterol- oder Blutzuckerspiegel. Gerade bei der langfristigen Therapie stellen solche Nebenwirkungen wegen des erhöhten Risikos für kardiovaskuläre Erkrankungen nicht außer Acht gelassen werden.
Um aber auch depressive Episoden effektiv zu verhindern, da Suizidversuche meist in dieser Phase ausgeübt werden, stellen beispielsweise Lithiumsalze einen idealen Kombinationspartner für Aripiprazol bei der Langzeitprophylaxe von Bipolar-1-Störungen dar. Auch Lamotrigin oder Carbamazepin könnten sinnvolle Kombinationspartner darstellen, um manische und depressive Episoden zu verhindern; diese Therapieregime wurden allerdings noch nicht hinreichend untersucht.
Quelle
Prof. Dr. Michael Deuschle, Mannheim, Prof. Dr. Dr. Michael Bauer, Dresden. Pressekonferenz „Individuelle und effektive Therapie mit Aripiprazol – Neue Therapieoption bei bipolaren Störungen “, München, 30. Mai 2008, veranstaltet von Bristol-Myers Squibb.
Psychopharmakotherapie 2008; 15(05)
