Dr. Günter Seelinger, Berlin
Narkoleptiker fallen tagsüber oft mehrmals in einen kurzen, erfrischenden Schlaf. Leider kommt dieser oft zur Unzeit. Das Schlafbedürfnis ist unwiderstehlich und lässt sich nur sehr kurze Zeit hinausschieben. Begleitende Phänomene sind hypnagoge und hypnopompe Halluzinationen und Schlaflähmung. Der nächtliche Schlaf ist von früh einsetzenden REM-Phasen, wenig Tiefschlaf und häufigem Aufwachen gekennzeichnet. In ausgeprägten Fällen ist das Schlafmuster zerhackt und der Tag-Nacht-Rhythmus kaum noch zu erkennen. Fast alle Patienten weisen gleichzeitig eine Kataplexie auf: Bei starken Emotionen (Lachen, Ärger, Erregung, Überraschung) kommt es zum plötzlichen Tonusverlust der Haltemuskulatur bis zum Sturz. Obwohl der Betroffene bei vollem Bewusstsein ist, kann er nicht mit der Umwelt kommunizieren. Die Konsequenzen für Beruf, Schule und Straßenverkehr sind stärker als bei Epilepsie.
In Deutschland leben etwa 50000 Patienten mit dieser Erkrankung, die oft falsch oder spät diagnostiziert wird. Die Gründe hierfür sind unter anderem mangelnde schlafmedizinische Ausbildung der Hausärzte, aber auch zeitlich versetztes Auftreten der charakteristischen Symptome. Die Tagesschläfrigkeit setzt zumeist im zweiten Lebensjahrzehnt ein und ist oft von anderen psychiatrischen Diagnosen wie Depression überlagert. Die Kataplexie, die eine sicherere Diagnose erlaubt, beginnt bis zu 5 Jahre später.
Pathophysiologisch ist die Erkrankung mit einer Degeneration des Hypocretin-Systems im dorsolateralen Hypothalamus verbunden. Vermutlich sind daran Autoimmunprozesse auf Grundlage genetischer Prädisposition beteiligt. Das Hypocretin-(Orexin-)System ist unter anderem in Wechselwirkung mit GABA an der Umschaltung vom Schlaf- in den Wachzustand beteiligt.
Patienten mit Narkolepsie/Kataplexie brauchen detaillierte Kenntnisse über ihre Krankheit und deren Folgen für das Alltagsleben. Planmäßige Tagesschlafphasen und emotionale Selbstkontrolle zur Vermeidung von Kataplexien können trainiert werden. Die medikamentöse Behandlung ist je nach Ausprägung der Hauptsymptome eine Mono- oder Kombinationstherpie. Die Tagesschläfrigkeit wird durch das Psychostimulans Modafinil (Vigil®) gebessert, aber nicht normalisiert. Vorteile dieser Therapie sind die gute klinische Evidenz und die langfristig anhaltende Wirksamkeit. Kataplexie, Schlaflähmung und Halluzinationen lassen sich durch Antidepressiva (u.a. Clomipramin – z.B. Anafranil®, Imipramin – z.B. Tofranil®, Fluoxetin – z.B. Fluctin®, oder Venlafaxin – Trevilor®) bessern.
Eine vielseitigere, multisymptom-orientierte Medikation steht jetzt mit Gamma-Hydroxy-Buttersäure (GHB) zur Verfügung (Abb. 1). Gamma-Hydroxy-Buttersäure ist ein GABA-Metabolit, der über GABAB-Rezeptoren die Aktivität stimulierender Transmitter wie Noradrenalin, Serotonin, Dopamin und Acetylcholin moduliert. Die jetzt in Europa zugelassene orale Form (Xyrem®) wird aufgrund der kurzen Halbwertszeit von 40 bis 60 Minuten in zwei Teildosen unmittelbar vor dem Einschlafen und 2,5 bis 4 Stunden später eingenommen.
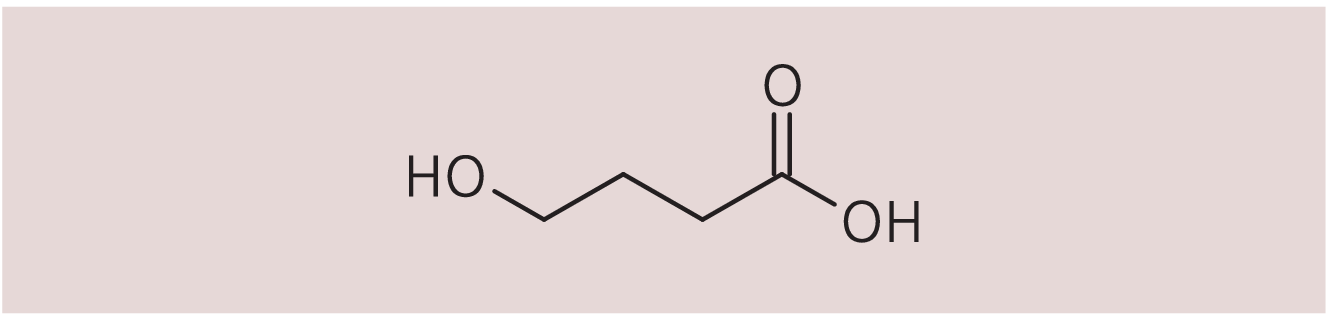
Abb. 1. Gamma-Hydroxy-Buttersäure
Die klinischen Daten zum Einsatz von Gamma-Hydroxy-Buttersäure bei Narkolepsie/Kataplexie belegen eine dosisabhängige Verbesserung der drei Hauptkriterien:
Die Tagesschläfrigkeit wurde mit 9 g/d über 4 Wochen nach der Epworth Sleepiness Scale, einer Skala zur Erfassung der subjektiv erlebten Tagesschläfrigkeit (Normalbereich bis 10 Punkte), von 17 auf 12 Punkte – ähnlich gut wie mit Modafinil – gesenkt.
Die Häufigkeit kataplektischer Anfälle wurde eindrucksvoll reduziert: Nach 4 Wochen war die Rate um 69% vermindert, langfristig über 1 Jahr lag die Reduktion auch für niedrigere Dosen ab 3 g/d bei 90%. Nach Absetzen der Therapie kam es anders als bei Antidepressiva nicht zu einem Rebound-Phänomen.
Der gestörte Nachtschlaf und die Schlafarchitektur verbesserten sich unter 10-wöchiger, schrittweise auf 9 g/d gesteigerter Gamma-Hydroxy-Buttersäure-Gabe signifikant: Bei unveränderter Schlafdauer nahmen die Tiefschlafphasen und der Delta-Rhythmus zu, die Aufwachereignisse dagegen ab. Der REM-Schlaf wurde nach vorübergehender Zunahme ebenfalls reduziert. Die objektiven Daten aus dem Schlaflabor stimmten gut mit dem subjektiven Urteil der Patienten überein, die vor allem über gesteigerte Vitalität berichteten.
Die schleichende Aufdosierung führte zu einer deutlichen Verbesserung der Verträglichkeit. Nebenwirkungen wie Übelkeit, Benommenheit, Kopfschmerzen und Enuresis konnten auf diese Weise reduziert werden.
Der Einsatz des hochpotenten Narkotikums sollte jedoch unter sorgfältiger Anleitung und Begleitung des Patienten erfolgen, Kombination mit Alkohol sollte vermieden werden.
Quelle
Y. Dauvilliers, Montpellier, Frankreich, S. Overeem, Leiden, Niederlande, C. Bassetti, Zürich, Schweiz, G. Mayer, Schwalmstadt, M. Billiard, Montpellier, Frankreich. Symposium „Modern approaches to management of narcolepsy with cataplexy“, veranstaltet von der UCB GmbH im Rahmen des Congress of the World Association of Sleep Medicine in Berlin, 17. Oktober 2005.
Psychopharmakotherapie 2006; 13(02)
