Georg Nikisch, Fulda, Aleksander A. Mathé, Stockholm, und Pierre Baumann, Prilly-Lausanne
Als Indikator zur Beurteilung von Wirkstoffkonzentrationen im menschlichen Organismus werden Plasmakonzentrationen verwendet. Das Zielorgan und der Wirkungsort von psychotropen Pharmaka ist jedoch das zentrale Nervensystem (ZNS). Psychotrope Pharmaka müssen die Blut-Hirn-Schranke überwinden und sich anschließend im ZNS verteilen. Pharmakologisch aktive Metaboliten dieser Pharmaka können abhängig von ihrer pharmakologischen Aktivität und von ihrem Vermögen, die Blut-Hirn-Schranke zu überwinden, auch zur Gesamtwirkung beitragen. Für die optimale Ausnutzung des therapeutischen Drug-Monitorings (TDM) ist es hier also wichtig, zu wissen, inwieweit gemessene Plasmakonzentrationen Wirkstoffkonzentrationen im ZNS reflektieren.
Der Zusammenhang zwischen Plasma- und Liquorkonzentrationen und der klinischen Wirkung des selektiven Serotonin-Wiederaufnahmehemmers Citalopram wurde im Rahmen einer Depressionsbehandlung untersucht [1].
Citalopram ist eine chirale Verbindung, die als Razemat von S- und R-Citalopram vorliegt. Die absolute Bioverfügbarkeit liegt bei etwa 80%, die mittlere Eliminationshalbwertszeit beträgt etwa 33 Stunden. Steady-State-Plasmakonzentrationen werden innerhalb von ein bis zwei Wochen erreicht. Der metabolische Prozess umfasst die stereoselektive N-Demethylierung zu den selektiven Serotonin-Wiederaufnahmehemmern Demethylcitalopram (DCIT) und Didemethylcitalopram (DDCIT) [2, 3]. Zusätzlich findet unter der Kontrolle von Monoaminoxidase (MAO) A und MAO-B eine stereoselektive oxidative Desaminierung zum pharmakologisch inaktiven Citalopram-Propionsäurederivat (CIT-PROP) in der Leber und im Gehirn statt [4, 5]. Die N-Demethylierungen erfolgen hingegen hauptsächlich in der Leber durch die Cytochrom-P450-Isoenzyme CYP2C19, CYP3A4 und zu einem geringen Teil durch CYP2D6 [2]. Diese Enzyme sind auch für die Verstoffwechslung zahlreicher anderer Arzneimittel, wie beispielsweise Antiarrhythmika, Betablocker, Trizyklika, Paroxetin, Fluoxetin, verantwortlich.
Als neurobiologische Grundlage der Depression gilt eine gestörte Neurotransmitterfunktion, wobei primär das serotonerge und noradrenerge, aber auch das dopaminerge System betroffen sind. Die Untersuchung der für die Depression klassischen Neurotransmittersysteme entweder peripher (Plasma, Urin) oder im Liquor cerebrospinalis hat bislang vielfach diskrepante Ergebnisse erbracht, insbesondere für die Prädiktion des Therapieerfolgs. Sowohl ein höherer, wie auch ein niedriger Homovanillinsäure(HVA)/5-Hydroxyindolessigsäure(5-HIAA)-Quotient waren mit einem schlechteren Ansprechen auf die Therapie verbunden [6–8].
Der periphere Serotonin-Spiegel wird unter antidepressiver Therapie erhöht, wohingegen die Konzentration von 5-HIAA, dem Abbauprodukt von Serotonin, reduziert wird. Eine Reduktion von 5-HIAA im Liquor konnte nach Behandlung mit Zimeldin [9], Citalopram [10], Paroxetin [11], Sertralin [12] und Fluoxetin [13] nachgewiesen werden.
Das Ziel unserer Studie war es, unter Gleichgewichtsbedingungen den Metabolisierungsprozess und die Konzentrationsverhältnisse von Citalopram und seinen Metaboliten in Plasma und Liquor zu analysieren sowie deren Einfluss auf neurobiologische und klinische Veränderungen zu untersuchen [1].
Patienten und Methoden
Patienten
In einer offenen monozentrischen Studie wurden 22 Patienten zwischen 18 und 55 Jahren, die das Einschlusskriterium Major Depressive Disorder nach DSM-IV erfüllten, mit 40 mg Citalopram täglich behandelt. Der HAM-D-Score in der 21-Item-Version vor Studienbeginn musste mindestens 20 Punkte betragen. Eine Zusatzmedikation war nicht erlaubt. Das Protokoll dieser Verlaufsstudie wurde von der Ethik-Kommission der Philipps-Universität Marburg bewilligt. Von allen Patienten, die in die Untersuchung eingeschlossen wurden, lag eine schriftliche Einverständniserklärung vor.
HPLC-Bestimmungen von Citalopram und seinen Metaboliten
Die Blutentnahme erfolgte morgens nüchtern vor der ersten Medikamentengabe, zumindest zwölf Stunden nach der letzten Citalopram-Gabe, unter Steady-State-Bedingungen. Liquorpunktionen wurden nach einer 1-wöchigen Auswaschphase zu Beginn und nach einer 4-wöchigen Behandlung mit Citalopram vorgenommen. Zur Citalopram-Bestimmung wurden Blut und Liquor bei Raumtemperatur für 10 Minuten bei 4000 g und 2 °C zentrifugiert und anschließend in Eppendorf-Reaktionsgefäßen bei –80 °C bis zur Bestimmung gelagert. Die Bestimmung der S- und R-Enantiomere von Citalopram, Demethylcitalopram (DCIT) und des CIT-Propionsäurederivats (CIT-PROP) in Plasma und Liquor erfolgte mit chromatographischen Methoden [14, 15]. Liquorkonzentrationen der 5-HIAA und HVA wurden mit einer HPLC-Methode bestimmt [16].
Statistik
Die deskriptive sowie inferenzstatistische Auswertung erfolgte unter Einsatz des Statistikprogramms SPSS, Version 11.0. Inferenzstatistische Vergleiche wurden mit t-Tests für abhängige Stichproben durchgeführt. Um Zusammenhänge zwischen den einzelnen Variablen zu bestimmen wurden korrelationsstatistische Verfahren herangezogen. Des Weiteren kam die multiple lineare Regression zur Anwendung, um mögliche Prädiktorvariablen zu identifizieren.
Ergebnisse
In Abbildung 1a und 1b sind die Plasma und Liquorkonzentrationen von S- und R-Citalopram, Demethylcitalopram (DCIT) und den Citalopram-Propionsäurederivaten (R-/S-CIT-PROP) dargestellt, die unter Steady-State-Bedingungen nach einer 4-wöchigen Behandlung mit 40 mg Citalopram täglich beobachtet wurden: z.B. im Liquor S-Citalopram: 10,6±4,3 ng/ml, R-Citalopram: 20,9 ± 6 ng/ml (Mittelwert ± Standardabweichung).
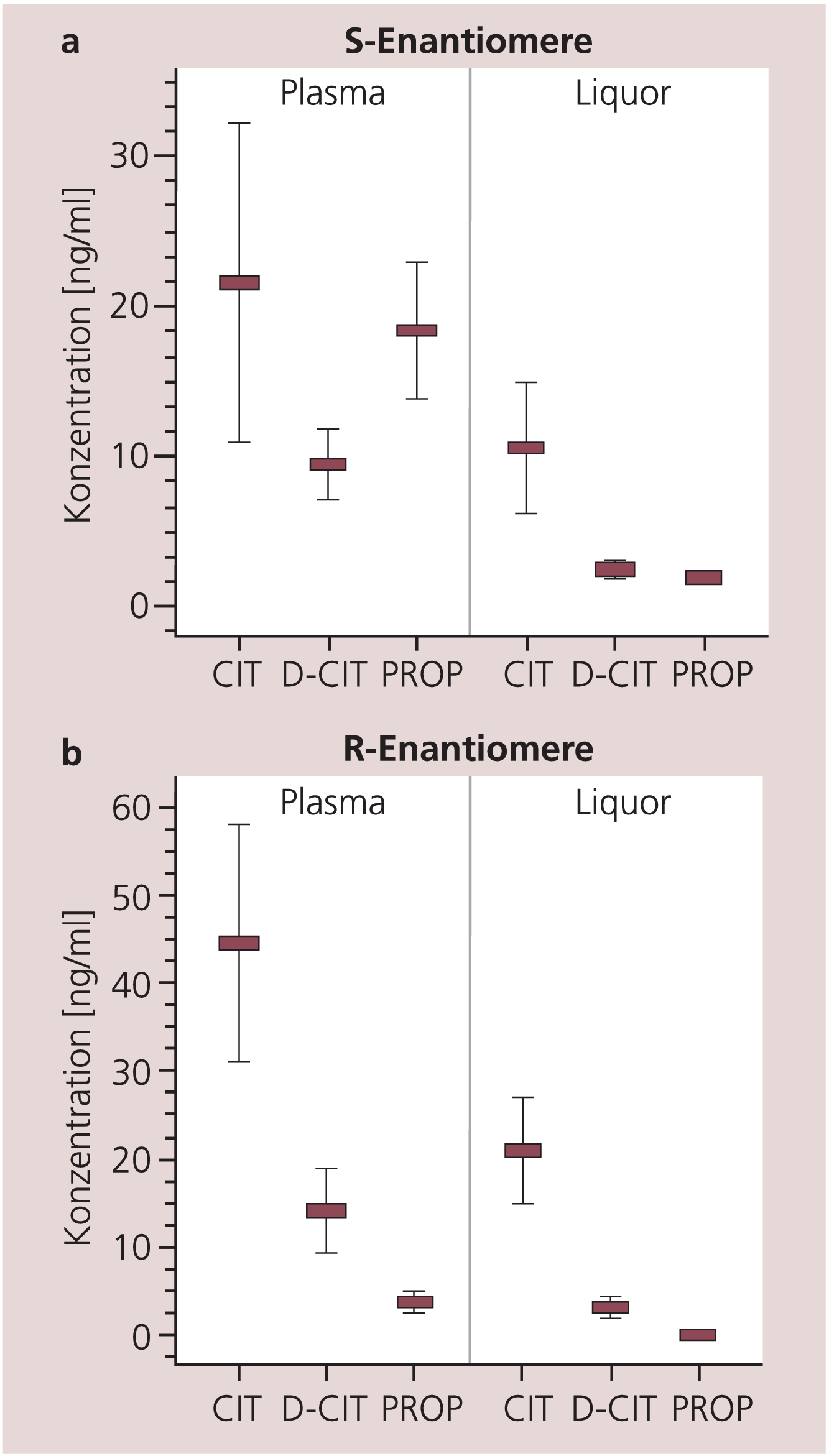
Abb. 1. Steady-State-Plasma- und -Liquorkonzentrationen (Mittelwert ± Standardabweichung) von Citalopram sowie den Metaboliten Demethylcitalopram (D-CIT) und Citalopram-Propionsäurederivat (PROP) bei 22 depressiven Patienten nach einer 4-wöchigen Behandlung mit Citalopram (40 mg/Tag).
Die Plasma- und Liquorkonzentrationen von R-Citalopram waren bei allen untersuchten Patienten höher als die von S-Citalopram mit einem S/R-Quotient von 0,47 und 0,50. Im Vergleich dazu zeigte sich für den Metaboliten DCIT ein mittlerer S/R-Quotient von 0,69.
Für beide Citalopram-Enantiomere ließen sich im Liquor etwa 50% geringere Konzentrationen im Vergleich zum Plasma nachweisen. Hohe Korrelationen konnten zwischen den Liquorkonzentrationen von S- und R-Citalopram und den jeweiligen Plasmakonzentrationen (p<0,001) bestimmt werden. Das Verhältnis der Liquor- zur Plasmakonzentration von S-Citalopram zeigte eine signifikant höhere Ausprägung im Vergleich zu R-Citalopram (p<0,001). Bei der Untersuchung der Citalopram-Metaboliten lag ebenfalls eine hohe Übereinstimmung zwischen den gemessenen CIT-PROP-Liquorkonzentrationen und denen im Plasma (p<0,05) vor.
Die 4-wöchige Behandlung mit Citalopram führte zu einer Reduktion der 5-HIAA-Liquorkonzentration von 110±11,4 (Mittelwert ± Standardabweichung) auf 79±9,6 nmol/l und einem Anstieg der HVA-Liquorkonzentration von 133±57,9 auf 188±61,9 nmol/l (Abb. 2). Unter der Monotherapie konnte eine negativ lineare Beziehung zwischen dem Abfall der Liquorkonzentration von 5-HIAA und den gemessenen S-Citalopram-Liquorkonzentrationen nachgewiesen werden (p<0,045). Die durchgeführte Regressionsanalyse identifizierte den im Liquor nachgewiesenen Metaboliten S-CIT-PROP als die Prädiktorvariable mit dem höchsten Anteil an der aufgeklärten Varianz (Abb. 3).
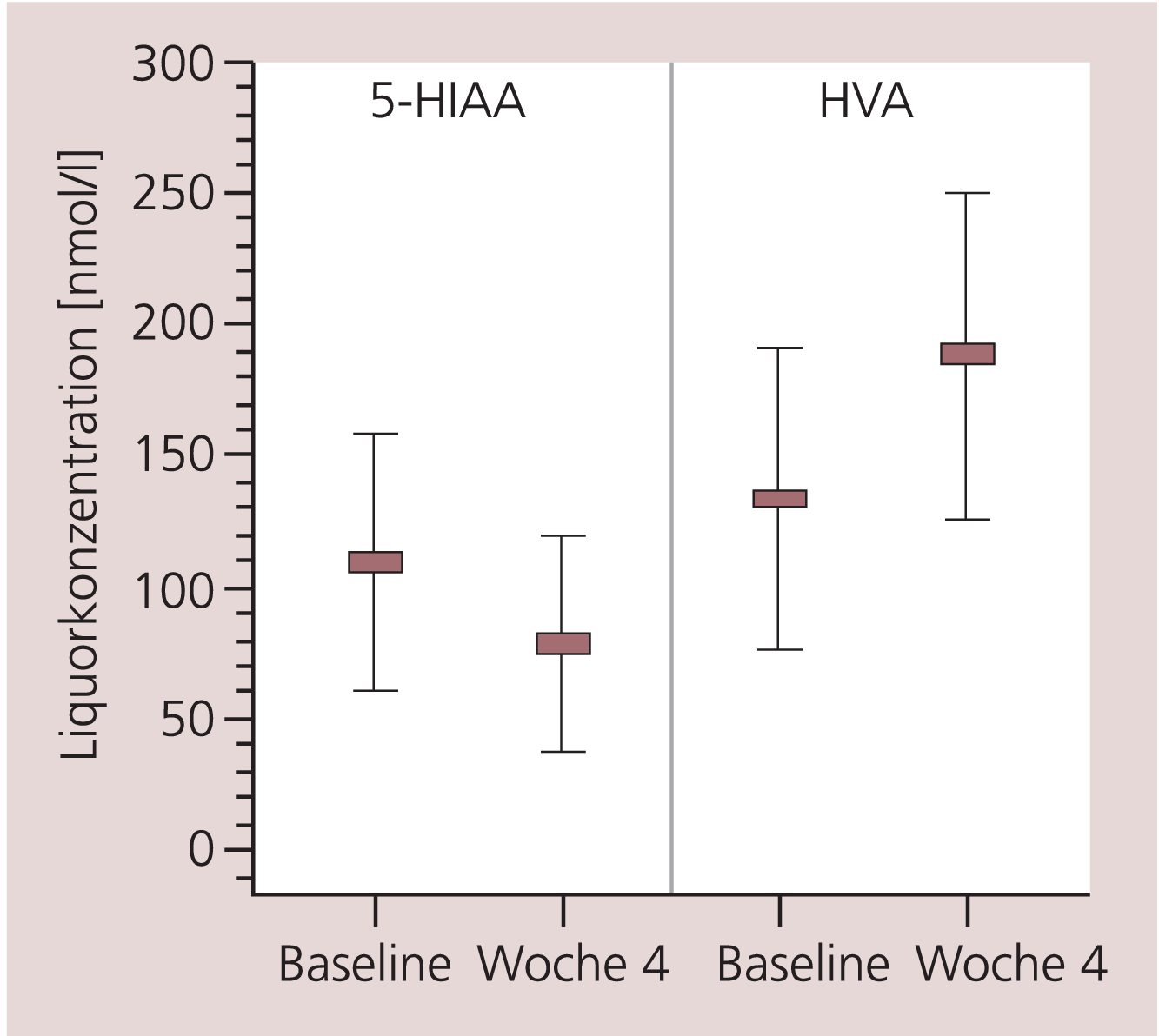
Abb. 2. Verlauf der Liquorkonzentrationen von 5-Hydroxyindolessigsäure (5-HIAA) und Homovanillinsäure (HVA) (Mittelwert ± Standardabweichung) vor Beginn und nach einer vierwöchigen Behandlung mit Citalopram (40 mg/Tag).
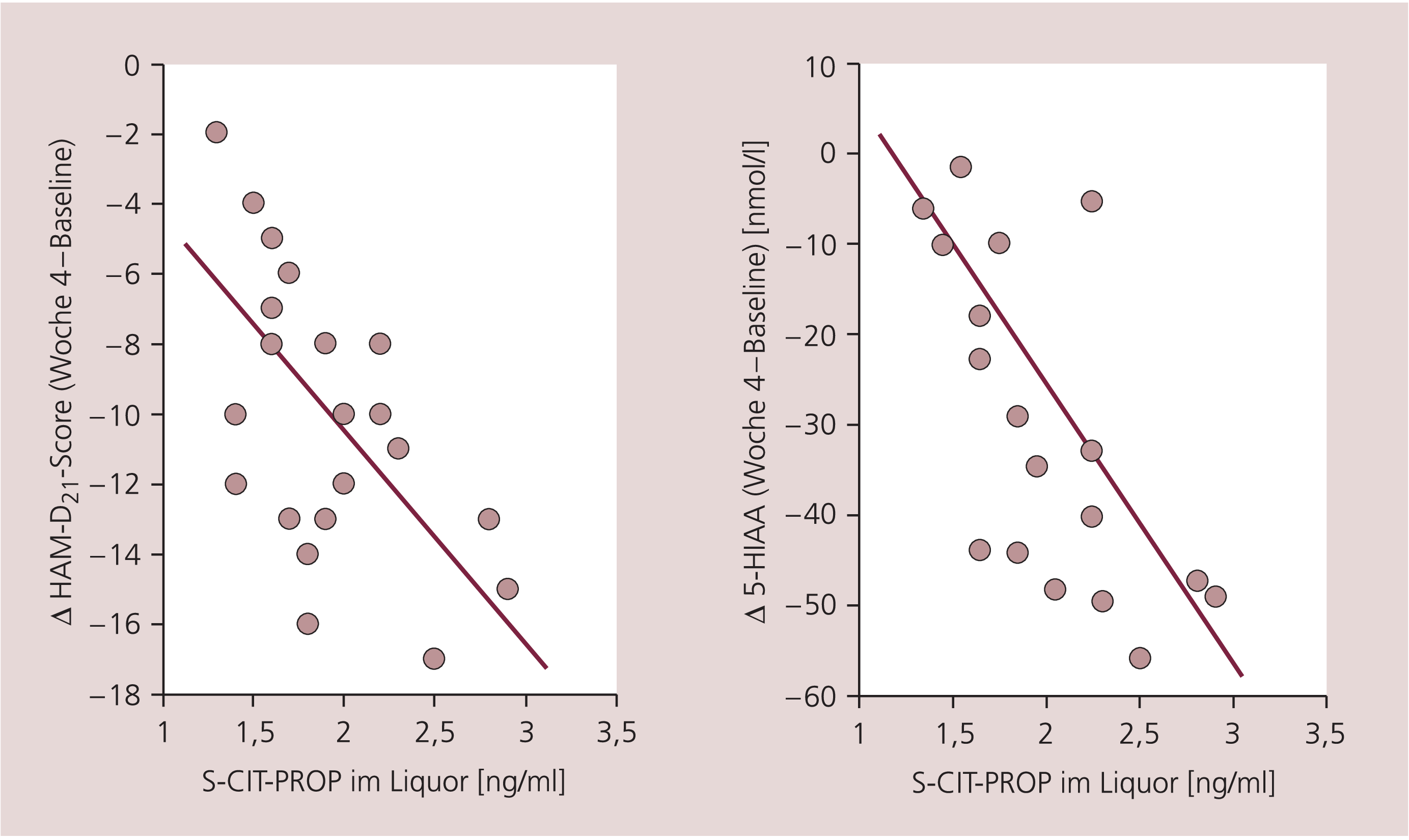
Abb. 3. Korrelation zwischen der Änderung im HAM-D21-Gesamtscore (Δ HAM-D) sowie den Liquorkonzentrationen von 5-HIAA (Δ 5-HIAA) und S-Citalopram-Propionsäurederivat (S-CIT-PROP) bei 22 depressiven Patienten nach einer 4-wöchigen Behandlung mit Citalopram (40 mg/Tag).
Der durchschnittliche HAM-D21-Wert wurde von 25 (Spannbreite: 20–30) auf 15 (9–25) nach der 4-wöchigen Citalopram-Behandlung reduziert. Von den 22 untersuchten depressiven Patienten erfüllten 10 (45%) das Kriterium der Therapieresponse (Abnahme des Hamilton-Scores um mindestens 50%). Eine signifikante Korrelation der Liquorkonzentrationen von S-Citalopram (p<0,042) und S-CIT-PROP (p<0,009) und der klinischen Besserung konnte nachgewiesen werden (Abb. 3). Unter Hinzunahme der Regressionsanalyse wurde die S-CIT-PROP-Liquorkonzentration als die wichtigste Prädiktorvariable für die klinische Besserung bestimmt.
Diskussion
Diese Studie bestätigt, dass entsprechend früheren Beobachtungen eine Behandlung mit serotonergen Antidepressiva zu verminderten Liquorkonzentrationen des Serotonin-Stoffwechselprodukts 5-HIAA führt [6–10] (Abb. 2). Dies lässt sich durch die medikamentös herbeigeführte Serotonin-Wiederaufnahmehemmung und den so auch verminderten intraneuronalen Abbau des Neurotransmitters durch die MAO erklären.
In bisherigen Studien wurde die Messung des Psychopharmakons zumeist nicht miteingeschlossen. Von Bedeutung ist in dieser Untersuchung deshalb der Befund, dass das Ausmaß der Reduktion von 5-HIAA mit der Konzentration von pharmakologisch aktivem S-Citalopram im Liquor zusammenhängt (Abb. 3).
Bis vor kurzem wurde angenommen, dass der Transport von psychotropen Pharmaka ins Gehirn fast ausschließlich durch einfache Diffusionsprozesse stattfindet. In den letzten Jahren mehrten sich jedoch die Berichte über Transportproteine, welche die Aufnahme von Medikamenten aus dem Darm ins Blut, aber auch aus dem Blut ins Gehirn über die Blut-Hirn-Schranke limitieren [17, 18]. Im Tiermodell wurde gezeigt, dass Citalopram Substrat eines solchen Transportsystems sein kann [19], aber die Untersuchung bestätigt nicht unsere früher erhobenen Befunde [20]. Befunde über eine Regulierung des Transports von Psychopharmaka aus dem Blut ins Gehirn durch ein Transportprotein, wie beispielsweise das P-Glykoprotein, fehlen beim Menschen.
Die gegenüber den Plasmakonzentrationen geringeren Konzentrationen der Citalopram-Enantiomere im Liquor könne wenigstens teilweise durch die Bindung von Citalopram an Bluteiweiße [2] erklärt werden.
Bemerkenswert, aber nicht unerwartet ist der Zusammenhang zwischen der Veränderung der Konzentration von 5-HIAA im Liquor durch die Citalopram-Behandlung und der von S-CIT-PROP. Obwohl Serotonin vor allem durch MAO-A abgebaut wird, ist es auch ein Substrat von MAO-B, die im Gehirn häufiger als die MAO-A vorkommt. Die Bildung von S-CIT-PROP aus S-Citalopram erfolgt bevorzugt durch die MAO-B [5]. S-Citalopram übt deshalb eine zweifache Wirkung auf Serotonin aus: zum einen wird die neuronale Serotonin-Wiederaufnahme gehemmt und zum anderen scheint die Serotonin-Verstoffwechslung durch MAO-B durch S-Citalopram – obgleich dieses nicht als MAO-Hemmer gilt – kompetitiv beeinflusst zu werden. Sowohl die Bildung von 5-HIAA und S-CIT-PROP hängt von der MAO-Aktivität ab, was die in Abbildung 3 dargestellte Korrelation erklären kann.
Für die Beurteilung der Rolle von Serotonin bei der Depression ist die beobachtete signifikante Korrelation zwischen der mit der Hamilton-Skala gemessenen klinischen Besserung und der Konzentrationen von S-Citalopram und S-CIT-PROP (Abb. 3) interessant.
Vor kurzem wurde in einem von Mitgliedern der AGNP (Arbeitsgemeinschaft für Neuropsychopharmakologie) verfassten Konsensuspapier auf die Bedeutung von TDM bei der Behandlung mit psychotropen Pharmaka hingewiesen [21]. Dem TDM von Psychopharmaka im Liquor wurde dagegen jedoch keine Bedeutung eingeräumt. Die vorliegende Untersuchung erlaubt nun die Formulierung der Hypothese eines klinischen Nutzens des TDM von Psychopharmaka im Liquor, doch wird es zum heutigen Zeitpunkt kaum Bedeutung erlangen. Empfehlenswert sind weitere Studien zu diesem Thema mit anderen Psychopharmaka, möglicherweise im Zusammenhang mit „brain imaging“-Verfahren und pharmakogenetischen Untersuchungen zur Relevanz von Transportproteinen.
Literatur
1. Nikisch G, Mathé AA, Czernik A, Eap CB, et al. Stereoselective metabolism of citalopram in plasma and cerebrospinal fluid of depressive patients: relationship with 5-HIAA in CSF and clinical response. J Clin Psychopharmacol 2004;24:283–90.
2. Baumann P, Larsen F. The pharmacokinetics of citalopram. Rev Contemp Pharmacother 1995;6:287–95.
3. Baumann P, Zullino DF, Eap CB. Enantiomers’ potential in psychopharmacology - a critical analysis with special emphasis on the antidepressant escitalopram. Eur Neuropsychopharmacol 2002;12:433–444.
4. Kosel M, Gnerre C, Voirol P, Amey M, et al. In vitro biotransformation of the selective serotonin reuptake inhibitor citalopram, its enantiomers and demethylated metabolites by monoamine oxidase in rat and human brain preparations. Molecular Psychiatry 2002;7:181–8.
5. Rochat B, Kosel M, Boss G, Testa B, et al. Stereoselective biotransformation of the selective serotonin reuptake inhibitor, citalopram, and its demethylated metabolites by monoamine oxidases in human liver. Biochem Pharmacol 1998;56:15–23.
6. De Bellis MD, Geracioti TD Jr, Altemus M, Kling MA. Cerebrospinal fluid monoamine metabolites in fluoxetine-treated patients with major depression and in healthy volunteers. Biol Psychiatry 1993;1:636–41.
7. Backmann J, Alling C, Alsen M, Regnell G, et al. Changes of cerebrospinal fluid monoamine metabolites during long-term antidepressant treatment. Eur Neuropsychopharmacol 2000;5:341–9.
8. Sheline Y, Bardgett ME, Cesernansky JG. Correlated reductions in cerebrospinal fluid 5-HIAA and MHPG concentrations after treatment with selective serotonin reuptake inhibitors. J Clin Psychopharmacol 1997;1:1–4.
9. Bertilsson L, Tuck RJ, Siwers B. Biochemical effects of zimeldine in man. Eur J Clin Pharmacol 1980;18:483–7.
10. Bjerkenstedt L, Edman G, Flyckt L, et al. Clinical and biochemical effects of citalopram, a selective 5-HAT reuptake inhibitor – a dose response study in depressed patients. Psychopharmacology 1985;87:253–9.
11. Lundmark J, Wålinder J, Alling C, et al. The effect of paroxetine on cerebrospinal fluid concentrations of neurotransmitter metabolites in depressed patients. Eur Neuropsychopharmacol 1994;4:1–6.
12. Anderson GM, Bennett AJ, Weld KP, et al. Serotonin in cisternal cerebrospinal fluid of rhesus monkeys: basal levels and effects of sertraline administration. Psychopharmacology 2002;161:95–9.
13. Mårtensson B, Nyberg S, Toresson G, et al. Fluoxetine treatment of depression. Clinical effects, drug concentrations and monoamine metabolites and N-terminally extended substance P in cerebrospinal fluid. Acta Psychiatr Scand 1989;79:586–96.
14. Kosel M, Eap CB, Amey M, Baumann P. Analysis of the enantiomers of citalopram and its demethylated metabolites using chiral liquid chromatography. J Chromatogr B Biomed Sci Appl 1998;719:234–8.
15. Rochat B, Amey M, van Gelderen H, et al. Determination of the enantiomers of citalopram, its demethylated and propionic acid metabolites in human plasma by chiral HPLC. Chirality 1995; 7: 389–95.
16. Little JT, Ketter TA, Mathé AA, et al. Venlafaxine but not bupropion decreases cerebrospinal fluid 5-hydroxyindoleacetic acid in unipolar depression. Biol Psychiatry 1999;45:285–9.
17. Marzolini C, Paus E, Buclin T, Kim RB. Polymorphisms in human MDR1 (P-glycoprotein): recent advances and clinical relevance. Clin Pharmacol Ther 2004;75:13–33.
18. Fromm MF. Importance of P-glycoprotein at blood-tissue barriers. Trends Pharmacol Sci 2004;25:423–9.
19. Uhr M, Grauer MT. abcb1ab P-glycoprotein is involved in the uptake of citalopram and trimipramine into the brain of mice. J Psychiatr Res 2003;37:179–185.
20. Rochat B, Baumann P, Audus KL. Transport mechanisms for the antidepressant citalopram in brain microvessel endothelium. Brain Res 1999;831:229-236.
21. Baumann P, Hiemke C, Ulrich S, Eckermann G et al. The AGNP-TDM expert group consensus guidelines: therapeutic drug monitoring in psychiatry. Pharmacopsychiatry 2004;37:243–265.
Dr. med. Dipl.-Psych. Georg Nikisch, Klinikum Fulda gAG, Abteilung für Psychiatrie und Psychotherapie, Postfach 2364, 36013 Fulda, E-Mail: georg.nikisch@klinikum-fulda.de.
Prof. M.D. Ph.D. Aleksander A. Mathé, Karolinska University Hospital Huddinge, Clinical Neuroscience, Division of Psychiatry, 14186 Stockholm, Schweden
Prof. Dr. rer. nat. Pierre Baumann, Unité de Biochimie et Psychopharmacologie Clinique, Département universitaire de psychiatrie adulte, Centre de neurosciences psychiatriques, 1008 Prilly-Lausanne, Schweiz
Citalopram plasma and cerebrospinal fluid (CSF) concentrations monitoring: Relationship with CSF monoamine metabolites and clinical outcomes
The hypothesis of a relationship between drug concentrations in blood and in brain represents the basis for therapeutic drug monitoring of psychotropic drugs (TDM). However, available techniques do not allow to analyse separately the parent compound and its active metabolites in tissues of the central nervous (CNS) system, but cerebrospinal fluid (CSF) represents an accessible fluid. In order to evaluate the relationship between blood and CSF drug concentrations and its biological and clinical effect, plasma and CSF concentrations of the enantiomers of citalopram, its N-demethylated (DCIT) and deaminated (CIT-PROP) metabolites were measured in plasma and CSF in 22 depressed patients after a 4-week treatment with 40 mg/day citalopram. CSF 5-HIAA and HVA were measured at baseline and after the 4-week citalopram medication period. Patients were assessed clinically, using the Hamilton depression rating scale (21-item HAM-D). Responders were defined by a ≥ 50% decrease of the HAM-D score (Δ HAM-D) after the 4-week treatment. CSF concentrations of S- and R-Citalopram were 10.6 ± 4.3 ng/ml and 20.9 ± 6 ng/ml, respectively and their CSF/plasma ratios were 52% ± 9% und 48% ± 6%, respectively. The Citalopram treatment resulted in a significant decrease (28%) of 5-HIAA and a significant increase (41%) of HVA in CSF. Δ HAM-D correlated significantly with CSF S-Citalopram (p < 0.05), CSF S-CIT-PROP (p = 0.01) and 5-HIAA decrease (p = 0.01). The demonstrated correlations between pharmacokinetic parameters and the clinical outcome as well as 5-HIAA changes indicate that monitoring of plasma S-Citalopram, CSF S-Citalopram- and CSF S-CIT-PROP may be of clinical relevance.
Keywords: Citalopram, depression, plasma concentration, CSF concentration, 5-HIAA, HVA, clinical outcome
Psychopharmakotherapie 2005; 12(04)
